Стрес та психоемоційне напруження. Тенденції. Профілактика стресу і його наслідків. Вплив психоемоційних порушень на розвиток і перебіг серцево-судинної патології.
Стрес та психоемоційне напруження є характерними ознаками життя сучасної людини і лежать в основі формування психосоматичних розладів. Поява соматичних скарг та функціональних порушень на тлі психосоціального стресу, а також соматоформні психічні розлади часто трапляються в практиці лікарівінтерністів. Такі пацієнти становлять до 25 % усіх хворих загальномедичної практики, на їх лікування витрачають близько 20 % усіх коштів, виділених на охорону здоров’я [13].
Найчастіше в загальній клінічній практиці виявляють психовегетативний синдром. Його частота залежить від неоднозначності клінічного змісту й варіює від 3,7 % у всього населення до 5,5 % у тих, хто звертається до лікарів загальної практики [30].
На теперішній час частка непсихотичних форм у загальній структурі психічної патології дуже виросла. Досить частим є перебіг непсихотичних психічних розладів під виглядом соматичних захворювань. Саме цим зумовлено той факт, що останніми роками все більше таких хворих звертаються не до психіатра, а до лікаря первинної ланки, або у випадку соматогенних депресій до лікарів інших спеціальностей (кардіологів, неврологів, гастроентерологів та ін.).
Серед розладів непсихотичного рівня переважає депресія. Згідно з останніми даними, депресії є основним діагнозом у 5-10 % усіх випадків звертання за первинною медичною допомогою, а за наявності соматичної патології супутня клінічна картина депресії фіксується у 12-25 % хворих, тобто з частотою, що характерна для гострої респіраторної вірусної інфекції та гіпертонічної хвороби [4].
За останні роки проблема депресій стала однією з найбільш актуальних не лише у психіатричній практиці, а і в глобальному медичному просторі. За даними ВООЗ, які не враховують значну кількість недіагностованих маскованих, соматоформних та інших варіантів, на депресивні розлади різного генезу страждає до 5 % населення світу. Особливо динаміка цього показника простежується з кінця 60-х до кінця 90-х років минулого сторіччя, коли він зріс більше ніж у 12 разів (з 0,4 до 5 %). Хоча б один депресивний епізод в своєму житті переживають 20-25 % жінок та 7-12 % чоловіків [15].
У той же час у розвинених країнах цей показник суттєво вищий. Так, у США на депресії страждають приблизно 17 % популяції, а в похилому та старечому віці у 35-45 % усіх госпіталізованих пацієнтів відзначають ті або інші прояви депресивних розладів. Відповідно, дуже великі і затрати, пов’язані з захворюваністю та лікуванням цієї патології, що робить депресії одним із найбільш витратних з економічної точки зору захворювань. За прогнозами, до 2010 р. депресії будуть на другому місці в світі серед причин інвалідності, пов’язаних із захворюваннями (після ішемічної хвороби серця ІХС) [31].
В Україні останніми десятиріччями також спостерігається зростання випадків психоемоційних непсихотичних розладів, зокрема тривожно-депресивних. Так, за 1973-2000 рр. кількість зареєстрованих випадків у перерахунку на кількість населення зросла з 2,3 до 3,8 %. За даними МОЗ України, у 2001 р. поширеність тривожно-депресивних розладів становила 284,5 на 100 тис. чоловік, захворюваність 78,1 на 100 тис. [17].
За даними статистики, сьогодні близько 400 млн людей страждають на ту чи іншу форму психічного розладу, з них близько 80 % мають граничні нервовопсихічні порушення, 45-60 % усіх самогубств здійснюють хворі у стані депресії [20].
У багатьох дослідженнях отримані докази, що депресія є незалежним фактором ризику розвитку артеріальної гіпертензії та ІХС. Зростання захворюваності на ці хвороби за останні десятиріччя також пов’язане з несприятливим психосоціальним напруженням у суспільстві. Відомо, що соціальний неспокій корелює з більш високим рівнем поширеності не лише серцево-судинних захворювань, а й психогенних розладів, у тому числі депресивних. У хворих на ІХС депресію реєструють частіше, ніж у середньому в популяції. Поширеність депресії у таких хворих становить близько 20 %. Депресія не лише є фактором ризику розвитку артеріальної гіпертензії та ІХС, а й негативно впливає на прогноз цих захворювань. Встановлено, що депресія це вагомий незалежний предиктор виникнення смерті у хворих з ІХС. Сукупний аналіз досліджень впливу депресії на хворих з гострим коронарним синдромом свідчить, що рівень смертності у цих хворих у 3-6 разів вищий, ніж у тих, хто не має ознак депресії [29].
За даними проспективного дослідження CardiovascularHealthStudy, в якому обстежено 4493 хворих віком понад 65 років, встановлено, що в осіб з вираженою депресією ризик розвитку ІХС протягом 6 років на 40 % вищий, а ризик смерті на 60 % вищий, ніж у осіб із стертою депресивною симптоматикою [36].
Дослідження в Японії та США засвідчили про взаємозв’язок депресій не лише з кардіальними, а й з мозковими катастрофами. Вони визначили, що наявність депресії при первинному обстеженні більш ніж удвічі збільшує ризик розвитку мозкових інсультів, особливо ішемічних [38, 40].
У дослідженні F. Lesperanceта співавторів представлено, що за наявності депресії у хворих з нестабільною стенокардією летальність протягом року зростала у 6,7 разу [39].
Механізми, через які депресія реалізує вплив на захворюваність та смертність, можна поділити на прямі патофізіологічні та поведінкові. Важливу патогенетичну роль при депресії відводять підвищенню активності симпатоадреналової системи, що призводить до збільшення частоти скорочень серця, підвищення артеріального тиску, скорочення міокарда і відповідно потреби міокарда в кисні. Порушення згортальної системи крові призводить до більш активної агрегації тромбоцитів і тромбоутворення, а також до підвищеної вазоконстрикції. Активація при депресії гіпоталамо-гіпофізарно-наднирникової системи характеризується хронічною гіперкортизолемією, яка може призвести до інсулінорезистентності, артеріальної гіпертензії, гіперпродукції стероїдів, що підвищують ризик серцево-судинних ускладнень. Ще один механізм пов’язаний із порушенням ендотеліальної функції, яка відіграє ключову роль у розвитку ранніх стадій атеросклеротичного процесу [1].
Крім того, негативний вплив депресії на прогноз ІХС пов’язують з поведінковими факторами, наприклад небажанням хворих приймати медикаменти та виконувати охоронний режим. Усі описані механізми разом або незалежно один від одного можуть підвищити ризик розвитку ішемії міокарда та гострих коронарних синдромів [28].
Ризик раптової смерті протягом шести місяців після серцевого нападу вищий в осіб у стані депресії, і навіть помірні її прояви є фактором ризику підвищеного артеріального тиску. При дослідженні хворих після аортокоронарного шунтування встановлено, що ознаки депресії протягом першого місяця після операції часто визначають наявність нападів стенокардії в подальшому. Депресія підвищує частоту госпіталізації у хворих із серцевою недостатністю. Ознаки депресії реєструють у 65 % хворих із серцевими нападами (стенокардія, інфаркт міокарда) та у 20 % хворих без них. Поширеність депресії у хворих після інсульту становить 30-50 %. Депресія у пацієнтів із захворюваннями серцево-судинної системи супроводжується значним зниженням варіабельності ритму серця, віддзеркалюючи тим самим погіршення регуляторних механізмів та адаптаційних можливостей організму при стресових ситуаціях [6]. У свою чергу, захворювання серцево-судинної системи можуть викликати депресивні розлади або погіршити їх перебіг.
На сьогодні встановлено, що одним із важливих аспектів проблеми реабілітації хворих з кардіоваскулярною патологією, в тому числі хворих з інфарктом міокарда, є психічний, або психологічний, аспект, в якому легко простежити низку як психологічних, так і соціальних факторів, що впливають на інтенсивність та ефективність реабілітації. Виділяють близько 50 факторів, що визначають розвиток коронарних захворювань серця. Достовірним вважають вплив 6 груп психосоціальних факторів: ворожість, депресія, вплив умов праці, соціальна підтримка (сімейні стосунки), екологічні фактори, міжособистісні стосунки[30].
За останні 30 років проведено багато епідеміологічних клінічних досліджень з використанням різних методик для вивчення психосоціальних факторів ризику серцево-судинних захворювань. Накопичено велику кількість даних щодо впливу психологічних та соціальних факторів на поширеність захворювань системи кровообігу в популяції та смертність від них [7, 9, 21, 22]. До таких факторів відносять: вплив гострої психічної травми; хронічне психоемоційне перенапруження; несприятливі життєві події та зміни; психологічні характеристики людей (тип поведінки, емоційний стан, темперамент, риси характеру, захисні механізми та ін.); ставлення людей до свого здоров’я [23].
Для визначення рівня психоемоційного напруження використовується шкала психоемоційного стресу L. Reederта співавторів, яка складається із 7 підшкал і призначена для експрес-діагноситики [41]. Стрес виникає при дії як негативних, так і позитивних стимулів. Певний рівень стресу (еустрес) є необхідним для організму, однак надлишкова інтенсивність стресорних навантажень (дистрес) призводить до виснаження регуляторних механізмів.
Під час дистресу надмірно підвищується активність гіпоталамо-гіпофізарно-наднирникової вісі та спостерігається гіперактивність кортизолу. З цим пов’язаний цілий каскад можливих патологічних реакцій: симпатоадреналова активація зі схильністю до вазоконстрикції, зниженням варіабельності ритму серця, гіперактивації та гіперагрегації тромбоцитів, збільшення частоти скорочень серця, артеріальна гіпертензія, підвищення С-реактивного білка та прозапальних цитокінів інтерлейкіну-1 та інтерлейкіну-6. Підвищений рівень кортизолу також спонукає до розвитку атеросклеротичних процесів. Через ці механізми стрес може провокувати розвиток серцево-судинних захворювань [19]. У літературі описано достовірну кількість фактів значного збільшення серцевосудинної смертності після переживання людьми надзвичайних стресів (природні катаклізми, техногенні аварії). Однак і повсякденні побутові ситуації, що супроводжуються значним емоційним напруженням, можуть бути фактором ризику розвитку гострої кардіальної патології. Наприклад, у контрольованому дослідженні ONSET (M.A. Mitteremam, 1995), в якому брали участь 1623 хворих із нефатальним інфарктом міокарда, було встановлено, що впродовж 2 год після пережитого інтенсивного гніву, причиною якого найчастіше була сімейна сварка (25 % спостережень) або конфлікт на роботі (22 % спостережень), відносний ризик розвитку інфаркту міокарда достовірно зростає в 2,3 разу. В іншому 5-річному проспективному дослідженні (n=95647) було встановлено, що ризик коронарної смерті після втрати близької людини зростає у чоловіків вдвічі, а у жінок втричі (J. Kaprio, 1987).
Таким чином, профілактика стресу і його наслідків вкрай актуальне завдання. Зниження проявів полісистемних стресорних реакцій має проводитися на найбільш ранніх етапах до розвитку власне тих чи інших патологічних станів [5].
Одним із надійних, інформативних та економічних методів оцінки здоров’я хворого як на індивідуальному, так і на груповому рівні на сьогоднішній день є визначення якості життя. Великий внесок у наукове вивчення якості життя належить Всесвітній організації охорони здоров’я вона розробила основні критерії якості життя: фізичні, психологічні, рівень незалежності, суспільне життя, навколишнє середовище, духовність [10].
Розвитку цього направлення також сприяла запропонована у 1980 р. лікарем Engel біопсихологічна модель медицини, в основі якої був облік психосоціальних аспектів захворювання.
У розробці методології дослідження важливу роль відіграють наукові праці A. McSweeny, який запропонував оцінювати якість життя, ґрунтуючись на чотирьох аспектах (емоційному, соціальному, повсякденної активності та проведення дозвілля), N. Wenger, який для оцінки якості життя виділив три основних параметри (функціональна здатність, сприйняття, симптоми) та дев’ять підпараметрів, а також G. Cocco, що визначив якість життя як індивідуальне співвідношення положення в житті суспільства в контексті його культури та системи цінностей з цілями конкретного індивідуума, його планами, можливостями та ступенем невдоволення.
З 1995 р. у Франції функціонує міжнародна некомерційна організація, яка вивчає якість життя, MARI Research Institute, основний координатор усіх досліджень якості життя.
У 2001 р. у Росії запропонована та визнана пріоритетною Концепція дослідження якості життя в медицині. В медичній практиці вивчення якості життя використовується для оцінки ефективності методів сучасної клінічної медицини та різних реабілітаційних технологій, для оцінки ступеня важкості хворого, прогнозу захворювання, ефективності лікування, для виявлення психологічних проблем та спостереження за ними у хворих у системі загальної практики [9].
Визначено, що у хворих на ІХС якість життя вища, ніж у хворих із синдромом Х, хоча прогноз у останніх значно кращий. Це пов’язано з більш низьким порогом больової чутливості при синдромі Х і, як наслідок, більш низькою толерантністю до навантажень.
При порівнянні якості життя у хворих із хронічною серцевою недостатністю, стенокардією та суправентрикулярною тахікардією визначено, що найбільш низька якість життя у хворих на стенокардію, а максимальна при суправентрикулярній тахікардії.
С.А. Безбородько та І.Я. Ханюкова (2000) провели аналіз кореляційних зв’язків показників психологічного обстеження 200 хворих та інвалідів унаслідок інфаркту міокарда за тестами Кеттела та показників якості життя. Виявлено, що суб’єктивне сприйняття якості життя залежить від спроможності хворих мати адаптовану гнучку поведінку. Задоволеність власним життям залежить від рівня тривоги, що зумовлює зворотний зв’язок психологічної самооцінки. Тому без корекції певних психологічних розладів реабілітація може бути неплідною, незважаючи на задовільний стан серцево-судинної системи.
Показано, що зміна якості життя у хворих на артеріальну гіпертензію залежить від особливостей клінічного перебігу захворювання. Навіть сам факт необхідності тривалого прийому лікарських засобів може знижувати якість життя [3].
З огляду на багатофакторність розвитку артеріальної гіпертензії, слід відзначити, що в її розвитку тривале емоційне напруження відіграє суттєву роль. Прихильники психосоматичної концепції патогенезу гіпертензії визнають порушення центральної регуляції кровообігу провідним фактором розвитку захворювання. Гемодинамічна відповідь на стрес за характером подібна до особливостей гемодинаміки у більшості хворих на артеріальну гіпертензію в стані спокою (схильність до тахікардії, підвищення тиску внаслідок збільшення серцевого викиду) [26].
Тривала гіпертензивна реакція в умовах психологічного стресу виявляється у пацієнтів з різноманітними психопатологічними змінами. Провідне місце серед цих станів належить невротичним та неврозоподібним граничним психічним розладам. їх відзначають у 60-80 % пацієнтів з гіпертонічною хворобою серця, вони негативно впливають на перебіг захворювання, є однією з причин зниження працездатності і потребують особливого підходу до лікування та реабілітації хворих. З огляду на ці факти, є дві точки зору на взаємозв’язок між артеріальною гіпертензією та психологічними змінами. Згідно з однією з них, провідну роль у розвитку психічних розладів при артеріальній гіпертензії відіграють особливості особистості, а не вторинні зміни центральної нервової системи, що виникають унаслідок тривалого підвищення тиску; згідно з іншою, граничні психічні розлади виникають соматогенно, так як тривала гіпертензія сприяє формуванню невротичних реакцій та неврозоподібних станів [2, 27]. На найбільшу увагу заслуговує концепція «кільцевої залежності», яка розглядає соматичні та психічні розлади при гіпертонічній хворобі як єдиний патологічний процес, при якому виникає «зачароване коло» взаємного впливу соматичного захворювання та психічних розладів [16].
Хоча роль стресу в розвитку ІХС не доведена однозначно, проте добре відомо, що психологічні фактори здатні провокувати напади стенокардії, а усвідомлення хворим його діагнозу може призвести до формування стійкого психологічного дискомфорту. Останнім часом основні роботи з первинної профілактики ІХС проводяться у вигляді популяційних досліджень, в яких визначаються конкретні фактори ризику та запроваджуються заходи їх усунення або зниження. Такий узагальнений підхід виправдав себе на практиці в популяційних програмах. Проте наявністю відомих соматичних факторів ризику пояснюється лише близько 50 % нових випадків ІХС. Тому з метою покращання профілактики ІХС ведеться вивчення психологічних та соціальних факторів ризику [3].
Проведені клінічні дослідження вказують, що інфаркт міокарда та інші форми ІХС часто виникають у осіб, в яких відсутні класичні фактори ризику (артеріальна гіпертензія, дисліпідемія, куріння, ожиріння, цукровий діабет та ін.) і, відповідно, в генезі ІХС відіграють роль інші причини. Операція аортокоронарного шунтування дозволяє ліквідувати дефіцит кровопостачання ішемізованого міокарда та суттєво підвищити якість життя, але до 50 % хворих не здатні повернутися до активної професійної діяльності і залишаються інвалідами. Причиною цього можуть бути зміни в психологічній сфері хворого, а саме адаптаційні порушення формування динамічного стереотипу поведінки людини [18].
У роботах багатьох авторів відображено, що факт госпіталізації, операції, осмислення реальної загрози життю, загроза інвалідності, тривога за майбутнє впливають на психічний статус хворого, призводячи до різних порушень, навіть до суїцидальних спроб [11].
Різноманітні за характером та ступенем вираженості розлади нервово-психічної сфери спостерігаються у ранній післяопераційний період у 13-79 % пацієнтів кардіохірургічних клінік і зберігаються протягом 6-12 міс після операції у 5-35 % [34].
Подібна картина характерна і для хворих з імплантованим електрокардіостимулятором. Наявність психічних порушень у ранній післяопераційний період відзначали у 91,3 % обстежених. Аналогічні психопатологічні синдроми зберігаються до 2-3 міс післяопераційного періоду у 24,4 % хворих; вони отримали назву «синдром кардіостимулятора» [14].
Проведення психотерапії на післяопераційному етапі супроводжувалося позитивною динамікою психічного стану в 53,8 % хворих: патологічні реакції на захворювання згладжувалися, змінюючись у віддалений період психологічною адаптацією. В контрольній групі у 66,7 % хворих з патологічними реакціями на імплантацію кардіостимулятора у віддалений період відзначали формування неврозів та патологічного розвитку особистості [24].
У дослідженні В.І. Шмалій (2005) встановлено, що у пацієнтів з ІХС, ускладненою порушенням ритму, депресивні розлади сприяли збільшенню епізодів больової ішемії міокарда, кількості екстрасистол та тривалості епізодів фібриляції передсердь [35].
В ННЦ «Інститут кардіології ім. М.Д. Стражеска» було проведено дослідження на неорганізованій групі жінок віком 20-64 роки, за результатами якого поширеність тривожно-депресивних розладів становила 53,9%. Патогенетичний зв’язок між тривожнодепресивними станами та серцево-судинними захворюваннями підтверджується більшою поширеністю психоемоційних розладів у жінок з артеріальною гіпертензією, надмірною масою тіла та порушенням ліпідного обміну [25].
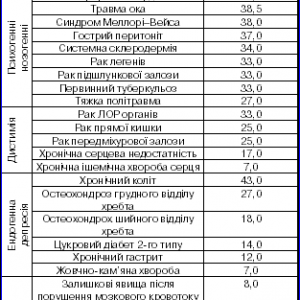
Результати вивчення структури депресії в загальномедичній практиці на базі великої багатопрофільної лікарні (А.Б. Смулевич, 2001) наведено в таблиці [31].
Таблиця Частота виявлення депресії у пацієнтів з різними соматичними захворюваннями
У дослідженні Н.А. Дзеружинської виявлено значну позитивну кореляцію між депресією та стенокардією III функціонального класу, депресією і порушенням серцевого ритму, депресією та гіпертонічною хворобою у 40,7 % хворих старшого віку із серцевосудинними захворюваннями. Зокрема, тривожнодепресивні порушення виявлено у 38,6 % хворих, астено-депресивні у 34,9 %, депресивно-іпохондричні — у 26,5 %. З депресією також пов’язані порушення сну та булімічні тенденції. У 48,5 % пацієнтів похилого віку з кардіальною патологією було виявлено алекситимію, тобто складність у визначенні власних почуттів та тілесних відчуттів, що свідчить про соматизацію психічної патології [12].
У дослідженнях останніх років вивчаються особливості поведінкових реакцій у хворих на ІХС, їх вплив на виявлення та розвиток захворювання, роль ІХС у формуванні у пацієнтів психічної патології, що, в свою чергу, обтяжує перебіг ІХС. Залежно від вираженості симптоматики та її синдромальної структурованості у пацієнтів виділяють три варіанти субклінічних психічних розладів. При астенічному варіанті спостерігається симптоматика з малою насиченістю та епізодичністю перебігу. При субдепресивному варіанті типовим був стан душевного дискомфорту, зменшення інтенсивності контактів з оточуючими. Тривожний варіант характеризувався станом постійної знервованості, напруженості і фіксації на тілесних переживаннях. Хворим із субклінічними розладами притаманна недооцінка важкості свого стану, намагання зменшити проблеми, пов’язані з ІХС, надання оптимістичної оцінки прогнозу захворювання. Варіанти клінічно-диференційованої симптоматики були представлені астенічним, кардіофобічним, тривожнодепресивним, іпохондричним та істеричним синдромами [33].
Згідно з Державною програмою запобігання та лікування серцево-судинних і судинно-мозкових захворювань на 2006-2010 рр. (затвердженою Постановою Кабінету Міністрів України від 03.05.06 № 761), а також концепцією Державної цільової комплексної програми розвитку охорони психічного здоров’я в Україні на 20062010 рр., яка базується на чинному законодавстві України, принципах Європейської декларації та Європейському плані дій з охорони психічного здоров’я, передбачається зміна стратегії допомоги з терапевтичної на профілактичну в царині психічного здоров’я, зокрема щодо запобігання захворюванням системи кровообігу. Зменшення рівня стресу шляхом впровадження психологічної допомоги хворим із серцево-судинною патологією стало можливим завдяки попереднім дослідженням, в яких встановлено, що 24,9% хворих потребують психологічної корекції тривоги, 33,9 % зменшення депресії, 8,2 % корекції реакції заперечення хвороби [8].
Таким чином, виявлення психічних розладів у хворих з кардіальною патологією на ранніх етапах дозволить надати таким пацієнтам найбільш ефективну спеціалізовану допомогу поряд з медикаментозною терапією, що позитивно вплине і на прогноз соматичного захворювання.
Корнацький В.М., Третяк І.В.
Національний науковий центр «Інститут кардіології ім. акад. М.Д. Стражеска», м. Київ
Література
- Белялов Ф.И. Психосоматические аспекты ишемической болезни сердца // Кардиология. — 2002. № 8. С. 63-67.
- Березин Ф.Б., Безносюк Е.В., Соколова Е.Д. Психологические механизмы психосоматических заболеваний // Рос. мед. журн. 1998. № 2. С. 43-49.
- Беро С.Я., Блакитная Л.А., Цыганок Т.В. Изучение психологических особенностей и стериотипов поведения как факторов риска ишемической болезни сердца в связи с ее профилактикой // Журн. психиатрии и медицинской психологии. 2004. № 4 (14). С. 113-117.
- Бурчинский С.Г. Фитотерапия депрессивных расстройств в общемедицинской практике // Здоров’я України. 2006. № 4 (137). С. 4243.
- Вознесенская Т.Г. Эмоциональный стресс и профилактика его последствий // Медицина сегодня. 2006. № 14 (196). С. 6.
- Гвоздик М. Депресия проблема XXI века // Здоров’я України. 2006. № 18 (151). С. 30-31.
- Гоштаутас А.А. Изучение особенностей личности в профилактических исследованиях ишемической болезни сердца. Первичная психологическая профилактика и реабилитация больных ИБС. Вильнюс, 1982. С. 25
- Гоштаутас А., Шинкарева Л., Густайнене Л. и др. Эффективность мероприятий по ранней психологической реабилитации больных ишемической болезнью сердца // Кардиология. 2004. № 7. С. 35-39.
- Губачев Ю.М., Стабровский Е.М. Клиникофизиологические основы психосоматических соотношений. Л.: 1983. 216 с.
- Гурылева М.Э., Журавлева М.В., Алеева Г.Н. Критерии качества жизни в медицине и кардиологии // Здоров’я України. 2006. № 17.- С. 65.
- Гусак В.К., Кузнецов А.С., Дзюгань С.А. Повреждение эндокардиального электрода с суицидальной целью // Клін. хірургія. 1992. № 9-10. С. 76.
- Дзеружинская Н.А. Депрессии у пожилых в кардиологической практике // Рос. психиатрич. журн. 2002. № 5. С. 11-14.
- Дубницкая Э.Б. Психосоматические соотношения при депрессиях у больных с соматическими заболеваниями //Психиатрия и психофармакотерапия. 2000. Т. 2. № 2. С. 40-44.
- Егоров Д.Ф., Крылов В.И., Стяжкин В.Д. Реакция больных на имплантацию электрокардиостимулятора и вопросы реабилитации // Клиническая медицина. 1983. № 1. С. 69-72.
- Европейская декларация по охране психического здоровья. Проблемы и пути их решения. Европейская конференция ВОЗ. Хельсинки, Задионченко В.С., Хруленко С.Б., Петухов О.И. Психологические особенности и качество жизни больных артериальной гипертонией с метаболическими факторами риска // Кардиология. 2002. № 8. С. 15-19.
- Ігнатов М.Ю., Маркова М.В., Харченко Є.М. та ін. До питання щодо терапії тривожнодепресивних розладів непсихотичного регістру,коморбідних із серцево-судинними захворюваннями // Новости медицины и фармации.- 2007. № 1 (205). С. 6-8.
- Клюжев В.М., Данько А.О. Психофизиологические особенности больных ишемической болезнью сердца, характер и степень поражения коронарного русла, биохимические механизмы адаптации в условиях операционного стреса // Кардиология. 2004. № 3. С. 25
- Кобалава Ж.Д., Гудков К.М. Эволюция представлений о стресс-индуцированной артериальной гипертонии применение антагонистов рецепторов ангиотензина ІІ // Кардиоваскулярная терапия и профилактика. 2002. № 1.- С. 4-15.
- Козловский А. Реабилитация больных с неврозами: секреты успеха // Укр. мед. газета. —
- № 9. С. 4-5.
- Копина О.С. Психологические проблемы в первичной профилактике сердечно-сосудистых заболеваний. М., 1987. 73 с.
- Копина О.С., Корольков А.Е., Церковный А.Г., Гринькова Л.А. Показатели психосоциального стресса при стенокардии и артериальной гипертонии: Материалы Всесоюзного симпозиума «Многофакторная профилактика ИБС». Томск, 1989. 76 с.
- Копина Л.С., Суслова Е.А., Заикин Е.В. Популяционные исследования психосоциального стресса как фактора риска сердечнососудистых заболеваний // Кардиология. 1996. № 3. С. 53-56.
- Крылов В.И., Егоров Д.Ф. Психологическая реабилитация больных с имплантированными электрокардиостимуляторами // Клин. медицина. 1989. № 4. С. 74-77.
- Малацківська О.В., Горбась І.М. Зв’язок між традиційними факторами ризику розвитку серцево-судинних захворювань та тривожнодепресивними станами у жінок // Укр. кардіол. журн. 2005. № 6. С. 97-99.
- Набиуллина Р.Р. Взаимосвязь механизмов психологической защиты с формированием пограничных психических расстройств у больных артериальной гипертензией // Казанский мед. журн. 2005. Т. 86, № 5. С. 364-367.
- Наталевич Э.С., Королев В.Д. Депрессии в начальных стадиях гипертонической болезни: клиника, диагностика, лечение. Минск: Наука и техника. 1988. 135 с.
- Оздоева Л.Д., Небиеридзе Д.В., Погосова Г.В., Выгодин В.А. Взаимосвязь факторов риска атеросклероза и тревожно-депрессивных состояний у мужчин из неорганизованной популяции // Кардиоваскулярная терапия и профилактика. 2003. № 1. С. 59-64.
- Погосова Г.В. Депрессии у кардиологических больных: современное состояние проблемы и подходы к лечению // Кардиология. 2004. № 1. С. 88-92.
- Расулов М.М., Тохиров М.Т., Нурбеков М.К. и др. Роль психических и социальных факторов в развитии ишемической болезни сердца // Рос. мед. журн. 2003. № 4. С. 53-55.
- Смулевич А.Б. Депрессии в общей медицине: Руководство для врачей М.: Мед. информ. агентство, 2001. 256 с.
- Сироп’ятов О.Г., Дегтярьова І.І., Козачок Н.Н. та ін. Діагностика та лікування психічних розладів у практиці лікаря-інтерніста // Укр. мед. газета. 2006. № 9. С. 31.
- Ушенин С.Г. Психические расстройства при ишемической болезни сердца // Укр. вісник психоневрології. 2000. Том 8. № 3 (25). С. 72-74.
- Шашков О.В. Психические расстройства в кардиохирургической клинике // Журн. психиатрии и медицинской психологии. 2004. № 4 (14). С. 181-183.
- Шмалій В.І. Клініко-інструментальні особливості у хворих на ІХС з порушенням ритму серця в поєднанні з депресивними розладами // Галицький лікарський вісник. 2005. Т. 12. №С. 123-125.
- Ariyo A.A., Haan M., Tangen C.M. et al. Depressive symptoms and risks of coronary heart disease and mortality in elderly Americans // Circulation. 2000. № 102. P. 1773.
- Glasunov I.S., Dowd J.E., Baubinene A. et al. (Eds.) the Kaunas Rotterdam Intervention Study. Elsevier, North-Holland, 1981.
- Larson S.L., Owens P.L., Eaton W. Depressive disorder, dysthymia, and risk of stroke. Thirteenyear follow-up from the Baltimore Epidemiologie Catchment Area Study // Stroke. 2001. № 32 (9). P. 1979.
- Lesperance F., Frasure-Smith N., Juneau M., Theroux P. Depression and 1-year Prognosis in Unstable Angina // Arch Intern Med. 2000. № 160. P. 1354-1360.
- Ohira T., Iso H., Satoh S. et al. Prospective study of depressive symptoms and risk of stroke among Japanese // Stroke. 2001. № 32 (4). P. 903.
- Reeder L.G., Chapman J.M., Coulson A.H. Socioenvirionmental stress, tranquilizers and cardiovascular disease. Psychotropic drugs in internal medicine. Excerpta Medica foundation. International Congress. Amsterdam 1960; 226-238.
«Медпросвіта» необхідний елемент для професійного зростання









Комментировать