Рак мочевого пузыря из-за низкого уровня ранней диагностики и определения степени инвазии остается не только медицинской, но и социально-экономической проблемой. Применение методов исследований для установления диагноза рака мочевого пузыря. Результаты обследования и лечения 110 больных диагноза рака мочевого пузыря.
Имамвердиев С.Б., Гасымов Э.Д., Абдурагимова В.Я., Эфендиев Э.Н., Азербайджанский медицинский университет, Баку
Резюме. Рак мочевого пузыря (РМП) из-за низкого уровня ранней диагностики и определения степени инвазии остается не только медицинской, но и социально-экономической проблемой. Применение всех методов исследований для установления диагноза РМП одновременно неприемлемо по психологическим и экономическим соображениям. Представлены результаты обследования и лечения 110 больных РМП, проведенных на клинических базах Азербайджанского медицинского университета. Больные были в возрасте от 29 до 81 года (средний возраст – 62,3 года). Мужчин было 92 (83,6%), женщин – 18 (16,4%). Всем больным были выполнены УЗИ. Для выявления новообразований передней стенки, верхушки и шейки мочевого пузыря более информативным оказалось трансректальное, при других локализациях – трансабдоминальное УЗИ.
Ключевые слова: рак мочевого пузыря, трансабдоминальное и трансректальное ультразвуковое исследование (УЗИ).
Рак мочевого пузыря (РМП) из-за низкого уровня ранней диагностики и определения степени инвазии остается не только медицинской, но и социально-экономической проблемой [1, 2]. РМП занимает третье место в структуре общей онкологической заболеваемости, составляя 4%, и второе место после рака предстательной железы среди больных с опухолями мочеполовой системы, составляя 40–50% [3, 4]. Низкий уровень ранней диагностики и определения степени инвазии делает этот вопрос актуальным для онкоурологов [5]. Актуальность проблемы связана с некоторыми клиническими и гистологическими особенностями заболевания, такими как позднее развитие, скудность клинических проявлений и склонность к инвазивному росту [6]. Вопросы ранней диагностики этого заболевания, определения степени инвазии первичной опухоли и выбора тактики хирургического лечения остаются нерешенными [7, 8]. Применение всех методов исследований для установления диагноза РМП одновременно неприемлемо по психологическим и экономическим соображениям [9]. Необходимо разработать комплекс удобных, неинвазивных, экономичных для больных методов обследования и проведения научных исследований в этой области.
В практической работе для ранней диагностики широко применяется УЗИ, как неинвазивный и экономически выгодный метод [10]. УЗИ проводится с широким спектром методик и разными датчиками: трансабдоминально, трансректально, трансвагинально и трансуретрально [11]. Самым удобным для больных является трансабдоминальное УЗИ: оно не требует специальной подготовки больного для его проведения. Однако трансабдоминальное УЗИ имеет ограниченные возможности для обнаружения опухолей шейки, верхушки и передней стенки мочевого пузыря. В этих случаях более ценным считается трансректальное УЗИ, несмотря на его болезненность и травматичность.
Цель исследования – изучить возможность трансабдоминального и трансректального УЗИ в обнаружении, определении локализации и степени инвазии рака мочевого пузыря.
Материалы и методы
Основу исследования составили результаты обследования и лечения 110 больных РМП, проведенных на клинических базах Азербайджанского медицинского университета в Республиканской клинической больнице и Центральной больнице моряков в 2006–2012 гг. Больные были в возрасте от 29 до 81 года (средний возраст – 62,3 года). Мужчин было 92 (83,6%), женщин – 18 (16,4%). Всем больным проводились общие анализы крови, мочи, определение сахара, фосфотазы и Са в крови.
Эти анализы носят вспомогательный характер в выборе тактики лечения. Большинство больных обращались в специализированные клиники с заболеванием в запущенной стадии. До этого они были осмотрены разными специалистами, в частных клиниках проходили дорогостоящие обследования по надобности и без нее. В Азербайджане много частных клиник, обеспеченных новейшим медицинским оборудованием. Несмотря на дороговизну, обращаемость в эти клиники высокая. Большинство больных обращались к нам уже с заключениями этих исследований. Но они не полностью удовлетворяли нас при выборе метода предстоящего лечения и вынуждали проводить дополнительные обследования.
С целью установления первичного диагноза, определения месторасположения, количества, размеров образования и изменений верхних мочевых путей, вызванных сдавлением устьев мочеточников, всем наблюдаемым больным проводилось УЗИ (трансабдоминально через переднюю стенку живота). Исследование не требует специальной подготовки больных, но важными условиями для его проведения считаются свободный от кала и газов кишечник и полный мочевой пузырь.
В зависимости от расположения опухоли у одной группы больных также проведено трансректальное УЗИ для уточнения диагноза и определения степени инвазии РМП. Перед этим исследованием кишечник очищали клизмой. Определение стадирования РМП основывалось на ультразвуковых признаках инвазии опухоли в мышечный слой стенки мочевого пузыря и обнаружении увеличенных лимфоузлов. Изменениями стенки при УЗИ являлись ее утолщение и нарушение эластичности. Трансабдоминально обследовались все больные; трансректально, несмотря на травматичность метода, – 22 больных.
Результаты и обсуждение
У 32 (29,1%) обследованных опухоль находилась на левой боковой и задней стенках мочевого пузыря, у 6 из них – близко к устью мочеточника, что привело к уретерогидронефрозу слева. У 30 (27,3%) больных было обнаружено образование правой боковой и задней стенок пузыря, у 7 из них имелся правосторонний уретерогидронефроз из-за близкого расположения опухоли к устью правого мочеточника. В остальных случаях опухоль находилась на расстоянии 1,5–2 см от устья мочеточника. У 12 (10,9%) пациентов кроме опухоли боковой стенки также была обнаружена опухоль шейки мочевого пузыря. У 14 (12,7%) больных диагностирована опухоль задней стенки и шейки, у 15 (13,6%) – передней стенки, у 7 (6,4%) – верхушки мочевого пузыря. В связи с болезненностью трансректального УЗИ вначале все пациенты отказались от него. Но после объяснения 22 больным было проведено это исследование и у 9 из них выявлена опухоль передней стенки и верхушки, у 4 – шейки и верхушки, у 3 – передней стенки, у 6 – шейки мочевого пузыря. После трансректального УЗИ 4 больных прошли компьютерную томографию, которая не подтвердила наличие опухоли, а показала лишь воспалительное утолщение и гипертрофию шейки мочевого пузыря после аденомэктомии простаты. Учитывая жалобы, больным проводилось трансректальное УЗИ, после установления диагноза выполнялась соответствующая операция.
При исследовании точно установлено не только месторасположение опухолей, но и их количество и размеры. У 55 больных была выявлена одна опухоль, у 26 больных – 2, у 17 больных – 3, у 12 больных обнаружены множественные опухоли мочевого пузыря. В 26 случаях опухоль имела размеры 2–3 см, в 17 случаях – 2–2,5 см, в 34 случаях – 3–3,5 см, в 17 случаях – 4–6 см. Размеры образований, определенные при трансректальном УЗИ, были меньше, чем при трансабдоминальном, на 0,5–1 см. Большие возможности этого исследования позволяли с точностью выявить местонахождение, количество, размеры образований, стадию процесса, изменения в окружающих тканях и лимфатических узлах.
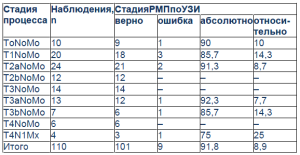
Данные дооперационного стадирования РМП, полученные при помощи трансректального УЗИ, представлены в таблице.
Распределение стадий РМП по УЗИ
У большинства больных процесс был в стадии Т2–Т3 (см. таблицу). В зависимости от расположения и степени инвазии опухоли проведены соответствующие операции. Операции проводились под интубационной, перидуральной и спинальной анестезией. У 16 (14,5%) больных выполнена резекция задней и левобоковой стенки с уретероцистонеостомией слева. У 12 (10,9%) – резекция задней и правобоковой стенки с уретероцистонеостомией справа, у 8 (7,3%) – чреспузырная резекция задней стенки с одноили двухсторонней уретероцистонеостомией (способ С.Б.Имамвердиева, 1998), у 13(11,8%) больных – резекция стенки мочевого пузыря, у 11 (10%) – электрорезекция стенки мочевого пузыря, у 6 (5,5%) –трансуретральная резекция (ТУР), у 16 (14,5%) – радикальная цистэктомия, двусторонняя перевязка внутренних подвздошных артерий, лимфоаденэктомия, уретеросигмопластика. В 20 (18,2%) случаях в связи с серьезными изменениями почек и верхних мочевых путей была произведена цистэктомия, двусторонняя уретерокутанеостомия, перевязка внутренних подвздошных артерий, лимфоаденэктомия. В 8 (7,3%) случаях, учитывая тяжелое состояние больных, радикальная операция была сочтена нецелесообразной и проведена двусторонняя уретерокутанеостомия, перевязка внутренних подвздошных артерий, лимфоаденэктомия по жизненным показаниям.
Все макропрепараты, удаленные во время операции, подвергались патогистологическому исследованию. Из 45 (40,9%) больных с переходноклеточным раком стадия G1 диагностирована у 17, G2 – у 10, G3 – у 12, Gx – у 6. Из 33 (30%) больных с плоскоклеточным раком G1 был у 15, G2 – у 10, G3 – у 8. Из 19 (17%) больных с аденокарциномой G1 был у 8, G2 – у 4, G3 – у 3 ,Gх – у 4. В 13 (11,8%) случаях была обнаружена малигнизированная папиллома. Послеоперационные данные о месторасположении, количестве, размерах и степени инвазии совпадали с дооперационными в 90–95% случаев.
Несмотря на несовпадение в 8–10% случаев, УЗИ широко применяется в практике для ранней диагностики, определения степени инвазии и выбора метода радикального лечения РМП. В получении этих данных большую роль играют знания и опыт проводящего исследование врача. Всем больным рекомендуется УЗИ через каждые 3 месяца в течение первых 2 лет, через 6 месяцев в последующие годы. УЗИ – информативный и неинвазивный метод исследования, позволяющий следить за ходом заболевания и изменениями окружающих тканей. При появлении у больного жалоб требуется незамедлительное обследование. Некоторым наблюдаемым нами больным для уточнения диагноза назначалось дополнительное обследование такими методами лучевой диагностики, как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Так, 23 больным была проведена КТ, 8 – МРТ. При сравнении данных до и после операций заключения трансабдоминального УЗИ подтвердились в 93% случаев, трансректального – 92%, КТ – 87%, МРТ – 96%.
При проведении исследования основное внимание мы уделяли изучению возможностей трансабдоминального и трансректального УЗИ в ранней диагностике, определении месторасположения, количества, размеров и степени инвазии РМП. Всем наблюдаемым больным проводилось трансабдоминальное УЗИ, как неинвазивный метод исследования. Несмотря на широкие возможности этого исследования, при расположении опухоли на передней стенке, верхушке и шейке мочевого пузыря обследование дополняли трансректальным УЗИ.
В результате проведенного исследования мы пришли выводу, что несмотря на многочисленность методов исследований для диагностики РМП, применение их всех у одного больного нецелесообразно ни с экономической, ни с психологической точек зрения. Проведя сравнительный анализ существующих методов исследований, мы разработали комплекс неинвазивных и экономически выгодных исследований. Отвечая этим требованиям, ультразвуковое исследование является важнейшим для ранней диагностики и выбора радикального метода лечения РМП и прослеживания этих больных после операции. Только в неясных случаях для уточнения диагноза целесообразно проводить КТ или МРТ. При сравнении заключений трансабдоминальных и трансректальных УЗИ с послеоперационной верификацией РМП стадия заболевания Т1 подтвердилась в 90% случаев, Т2 – 87%, Т3 – 90,6%, Т4 – 93%. Единственное отличие состояло в том, что при трансректальном исследовании образование определялось размерами меньше на 0,5–1,0 см. В 5% случаев трактовка результатов была ложноотрицательной, в 2% – ложноположительной.
Опираясь на результаты исследования, 66 больным проведена органосохраняющая операция, 96 больным – цистэктомия с пересадкой мочеточников на кожу (20) и в кишечник (16), 8 больным мочеточники выведены на кожу как паллиативная операция по жизненным показаниям. Для уточнения степени инвазии процесса во всех случаях проведено патогистологическое исследование. У большинства больных наблюдался переходноклеточный и плоскоклеточный рак высокой степени дифференциации. Самым неблагоприятным исходом после органосохраняющей операции считается рецидив заболевания. Для раннего обнаружения рецидивов больным рекомендовано прохождение ультразвукового исследования через каждые 3 месяца в течение первых 2 лет, через каждые 6 месяцев в последующие годы. При исследовании тщательно изучались изменения в мочевом пузыре, околопузырной клетчатке, регионарных лимфатических узлах.
Выводы:
1. УЗИ обладает большими возможностями в диагностике рака мочевого пузыря.
2. Для выявления новообразований передней стенки, верхушки и шейки мочевого пузыря более ценным считается трансректальное, при других локализациях – трансабдоминальное УЗИ.
3. Несмотря на существование многочисленных методов исследований, возможности УЗИ как неинвазивного, простого и экономически выгодного метода оцениваются очень высоко.
Л И Т Е Р А Т У Р А
1. Чиссов В.И., Старлинский В.В., Петрович Г.В. // Рос. онкол. журн. – 2002. – №1. – С.35–39.
2. Русаков И.Г., Быстров А.А. // Онкоурология. – 2007. – №3. – С.43–45.
3. Swinn M.J., Walker M.M., Uarbin L.I. et.al. // Eur. Urol. – 2004. – Vol.45 (4). – P.471–474.
4. May F., Treiber U., Hartung R. et.al. // Eur. Urol. – 2003. – Vol.44(1).
5. Харченко В.П., Котляров П.М., Сергеев Н.А. // Мед. визуализация. – 2005. – №2. – С.112–118.
6. Montironi R., Mazzucbelli R. // EAU update series. – 2003. – Vol.3. – P.53–63.
7. Jemal A., Siegel R., Word E. et.al. // Cancer J. Clin. – 2006. – Vol.56 (1). – P.106–130.
8. Худящев С.А., Каприн А.А. // Онкоурология. –2010. – №1. – С.14–17.
9. Clinical Magnetic Resonance imaging / ed. by R.Edelman. 3rd ed. – Philadelphia Saunders, 2006. –P.2889–2904.
10. Ozden E., Turgut A.T., Turkolmez K. et.al. // Urology. – 2007. – Vol.69. –P.884–892.
11. Wong You Chenong J.J.,Wood Ward P.J. // Radio Graphics. – 2006. – Vol.26. – P.553–580.










Комментировать