Анализ электрофизиологически подтвержденного случая внезапной коронарной смерти больного: описание клинического случая.
Николаев Николай Анатольевич, ГОУ ВПО Омская государственная медицинская академия
Гнатко Галина Ивановна, МУЗ Городская клиническая больница № 4
Поташев Дмитрий Андреевич, ГОУ ВПО Омская государственная медицинская академия
Вступление.
В основе описания клинического случая лежит анализ электрофизиологически подтвержденного случая внезапной коронарной смерти больного М., мужчины, в возрасте 71 года, страдающего артериальной гипертонией в сочетании с ишемической болезнью сердца (перенесенный трансмуральный инфаркт миокарда от 2003 г., осложнѐнный кардиогенным шоком; частая желудочковая экстрасистолия).
Уникальным фактором является факт объективной электрокардиографической регистрации сердечнососудистой смерти, наступившей у больного в естественных условиях, без применения внешних воздействий (включая реанимационные мероприятия).
К понятию «смерть от остановки сердца» (внезапная коронарная смерть так описанная, I46.1 по МКБ-10) [1] относят случаи смерти в присутствии свидетелей, наступающей мгновенно или в пределах 6 часов от появления первых острых симптомов заболевания, когда отсутствуют убедительные данные, позволяющие поставить другой диагноз.
Как правило, внезапная смерть наступает в бытовых условиях, вне стационарного наблюдения [2]. При этом ретроспективный анализ свидетельствует, что у умерших в течение месяца, предшествовавшего сердечной катастрофе, ухудшение самочувствия по сравнению с привычным отмечалось лишь в 50% случаев, при этом только 20% из них обращались по этому поводу за медицинской помощью [3]. В остальных случаях заметного изменения состояния здоровья не фиксировалось.
Считается, что ведущей причиной внезапной коронарной смерти является наступление фибрилляции желудочков или асистолии сердца, на фоне хронической или острой ишемической болезни сердца (ИБС) [4].
Значительное количество случаев диагностированной внезапной коронарной смерти при морфологически не измененном кардиоваскулярном субстрате свидетельствуют, что не менее важным этиологическим фактором ее является электрическая нестабильность миокарда [5]. Состояние электрической дестабилизации может наблюдаться у больных кардиомиопатией (в первую очередь гипертрофической), при органических и функциональных поражениях проводящей системы сердца (наибольший риск при наличии двухпучковой блокады ножек пучка Гиса), на фоне реперфузионного синдрома и в других случаях [6].
Безусловно, наиболее угрожающим в отношении внезапной коронарной смерти является сочетание патологически измененного кардиоваскулярного субстрата и признаков электрической нестабильности. Однако это крайне трудно подтвердить объективными способами, так как при развитии критического состояния в лечебном учреждении все действия направлены на спасение жизни больного, а в бытовых условиях обычно констатируется лишь факт смерти.
Тем более ценным, по нашему мнению, является настоящее наблюдение электро-физиологически подтвержденного случая внезапной коронарной смерти.
Описание случая.
Больной М., 1934 г.р., пенсионер. До достижения пенсионного возраста работал на инженерных должностях, затем дворником. До 2003 г. амбулаторно наблюдался нерегулярно. С 1995 г. при случайных измерениях отмечал эпизоды повышения АД до 175/100 мм рт. ст. За медицинской помощью не обращался, медикаментозно не лечился.
17 ноября 2003 г. вечером почувствовал дискомфорт за грудиной, боль в области левой лопатки, усиливающуюся при движении. Посчитав, что причиной неприятных ощущений стало обострение остеохондроза (накануне чистил снег), «чтобы размяться» сделал интенсивную гимнастику и пробежал по лестнице с 8 этажа на 1 и обратно, отметив появление одышки и слабости. После обращения за медицинской помощью был доставлен в реанимационное отделение специализированного учреждения, где был установлен диагноз: трансмуральный инфаркт миокарда, кардиогенный шок. Заболевание в первые сутки дважды осложнялось асистолией.
В течение 10 дней после коронарного события у больного сформировался устойчивый синусовый ритм, прерываемый желудочковой экстрасистолией по типу бигеминии, отмечена склонность к гипотонии. Подбор препаратов для патогенетической и кардиопротективной терапии осложнялся нежелательными реакциями (выраженные гипотония и брадикардия при назначении селективных βблокаторов, амиодарона, кашель и гипотония при назначении эналаприла, каптоприла, периндоприла). Выписан в удовлетворительном состоянии на фоне приема комбинации препаратов: метопролол – 50 мг/сут. в 2 приема; спираприл – 3 мг/сут.; амлодипин – 5 мг/сут.; кислота ацетилсалициловая — 125 мг/сут.
С этого времени регулярно наблюдался кардиологом в амбулаторном режиме. В феврале и сентябре 2004 г. и мае 2005 г. проводил курсы плановой реабилитационной терапии в дневном стационаре клинического кардиологического диспансера.
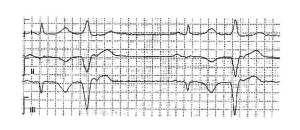
В течение 2004 г. больной отмечал улучшение самочувствия до привычного (восстановление физической активности, отсутствие субъективных неприятных ощущений, связанных с перенесенным заболеванием). Вместе с тем при объективном исследовании регистрировался ритм сердечных сокращений по типу бигеминии (Рис. 1.) с нарушением процессов реполяризации в миокарде.
Рис. 1. Больной М., 69 лет. Желудочковая экстрасистолия по типу аллоритмии (бигимения, класс 3 по Loun-Wolff). Фрагмент электрокардиограммы ДК-01 (10 мм/мВ, 50 мм/с) от 27.02.2004.
Неоднократные попытки фармакологической коррекции ритма на этапах амбулаторного лечения и реабилитации были ограничены гемодинамическими реакциями (гипотония, брадикардия) и оказывались малоэффективными. К декабрю 2004 г. результатом фармакотерапии (метопролол – 50 мг в сутки в 2 приема; лизиноприл – 5 мг утром; амлодипин – 5 мг утром; триметазидин МВ – 35 мг утром и вечером; кислота ацетилсалициловая – 125 мг в обед) стало некоторое снижение частоты желудочковых экстрасистол (по данным суточного мониторирования ЭКГ с 19800 экстрасистол/сутки в феврале 2004 до 9540 в декабре 2004).
Эхокардиографические исследования, выполненные после 2003 г, демонстрировали гипокинез задней стенки левого желудочка, при незначительных изменениях полостей сердца (аорта 34 мм, левое предсердие 41 мм, полость правого желудочка 25 мм, полость левого желудочка 48 мм, конечный диастолический размер 56 мм и конечный систолический размер 39 мм, межжелудочковая перегородка 10 мм, задняя стенка левого желудочка 9 мм, фракция выброса 56%). Указанные морфометрические параметры оставались стабильными в 2004-2005 гг.
Содержание основных электролитов (K+, Na+, Ca++, Mg++, Cl-) в течение всего периода наблюдений находилось в пределах физиологических значений. Не регистрировалось нарушений липидного, белкового, углеводного и пигментного обменов.
В декабре 2005 г больной М. должен был поступить в дневной стационар клинического кардиологического диспансера для планового реабилитационного курса. При осмотре врачом-кардиологом состояние оценено как стабильное, каких-либо изменений в самочувствии за предшествующий месяц больной не отмечал. 5 декабря 2005 г в 10.02 ему был установлен портативный регистратор суточного мониторирования ЭКГ (ДК-01, СЭМ), после чего пациент самостоятельно направился в районную поликлинику за направлением на госпитализацию. В 12.39 больной М. был найден посетителями в вестибюле поликлиники без признаков жизни. После доставки тела в морг на нем был обнаружен регистратор.
При расшифровке записи установлено, что сердечный ритм регистрировался в течение 1 ч. 46 мин. с момента постановки аппарата: средняя ЧСС составила 87 уд./мин., максимальная – 168 уд./мин. в 11.53.53, минимальная – 3 уд./мин. в 12.26.59. Зарегистрировано 2 эпизода брадикардии, 52 эпизода тахикардии. Зарегистрировано 1164 желудочковых экстрасистол (полиморфных, политопных) в патологическом количестве (в среднем 582 в час), в том числе: 70 ранних, 39 поздних, 16 вставочных, 74 парных, 37 эпизодов тригеминии, 118 эпизодов бигеминии.
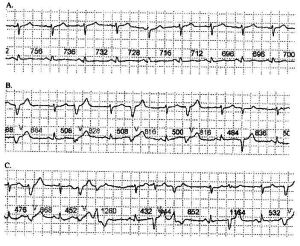
Правильный ритм из синусового узла (Рис. 2 А) периодически замещался экстрасистолическим (Рис. 2 В). С 11 часов 49 минут стали регистрироваться многочисленные политопные полиморфные желудочковые комплексы (Рис. 2 С).
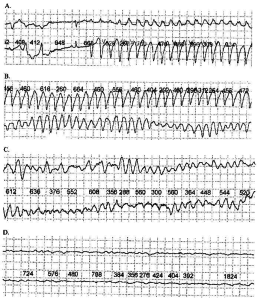
В 11 часов 49 минут 55 секунд возник эпизод пробежки неустойчивой желудочковой тахикардии (ЖТ), состоящий из трех последовательных комплексов с частотой 147 уд./мин., с последующим развитием пароксизма нестабильной ЖТ (Рис. 3 А), быстро перешедшей в трепетание желудочков с частотой 254 уд./мин. (Рис. 3 В). Через минуту, в 11 часов 50 минут, трепетание сменила фибрилляция желудочков (Рис. 3 С), а с 11 часов 58 минут 54 секунды зафиксирована асистолия (Рис. 3 D).
Рис. 2. Больной М., 71 год. 05.12.2005 11:46:03. Фрагмент ХМ-кардиограммы ДК-01, СЭМ, отведение I, отведение II (А 0,5 см/мВ, 25 мм/с; В и С 2 см/мВ, 100 мм/с). А. Синусовый ритм. В. 11:47:39. Частая желудочковая экстрасистолия, бигеминия. С. 11:48:01. Частая желудочковая экстрасистолия, полиморфные политопные комплексы.
Рис. 3. Больной М., 71 год. 05.12.2005. Фрагмент ХМ-кардиограммы ДК-01, СЭМ, отведение I, отведение II(2 см/мВ, 100 мм/с).
А. 11:49:55. Пробежка ЖТ, состоящая из 3 комплексов с частотой 147 уд./мин. 11:49:56 Переход в пароксизм ЖТ с частотой 248 уд./мин. (в отведении I [верхняя линия] видны сохранившиеся желудочковые комплексы).
В. Переход ЖТ в трепетание желудочков с частотой 254 уд./мин. (в отведении I [нижняя линия] видно исчезновение желудочковых комплексов).
С. 11:50:51. Переход трепетания желудочков в фибрилляцию желудочков.
D. 11:58:54. Исход фибрилляции желудочков в асистолию.
При анализе записи были выявлены существенные различия в распределении RR интервалов. Сердечный ритм с преобладанием нормальных интервалов RR сохранялся лишь в течение первого часа мониторирования ЭКГ, после чего эффективность работы миокарда последовательно снижалась.
В течение всего времени регистрации параметров ЭКГ не было зарегистрировано диагностически значимого смещения сегмента ST. Отсутствие электрокардиографических признаков ишемического повреждения миокарда и динамика желудочковых экстрасистол свидетельствуют, что причиной фатального развития событий стало нарушение электрической стабильности миокарда.
Таким образом, настоящий клинический случай является важным документальным подтверждением нарушения ритма сердца как этиологического фактора внезапной коронарной смерти. При этом органическое повреждение миокарда при сочетающейся с артериальной гипертонией ишемической болезнью сердца (постинфарктный кардиосклероз) не будучи в данной ситуации фактором, непосредственно повлиявшим на реализацию терминального состояния, вероятно, явилось стартовым механизмом процессов, завершившихся остановкой сердца.
Список сокращений:
АД – артериальное давление
ИБС – ишемическая болезнь сердца
ЭКГ – электрокардиография
ЖТ – желудочковая тахикардия
Вклад авторов.
Николаев Н.А. – был основным лечащим врачом, назначал лечение и обследование, принимал участие в написании данной рукописи.
Гнатко Г.И. – расшифровывала электрокардиографическую запись суточного мониторирования, принимала участие в написании данной рукописи.
Поташев Д.А. – консультировал описываемого больного в процессе подбора терапии, составлял обзор литературы к методическому сопровождению статьи, принимал участие в написании данной рукописи.
Все авторы читали и одобрили данную рукопись.
Благодарность за помощь.
Авторы клинического случая выражают признательность заместителю главного врача МУЗ Городская клиническая больница № 4 И. Г. Колиной за общую поддержку и роль в публикации данного случая.
Список литературы:
1. Международная классификация болезней 10-го пересмотра (МКБ-10) / Пер. и адапт. НИИ СГЭУЗ им. Н.А. Семашко РАМН. – М., 1996 //[Электронный ресурс]. Электрон. дан.
2. Мареев В.Ю. Патогенетические механизмы развития рефрактерной сердечной недостаточности и их лечение: дисс. докт. мед. наук / В.Ю. Мареев. – М., 1990. – 568 с.
3. Кардиология. Руководство для врачей / Под ред. Р.Г. Оганова, И.Г. Фоминой. – М., 2004. –560 с.
4. Сумароков А.В. Клиническая кардиология. Руководство для врачей / А.В. Сумароков, В.С. Моисеев. (2-е изд.). – М., 1996. – 240 с.
5. Констант Дж. Клиническая диагностика заболеваний сердца Пер. с англ. / Дж. Констант. – М.,2004. – 448 с.
6. Мешков А.П. Функциональные (неврогенные) болезни сердца / А.П. Мешков. – Н.Новгород, 1999. – 208 с.
Адрес эл. ящика для связи с авторами:
Источник: www.medmir.com









Комментировать