Глаукомы — «бессимптомные» и «проявленные». Описание и рассмотрение каждого вида.
Скотт Фрейзер, член Королевской коллегии хирургов (Эдинбург), член Королевской коллегии офтальмологов,
Питер Шах, бакалавр медицины, член Королевской коллегии офтальмологов, Пенг Т. Хоу, доктор философии, член Королевской коллегии врачей, член Королевской коллегии хирургов, член Королевской коллегии офтальмологов.
На первый взгляд, невозможно классифицировать многообразные проявления глаукомы и обозначить терапевтические подходы. Но сделать это вполне реально, если помнить, что она не является каким-то одним заболеванием, а объединяет группу глазных болезней с различной этиологией.
Для удобства мы разделим все глаукомы на «бессимптомные» и «проявленные».
Бессимптомная глаукома
Это самая распространенная форма глаукомы в Европе и Северной Америке. Она развивается постепенно, и пациент долгое время не подозревает о своем заболевании. Первым проявлением болезни служит потеря периферических полей зрения, но человек может этого тоже не заметить. Центральное зрение страдает на поздних стадиях заболевания. Зрение может оставаться 6/6, даже если сохранился лишь маленький островок зрительного поля.
Первичная открытоугольная глаукома. ПОУГ — самая распространенная глаукома среди белого населения (частота встречаемости около 2% среди людей старше 40 лет) и афро-карибского населения (примерно 8% среди людей старше 40 лет). С возрастом вероятность заболеваемости растет. К сожалению, ПОУГ диагностируется вовремя и подвергается лечению только у половины больных.
Несомненно, главным фактором риска развития ПОУГ служит повышенное ВГД, но существует сложная взаимосвязь между ВГД, углублением соска зрительного нерва и потерей полей зрения. Лечение направлено на снижение ВГД. ПОУГ, протекающая бессимтомно, выявляется офтальмологом, перед которым стоит задача измерения ВГД и определения полей зрения. Поэтому на ранних стадиях заболевание обнаруживается только у тех пациентов, которые регулярно проходят контроль зрения и специально обследуются на предмет выявления глаукомы.
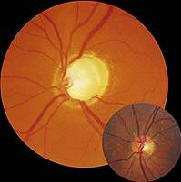
Рисунок 1 (вверху). Сильно развившееся глаукоматозное сдавление диска зрительного нерва
Рисунок 2 (вставка). Для сравнения представлен нормальный диск зрительного нерва
Еще одним признаком ПОУГ является углубление соска зрительного нерва, отражающее утрату аксонов, что функционально проявляется потерей полей зрения. Оценить степень глаукоматозного давления на сравнительно ранних стадиях заболевания бывает нелегко. Может помочь простое сравнение дисков зрительных нервов с обеих сторон (рис. 1 и 2).
Несмотря на диагностические сложности, позднее выявление ПОУГ — скорее исключение, чем правило, хотя и бывают случаи, когда пациенты обращаются за помощью, только заметив, что один глаз ослеп. В такой ситуации изменения необратимы.
Периодически при ПОУГ наблюдаются очень высокие значения ВГД
Боль не является диагностическим признаком, так как ВГД нарастает постепенно.
Внимательные пациенты сами могут заметить области потери зрения.
Как должен действовать врач общей практики, чтобы не пропустить заболевание? Во-первых, всегда направляйте больного к офтальмологу, если оптометрические данные позволяют заподозрить ПОУГ.
Во-вторых, целесообразно предлагать пациенту регулярно (раз в два года) проходить зрительные тесты и при этом просить офтальмолога целенаправленно искать признаки глаукомы. Этот совет особенно актуален в отношении людей с повышенным риском развития глаукомы, представителей афро-карибской национальности и при наличии глаукомы в семейном анамнезе.
Рисунок 3. Повышенная чувствительность может развиваться на основе любого компонента местных лекарственных средств, включая действующее начало и консерванты
И наконец, в-третьих. Так как со временем научно-медицинская оценка ПОУГ меняется, пациенты, у которых риск развития глаукомы невелик, могут быть сняты с госпитального учета, однако им следует регулярно обследоваться у своего офтальмолога.
Лечение направлено на снижение ВГД до безопасного уровня. Как правило, к средствам первого ряда относятся местные в-блокаторы, такие как левобунолол или тимолол, при этом важно учесть, что их побочные эффекты не отличаются от побочного действия в-блокаторов, принимаемых внутрь.
Сейчас предлагаются новые терапевтические средства, такие как а-агонисты (бримонидин и апраклонидин) и аналоги простагландина (латанопрост). Такие препараты, как пилокарпин и адреналин, не нашли широкого применения.
Раньше считалось, что хирургическое вмешательство (трабекулотомия) необходимо только при отсутствии эффекта от консервативных методов, однако в ряде исследований описываются хорошие результаты операций, проведенных на ранних стадиях.
Глаукома нормального давления. Пациенты, у которых значения ВГД никогда не превышали 21 мм рт. ст., но отмечаются типичное глаукоматозное углубление диска зрительного нерва и утрата полей зрения, страдают глаукомой нормального, или, как говорили раньше, низкого давления.
Однако значение 21 мм рт. ст. составляет не более 95% от ВГД в популяции и во многом является относительным ориентиром. В этом случае крайне необходим индивидуальный подход, ведь у одних людей обнаруживается сужение поля зрения уже при 16 мм рт. ст., а у других не находят никаких отклонений от нормы и при 27 мм рт. ст. Как и в случае многих других аспектов ПОУГ, причины столь различной чувствительности к уровню ВГД неизвестны.
Симптоматическая глаукома
Симптоматические глаукомы обладают набором отличительных признаков, которые должен уметь распознать врач общей практики, чтобы затем срочно направить больного к специалисту.
Острая закрытоугольная глаукома. Вероятность развития данного заболевания увеличивается с возрастом. В мире частота его встречаемости сильно варьирует, в Европе общая заболеваемость составляет около 0,2%. Следовательно, по крайней мере один раз за свою деятельность врачу общей практики придется столкнуться с этой болезнью.
Острая закрытоугольная глаукома возникает в результате внутренней блокады радужно-роговичного угла корнем радужки из-за функциональной обтурации зрачка. При этом нарушается отток жидкости из задней камеры в переднюю, в результате чего повышается ВГД, и дренажный угол автоматически закрывается. В этот момент ВГД очень быстро возрастает до экстремальных по сравнению с нормой (15-20 мм рт. ст.) значений — 50-80 мм рт. ст.
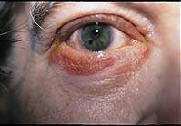
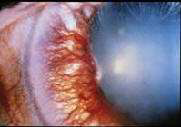
Рисунок 4. Признаки острой закрытоугольной глаукомы: покраснение глаза, помутнение роговицы и неподвижный, овальный, наполовину расширенный зрачок
В типичном случае пациенту за 60, у него отмечается гиперметропия (дальнозоркость), жалобы на снижение зрения в пораженном глазу и боль вокруг глаза, а также общее плохое самочувствие с тошнотой и рвотой. При обследовании выявляется значительное снижение зрения, покраснение глаза, помутнение роговицы и застывший, наполовину расширенный зрачок (рис. 4).
У части пациентов в анамнезе отмечается периодическое закрытие угла глаза, когда ВГД поднимается и снова падает; на это указывает появление пятна и радуг вокруг источников света, что вызывается усиленным проталкиванием жидкости в роговицу под действием высокого ВГД. Как правило, такое случается вечером при расширенном зрачке. Это еще больше уменьшает отток жидкости. В положении лежа хрусталик и радужка отклоняются назад, создавая условия для оттока жидкости.
В этой группе пациентов можно спровоцировать развитие приступа закрытоугольной глаукомы путем диагностического расширения зрачка. Однако риск пропустить такие нарушения зрения, как диабетическая ретинопатия, гораздо выше, чем небольшая вероятность вызвать закрытие дренажного угла, поэтому не следует избегать данной диагностической процедуры.
Первые симптомы заболевания могут быть нетипичными. Хорошо известно, что могут преобладать системные проявления, среди которых доминируют боли в животе, тошнота и рвота.
Спутанность сознания также порой бывает первым признаком острой закрытоугольной глаукомы, что зачастую вводит в заблуждение врача общей практики. Нередко диагностика затягивается, усложняя лечение и увеличивая вероятность необратимой потери зрения.
Какие действия должен предпринять врач общей практики? В типичном случае бывает невозможно не заметить серьезное нарушение зрения у пациента. В этом случае необходима срочная госпитализация.
При преобладании системных проявлений поставить диагноз трудно, однако следует учесть, что у всех без исключения пациентов обнаруживается красный глаз и ограничение зрения. Пациенты с четкими указаниями в анамнезе на периодическое закрытие угла также нуждаются в незамедлительной консультации специалиста, т. к. истинные пятна не встречаются при мигрени, которая в этом случае является основным дифференциальным диагнозом.
В первую очередь при закрытоугольной глаукоме назначают препараты, подавляющие продукцию жидкости, такие как ацетазоламид и пилокарпиновые капли, чтобы радужка освободила дренажный угол.
Как только ВГД падает и роговица проясняется, производят иридотомию, чтобы через отверстие в радужке некоторая часть жидкости вытекла непосредственно в переднюю камеру. Второй глаз также подвергают иридотомии, т. к. риск закрытия угла в нем очень велик. Как правило, иридотомия производится извне с помощью лазера.
Другие глаукомы, связанные с повышенным ВГД. Глаукомы, о которых пойдет речь в этом разделе, относятся к «симптоматическим», т. к. они сопровождаются повышением ВГД до высоких цифр (более 40 мм рт. ст.), а в таких условиях глаз подвергается ишемии, становится болезненным, роговица отекает, а острота зрения падает.
К таким глаукомам относятся следующие.
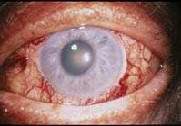
Рисунок 5. Красная глаукома. Пролиферация аномальных новых кровеносных сосудов на радужке и в дренажном углу приводит к образованию плохо поддающейся лечению глаукомы
Красная глаукома — ВГД поднимается из-за образования аномальных сосудов в дренажном углу, вторично по отношению к ишемии сетчатки (рис. 5). Благодаря успехам лазеротерапии диабет сегодня редко является причиной глаукомы. Самой частой причиной красной глаукомы является закупорка центральной вены сетчатки.
Увеитная глаукома — повышение ВГД, вызванное воспалительной блокадой дренажного угла.
Послеоперационная глаукома — любая манипуляция внутри глаза может вызвать острое повышение ВГД. Оно, как правило, быстро снижается.
Врожденная глаукома. Встречается редко, но о ней следует помнить, т. к. промедление в диагностике существенно отражается на прогнозе.
Типичный случай выглядит следующим образом: пациент — мальчик (на шесть больных мальчиков приходится четыре девочки) в возрасте до 1 года поступает с избыточным слезотечением и непереносимостью света, при этом родители отмечают, что глаза у ребенка как бы «затуманенные» или «запотевшие».
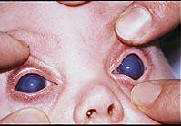
Рисунок 6. Признаки врожденной глаукомы: ассиметричное увеличение глазных яблок, увеличенные горизонтальные диаметры роговиц и мутные роговые оболочки
Заболевание может передаваться по аутосомно-рециссивному типу, так что любые указания в семейном анамнезе увеличивают вероятность такого диагноза.
При обследовании выявляются увеличенные глаза, что более выражено в случае одностороннего заболевания и помутневшей роговицы, хотя фотофобия затрудняет исследование (рис. 6).
Однако симптомы могут быть и не столь типичными. Двусторонее увеличение глаз заметить непросто. Избыточное слезотечение ошибочно принимают за следствие закупорки носослезного канала (в последнем случае в отличие от врожденной глаукомы имеет место попеременная закупорка и опорожнение).
Родительские комментарии типа «с глазами что-то не в порядке» или «он (она) на меня не смотрит» также могут сбить с толку.
К счастью, диагноз, как правило, очевиден. Если нет, то следует, по старому правилу, выслушать подробный рассказ родителей; такие факторы, как быстро увеличивающиеся глаза, светобоязнь и слезотечение, должны повлечь за собой немедленное направление к специалисту независимо от результатов обследования.
При светобоязни можно производить обследование при матовом освещении. Если вы не обнаружили отклонений от нормы, но родителей беспокоит состояние зрения их ребенка, направьте их на консультацию к офтальмологу.
Из-за редкости этого заболевания лечение проводится в специализированных центрах. Обычно начинают с хирургического вмешательства, тонким скальпелем открывая дренажный угол (гониотомия). Если это не приносит успеха, выполняют трабекулотомию и выпускают жидкость через субконъюнктивальную дренажную фистулу.
Статья опубликована в журнале Лечащий Врач






Комментировать