Розацеа — общее хроническое рецидивирующее воспалительное состояние кожи, которое, главным образом, поражает центральную часть лица и чаще встречается у женщин. Патофизиология до конца не ясна, однако выявлены признаки дисрегуляции иммунной нервной и сердечно-сосудистой систем. В качестве триггеров розацеа могут также выступать микробы, являющиеся частью нормальной флоры кожи, в т.ч. обитающие в сально-волосяных фолликулах, такие, как клещ демодекс и эпидермальный стафилококк. Первоначально симптомы возникают периодически, со временем приобретая характер стойкой эритемы из-за повторной вазодилатации.
Позже появляются телеангиэктазии и воспалительные элементы кожи в виде папул, пустул, лимфедемы и фиброза. Розацеа может серьезно повлиять на качество жизни пациента. Это должно побудить врачей к ранней диагностике и началу лечения.
Диагноз
Диагностика розацеа обычно проводится по анамнезу и клиническим особенностям. Если это невозможно, то следует провести дифференциальную диагностику с другими сходными состояниями, в т.ч. с акне, себорейным дерматитом, дерматомикозами, периоральным дерматитом, контактным дерматитом (раздражающий или аллергический), стероидиндуцированными акне, фолликулитом, красной волчанкой, дерматомиозитом, реакцией на лекарства, например, изониазид, саркоидозом, демодекозом.
Дифференциальная диагностика:
Распоространенные диагнозы
- Юношеские угри
- Себорейный дерматит
- Tinea faciei
- Первичный дерматит
- Контактный дерматит (раздражающий или аллергический)
- Стероид-индуцированное акне
- фолликулит
Редкие диагнозы
- Красная волчанка
- Дерматомиозит
- Реакция на лекарственное средство, например. изониазид
- саркоидоз
- Демодекоз
Клинические признаки
 Наличие хотя бы одного из следующих основных признаков указывает на розацеа:
Наличие хотя бы одного из следующих основных признаков указывает на розацеа:
- нестойкая эритема
- стойкая эритема
- папулы
- пустулы
- телеангиэктазии.
Кроме того, в большинстве случаев для установления точного диагноза достаточно хотя бы одного из таких вторичных признаков, как жжение, сухость кожи, отек, центральное расположение высыпаний на лице, глазные проявления и фиматозные изменения. Розацеа обычно предшествует этап прерозацеа, характеризующийся только жжением. Розацеа может быть разделена на четыре подтипа: эритематотелангиэктатический, папулопустулезный, фиматозный и глазной.
Розацеа и Helicobacter pylori: современный взгляд на проблему
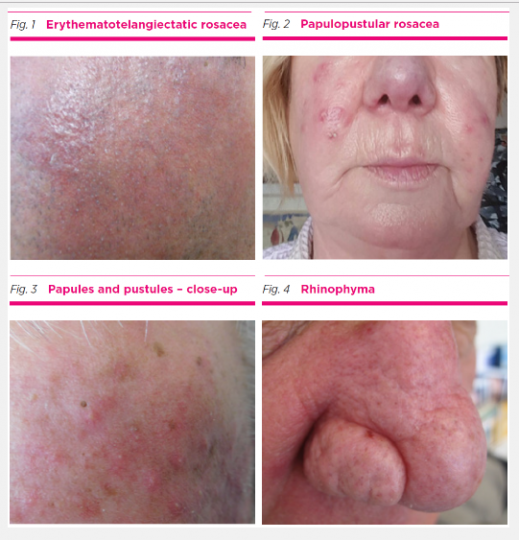
Эритематотелангиектатическая розацеа
характеризуется стойкой центрофациальной эритемой. Эритема может также распространяться на периферические зоны лица, уши, шею и верхнюю часть груди, но периокулярная кожа, как правило, остается непораженной. Телеангиэктазии также являются распространенными, но не являются обязательными для диагностики.
Папулопустулезная розацеа
Папулопустулезный подтип розацеа характеризуется папулами или пустулами с центрофациальным расположением. В тяжелых случаях повторяющиеся эпизоды воспаления могут привести к хроническому отеку лица.
Фиматозная розацеа
Утолщенная кожа с расширенными порами и неравномерно расположенными поверхностными узелками. Эти изменения чаще всего встречаются на носу (ринофима), но могут располагаться на ушах, подбородке и лбу. Этот подтип чаще встречается у мужчин, чем у женщин.
Глазная розацеа
Глазная розацеа характеризуется слезоточивостью, покраснением глаз, ощущением инородного тела, жжением. Для нее характерны блефарит, конъюнктивит, сухость, зуд, световая чувствительность, затуманенное зрение и телеангиэктазии конъюнктивы или век. Халазион чаще встречается при глазной розацеа, чем при других формах. Поскольку специфические тесты отсутствуют, диагноз устанавливается по клинической картине. Согласно оценкам, глаза вовлекаются в процесс у 6-50% пациентов с розацеа.
Дополнительные анализы
Если диагноз не может быть поставлен клинически, могут потребоваться другие тесты. К ним относятся взятие материала с очагов для микробиологических исследований с помощью тампона или соскобом, прежде всего для исключения стафилококковой инфекции. Тест на наличие антинуклеарных антител может быть полезен при повышенной фоточувствительности. Кожная биопсия полезна при необходимости исключить красную волчанку или хронический фолликулит.
Источник: Alexis Lara Rivero and Margot Whitfeld, An update on the treatment of rosacea, Aust Prescr 2018;41:20-41 Feb 2018DOI: 10.18773/austprescr.2018.004
References
- Two AM, Wu W, Gallo RL, Hata TR. Rosacea: part I. Introduction, categorization, histology, pathogenesis, and risk factors. J Am Acad Dermatol 2015;72:749-58.
- Holmes AD, Steinhoff M. Integrative concepts of rosacea pathophysiology, clinical presentation and new therapeutics. Exp Dermatol 2017;26:659-67.
- Whitfeld M, Gunasingam N, Leow LJ, Shirato K, Preda V. Staphylococcus epidermidis: a possible role in the pustules of rosacea. J Am Acad Dermatol 2011;64:49-52.
- Addor FA. Skin barrier in rosacea. An Bras Dermatol 2016;91:59-63.
- Steinhoff M, Schmelz M, Schauber J. Facial erythema of rosacea — aetiology, different pathophysiologies and treatment options. Acta Derm Venereol 2016;96:579-86.
- Webster G, Schaller M. Ocular rosacea: a dermatologic perspective. J Am Acad Dermatol 2013;69(Suppl 1):S42-3.
- Fallen RS, Gooderham M. Rosacea: update on management and emerging therapies. Skin Therapy Lett 2012;17:1-4.
- Two AM, Wu W, Gallo RL, Hata TR. Rosacea: part II. Topical and systemic therapies in the treatment of rosacea. J Am Acad Dermatol 2015;72:761-70.
- Del Rosso JQ, Thiboutot D, Gallo R, Webster G, Tanghetti E, Eichenfield LF, et al.; American Acne & Rosacea Society. Consensus recommendations from the American Acne & Rosacea Society on the management of rosacea, part 5: a guide on the management of rosacea. Cutis 2014;93:134-8.
- Lanoue J, Goldenberg G. Therapies to improve the cosmetic symptoms of rosacea. Cutis 2015;96:19-26.
- Sadeghian A, Rouhana H, Oswald-Stumpf B, Boh E. Etiologies and management of cutaneous flushing: nonmalignant causes. J Am Acad Dermatol 2017;77:391-402.
- van Zuuren EJ, Fedorowicz Z, Carter B, van der Linden MM, Charland L. Interventions for rosacea. Cochrane Database Syst Rev 2015:CD003262.
- Del Rosso JQ, Thiboutot D, Gallo R, Webster G, Tanghetti E, Eichenfield L, et al. Consensus recommendations from the American Acne & Rosacea Society on the management of rosacea, part 1: a status report on the disease state, general measures, and adjunctive skin care. Cutis 2013;92:234-40.
- Taieb A, Khemis A, Ruzicka T, Barańska-Rybak W, Berth Jones J, Schauber J, et al.; Ivermectin Phase III Study Group. Maintenance of remission following successful treatment of papulopustular rosacea with ivermectin 1% cream vs. metronidazole 0.75% cream: 36-week extension of the ATTRACT randomized study. J Eur Acad Dermatol Venereol 2016;30:829-36.
- Chang BP, Kurian A, Barankin B. Rosacea: an update on medical therapies. Skin Therapy Lett 2014;19:1-4.
- Tanghetti E, Del Rosso JQ, Thiboutot D, Gallo R, Webster G, Eichenfield LF, et al.; American Acne & Rosacea Society. Consensus recommendations from the American Acne & Rosacea Society on the management of rosacea, part 4: a status report on physical modalities and devices. Cutis 2014;93:71-6.
- Faghihi G, Khosravani P, Nilforoushzadeh MA, Hosseini SM, Assaf F, Zeinali N, et al. Dapsone gel in the treatment of papulopustular rosacea: a double-blind randomized clinical trial. J Drugs Dermatol 2015;14:602-6.
- Sbidian E, Vicaut É, Chidiack H, Anselin E, Cribier B, Dréno B, et al. A randomized-controlled trial of oral low-dose isotretinoin for difficult-to-treat papulopustular rosacea. J Invest Dermatol 2016;136:1124-9.










Комментировать