Показания и стратегия проведения лапароскопической миомэктомии у женщин репродуктивного и преклимактеричекого периодов. Преимущества лапароскопической миомэктомии. Результаты проведенных исследований.
М.В. Медведев, В.А. Потапов Днепропетровская медицинская академия
Резюме. Описываются показания и стратегия проведения лапароскопической миомэктомии у женщин репродуктивного и преклимактеричекого периодов. Показано, что к преимуществам лапароскопической миомэктомии можно отнести тот факт, что эта процедура относительно безопасна, характеризуется меньшей выраженностью послеоперационного болевого синдрома, незначительной кровопотерей, меньшей вероятностью развития спаечного процесса и различных осложнений, небольшим количеством дней, проведенных в стенах стационара, быстрой реабилитацией и восстановлением организма.
Введение
Несмотря на большое количество методов малоинвазивного лечения лейомиомы матки, появившихся в последнее десятилетие (эмболизация маточных артерий, фокусированный ультразвук, миолиз и др.), дающих удовлетворительные результаты органосохраняющего лечения опухоли, их применение у женщин, которые желают сохранить фертильность, требует дальнейшего изучения. В связи с этим «золотым стандартом» лечения миомы матки у данной категории пациенток считается консервативная миомэктомия [2, 10, 11].
На сегодняшний день традиционными хирургическими доступами для миомэктомии являются лапаротомный, лапароскопический, минилапаротомный как альтернатива лапароскопии и гистероскопический [13].
Абдоминальный доступ относительно безопасный, однако сопровождается травматизацией передней брюшной стенки, имеет достаточно большое количество осложнений (инфекции, кровотечения) и часто приводит к формированию спаек.
Эндоскопические методики позволяют проводить минимально инвазивное лечение, однако не дают возможности достичь хороших результатов при больших интрамуральных миомах у женщин, желающих сохранить репродуктивную функцию в будущем.
Лапароскопический доступ ограничен размерами узлов (более 9 см), сложен в исполнении при большом количестве узлов и интрамуральном их расположении [7]. Кроме того, для лапароскопической миомэктомии характерна большая длительность операции, при этом частота разрывов матки во время беременности достоверно выше, чем после абдоминальной миомэктомии, что говорит о влиянии качества ушивания миометрия на прочность рубца [5, 7]. Также лапароскопический доступ является неудобным при низком расположении миоматозных узлов, особенно по задней стенке матки. Результаты лапароскопической миомэктомии в значительной степени зависят от мастерства хирурга, поскольку данная операция требует тщательного ушивания стенки матки и зачастую бывает технически сложной процедурой. Гистероскопический доступ может широко использоваться только при небольших субмукозных узлах (до 5 см).
Кроме того, сохраняется риск таких осложнений, как перфорация матки и перегрузка жидкостью с развитием отека легких [8, 17].
Вагинальная миомэктомия является еще одним возможным доступом, который неоправданно недооценен и нераспространен на данный момент. Исторически вагинальная миомэктомия была выполнена намного раньше, чем полостная операция. Первая успешная миомэктомия была произведена Atlee в 1845 году у пациентки с субмукозной миомой на ножке [9]. На сегодняшний день прерогатива лечения субмукозных миом принадлежит гистероскопическому методу, а термин «влагалищная миомэктомия» используется для описания удаления интрамуральных и субсерозных миоматозных узлов через заднюю или переднюю кольпотомию.
В 1994 году Magos и коллеги впервые сделали доклад о вагинальной миомэктомии, ко торая позволяет избежать травмирования перед ней брюшной стенки во время лапаротомии и преодолеть сложности при лапароскопии и гисте роскопии, особенно при крупных интрамуральных миомах [3, 6, 7, 14–16]. Идея вагинальной миом эктомии родилась во время проведения ваги нальной гистерэктомии у пациентки с миомой матки размерами, соответствующими 14-ти неде лям беременности. У хирурга возникли техниче ские сложности при выполнении задней кольпо томии, но матка была слишком велика, чтобы из влечь ее через переднее кольпотомное отверстие из-за крупного интрамурального миоматозного узла, расположенного в области перешейка по передней стенке матки. В попытке избежать кон версии на лапаротомию была произведена пе редняя кольпотомия и последующая энуклеация миоматозного узла, что привело к существенной редукции размеров матки и позволило завершить вагинальную гистерэктомию. После операции возникла мысль о возможности выполнения кон сервативной миомэктомии через влагалищный доступ как отдельной операции [15].
Позднее A. Davies и соавт. (1999) описали методику вагинальной миомэктомии через заднее кольпотомное отверстие, согласно которым про цедура была проведена успешно в 91,4% случаев [3].. Французские гинекологи также опубликовали сведения об опыте выполнения вагинальной миомэктомии через заднюю кольпотомию и под твердили высокую эффективность и воспроизво димость техники с возможностью ограничиться вагинальным доступом в более чем 80% случаев [12].
В небольшом французском исследовании A. Birsan и соавт. (2003) сравнили две группы женщин с миомой матки больших размеров, рас положенной по задней стенке матки, которым бы ла выполнена лапароскопическая или вагиналь ная миомэктомия. Группы не различались по раз мерам миомы, паритету и другим клинически важным параметрам. Была показана безопас ность вагинальной миомэктомии. Кроме того, в группе вагинальной миомэктомии было достовер но меньшее время вмешательства (96±38 против 166±78 мин) и требовалось достоверно меньшее количество анальгетиков в послеоперационном периоде [14].
Материал и методы ис следования
Авторами на протяжении 2006–2008 гг. было выполнено 11 в агинальных миомэктомий через задний кольпото мный доступ. У всех боль ных был выявлен един ичный миоматозный узел, расположенный по задней стенке матки. В анамнезе у пациенток не отмечалось оператив ных вмешательств и па тологии придатков. В кон трольную группу были зачислены 20 женщин с миоматозными узлами аналогичного размера, которым была выполнена консервативная миом эктомия через лапаротомный доступ.
Помимо опреде ления стандартных пара метров оперативных в мешательств и послеопе рационного периода в ходе исследования прово дилась оценка качества жизни больных с исполь зованием шкалы UFS-QOL (Uterine Fibroid Symptom and Quality of Life questionnaire) [12].
В таблице пре дставлены некоторые ха рактеристики и осложнения вагинальной миомэк томии, выполненной ав торами и другими иссле дователями.
Результаты исследований и их обсуждение
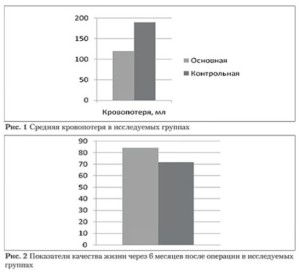
Как видно из рис. 1, интраоперационная кровопотеря была существенно меньшей в группе женщин, которым была произведена вагинальная миомэктомия.
Кроме того, у них отмечались более вы сокая оценка качества жизни через 6 месяцев по сле операции, что может быть следствием луч шей переносимости вагинальной миомэктомии и, возможно, меньшей склонности к спайкообразо ванию, а также хорошего косметического эффекта (рис. 2).
Как видно из приведенных данных, ваги нальная миомэктомия является достойной аль тернативой абдоминальным и лапароскопическим вмешательствам и характеризуется хорошей вос производимостью, безопасностью и небольшим количеством осложнений, при этом четко просле живаются такие специфические для вагинальной миомэктомии осложнения, как послеоперацион ные гематомы и абсцессы. Наша пациентка с аб сцессом дугласова пространства отмечала лихо радку (температура тела — до 38–38,5°С) на про тяжении 10-ти дней, начиная с 4-х суток после операции. Пациентку удалось вылечить консерва тивно.
Разрыв матки является потенциальным осложнением любой миомэктомии, но качество рубца, скорее всего, будет значительно выше при вагинальной миомэктом ии, чем при лапароскопи ческой.
Обобщая мировой и собственный опыт, можно выделить следую щие условия проведения вагинальной миомэктомии:
— размеры матки меньше, чем в 16 недель беременности;
— адекватная моб ильность матки;
-отсутствие выр аженного спаечного про цесса, заболеваний при датков матки и выражен ного стеноза влагалища ;
— желание пацие нтки сохранить матку.
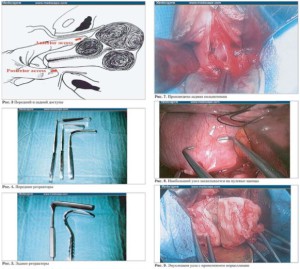
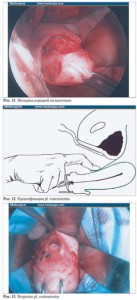
Техника вагинальной миомэктомии (рис. 3–19)
- Опорожнение мочевого пузыря.
- Бимануальное исследование пациентки после ее ввода в нарко з с целью уточнения лока лизации и размеров уз лов, а также мобильности матки и адекватности оперативного доступа.
- Утеротоники: метилэргометрин (0,2 мг в/м при вводе в наркоз) или мизопростол (200–400 мкг ректально за 30 мин до вмешательства)
- Инфильтрир ование шейки матки рас твором с местным анес тетиком и вазоконстрикто ром.
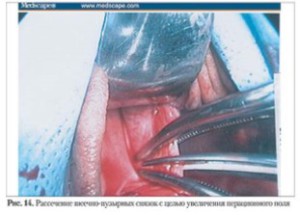
- Задняя или передняя кольпотомия (по перечный разрез, длиной 4–5 см).
- При необходимости — пересечение крестцово-маточных связок для задней кольпото мии или шеечно-пузырных связок — для перед ней кольпотомии с их репозицией в конце вмеша тельства.
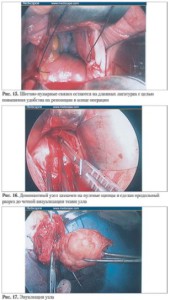
- Установка переднего и заднего ретрак торов адекватных размеров.
- Захват доминантного узла пулевыми щипцами, матка выводится к разрезу стенки вла галища.
- Продольный разрез до адекватной экс позиции ткани узла.
- При больших размерах узла, произво дится его морцелляция.
- Зондировани е матки для проверки це лостности полости.
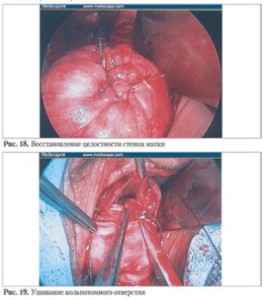
- Послойное ушивание стенки матки.
- Возврат матки в исходное физиологи ческое положение.
- Дренирование брюшной полости.
- Ушивание ко льпотомного разреза (рис
Выводы
Таким образом, вагинальная миомэктомия является привлекательным вариантом лечения миомы матки, поскольку позволяет избежать травмирования передней брюшной стенки, харак терного для лапаротомии, неудобств лапароско пии и ограничений гистероскопии. По нашему мне нию, вагинальная миомэктомия является предпо чтительным методом оперативного лечения мио мы при единичных миоматозных узлах, локализи рующихся в области передней или задней стенки матки.
Требуются дальнейшие мультицентровые исследования, которые позволят уточнить роль операции у женщин репродуктивного возраста, сравнить разные способы миомэктомии и оценить течение беременности и родов после вагинальной миомэктомии, что, несомненно, будет способство вать дальнейшему распространению методики.
Литература
- Anterior and posterior vaginal myomectomy: a new surgical technique / Carminati R., Ragusa A., Giannice R. et al. // Med. Gen. Med. — 2006. — V. 8, № 1. — P. 42.
- Complications of vaginal myomectomy by posterior colpotomy / Agostini A., Gerbeau S., Al Nakid M. et al. // Eur. J. Obstet. Gynecol. Reprod. Biol. — 2008. — V. 138, № 1.— P. 100—104.
- Davies A., Hart R., Magos A.L. The excision of uterine fibroids by vaginal myomectomy: a prospective study // Fertil. Steril. — 1999. — V. 71, № 5.— P. 961—964.
- Laparoscopic myomectomy: a current view / Dubuisso J.B., Fauconnier A., Babaki-Fard K. et al. // Hum. Reprod. Update. — 2000. — V. 6, № 6. — P. 588—594.
- Falcone T., Bedaiwy M.A. Minimally invasive management of uterine fibroids // Curr. Opin. Obstet. Gynecol. — 2002. — V. 14, № 4.— P. 401—407.
- LaMorte A.I., Lalwani S., Diamond M.P. Morbidity associated with abdominal myomectomy // Obstetю Gynecol. — 1993. — V. 82, № 6. — P. 897—900.
- Laparoscopic_assisted vaginal myomectomy / Wang C.J., Yen C.F., Lee C.L. et al. // J. Am. Assoc. Gynecol. Laparosc. — 2000. — V. 7, № 4. —P. 510—514.
- Neodymium: YAG laser hysteroscopy in large submucous fibroids / Donnez J., Gillerot S., Bourgonjon D. et al. // Fertil. Steril. — 1990. — V. 54, № 6. — P. 999—1003.
- Te Linde R.W., Mattingly R.F. TeLinde’s operative gynecology. 5th ed.— Philadelphia: Lippincott, 1977. — 871 p.
- The epidemiology of hysterectomy: findings in a large cohort study / Vessey M.P., Villard_Mackintosh L., McPherson K. et al. // Br. J. Obstet. Gynaecol. — 1992. — V. 99, № 5. — P. 402—407.
- The Ontario Uterine Fibroid Embolization Trial. PartUterine fibroid reduction and symptom relief after uterine artery embolization for fibroids / Pron G., Bennett J., Common A. et al. // Fertil. Steril. — 2003.— V. 79, № 1. — P. 120—127.
- The UFS-QOL, a new disease-specific symptom and health_related quality of life questionnaire for leiomyomata / Spies J.B., Coyne K., Guaou,N.G. et al. // Obstetrics & Gynecology. — 2002. — V. 99, № 2. — P. 290—300.
- Surgery by minilaparotomy in benign gynecologic disease / Benedetti_Panici P., Maneschi F., Cutillo G. et al. // Obstet. Gynecol. — 1996. — V. 87, № 3. — P. 456—459.
- Vaginal and laparoscopic myomectomy for large posterior myomas: results of a pilot study / .Birsan A., Deval B., Detchev R. et al. // Eur. J. Obstet. Gynecol. Reprod. Biol. — 2003. — V. 110, № 1.— P. 89—93.
- Vaginal myomectomy / Magos A.L., Bournas N., Sinha R. et al. // Br. J. Obstet. Gynaecol.— 1994. — V. 101, № 12. — P. 1092—1094.
- Vaginal myomectomy using posterior colpotomy: feasibility in normal practice / Agostini A., Deval B., Birsan A. et al. // Eur. J. Obstet. Gynecol. Reprod. Biol. — 2004. — V. 116, № 2. — P. 217—220.
- Wei F.H., Zhao X.D., Zhang Y. Feasibility and safety of vaginal myomectomy: analysis of 90 cases // Chin. Med. J. (Engl). 2006. — V. 119, № 21.— P. 1790—1793.









Комментировать