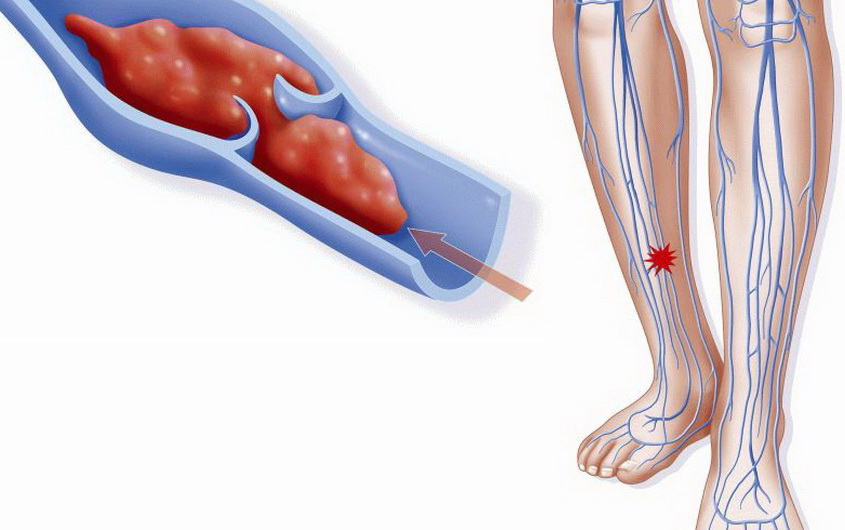
Тромбофлебит поверхностных вен, венозный тромбоз, тромбоэмболия, тромбоз вен нижних конечностей, тромбофлебит, тромботическое поражение вен
Продолжение. Начало читать…
Существует два основных принципа терапии – консервативное лечение и хирургическое вмешательство. Метод лечения выбирается только после изучения основных аспектов течения заболевания, таких как: разновидность патологии, уровень проксимальной границы, сопричастность в процессе глубоких вен.
Главный аспект консервативной терапии основан на противодействии развития тромбофлебита в проксимальных отделах и повреждение глубоких вен, на уменьшении симптомов воспалительного процесса и снятии болевых симптомов.
Клинические решения на основе доказательной медицины
К основным методам консервативного лечения относят: антикоагулянты, обезболивающие и противовоспалительные препараты, ангиопротекторные и венотонизирующие средства и эластическая компрессия.
Главная задача компрессии — снижение объема венозного русла нижних конечностей, как следствие активизируется микроциркуляция, восстанавливается нормальный венозный и лимфатический отток от нижних конечностей.
Если диаметр компрессированной вены уменьшается, то нейтрализуется недостаточность клапанного аппарата, что приводит к повышению скорости и понижению вязкости крови. Если тканевое давления увеличивается, то ускоряется всасывание внеклеточной жидкости в сосудах микроциркуляторного русла и отек идет на спад.
Эластическая компрессия применяется при использовании специального трикотажа или эластических бинтов. В первую неделю применения трикотажа, эластическая компрессия используется круглосуточно, а затем только днем.
Особенности применения антикоагулянтов.
Самое важное правило это осторожность и строгая дозированность медикаментозной терапии, дабы предотвратить главное осложнение – высокий риск кровотечений.
Если экстренная операции внезапно откладывается то, обязательно нужно использовать антикоагулянты для больных с такой патологией, как сварикотромбофлебит и сочетанное поражение глубоких вен нижних конечностей (тип III–V), а так же тромбофлебит, развитие которого спровоцировала посттромбофлебитическая болезнь.
Антикоагулянтную терапию следует назначать для лечения пациентов со спонтанным тромбозом поверхностных вен нижних конечностей.
Низкомолекулярные гепарины являются основными препаратами в лечении пациентов данной группы. Профилактическая промежуточная дозировка составляет от 50% до 75% (от лечебной дозы). Применяется курсом до 6 недель.
Снятие болевого синдрома пациентам с варикотромбофлебитом.
Для купирования приступа боли в данном случае отлично зарекомендовали себя нестероидные противовоспалительные средства. Назначаются как в виде местного лечения, используются мази и гели, содержащие данные лекарственные компоненты, так и в инъекциях.
Следует обращать особое внимание больных, на противопоказания к всевозможным компрессам, так как они повышают местную температуру, осложняют теплоотдачу и провоцируют стремительное развитие воспалительного процесса.
С осторожностью назначается парентеральное применение НПВС, так как совместно с приемом антикоагулянтов риски развития кровотечения максимально высокие. Средний курс лечения НПВС от 7 до 10 суток.
Применение венотоников и их основные действия.
Присоединение к основной схеме лечения венотонизирующих средств показывает неплохие результаты, так как действие данной группы препаратов направлено на укрепление сосудистой стенки, снятия воспалительного процесса и уменьшение отечности.
Самыми эффективными и широко применяемыми являются производные рутозида, троксерутина, микронизированный диосмин и L-лизина эсцинат (смесь тритерпеновых сапонинов конского каштана) и микронизированный диосмин.
L-лизину эсцинату выделяется особое место в лечебной терапии, так как за счет своей мембраностабилизирующей активности, снижающей высвобождение аутолитических ферментов мембраны клеток, он отлично снижает ломкость сосудов и в разы уменьшает воспалительный процесс.
Благодаря замедлению активности серотонина, брадикинина и протективным влиянием на капилляры, проявляется ярко выраженный противоотечный эффект.
Препарат активизирует выброс глюкокортикоидов корой надпочечников, за счет чего проявляется общее противовоспалительное действие.
Применяется по следующей схеме: 5 мл 0,1% р-ра разводят в 50 мл 0,9% NaCL и вводят в/в-капельно на протяжении 5–7 дней. Длительность и курс лечения при необходимости можно корректировать, учитывая особенности течения болезни пациента. Если одновременно назначена антикоагулянтная терапия следует контролировать протромбиновый индекс.
Антибактериальная терапия у пациентов с острым тромбофлебитом поверхностных вен в связи с асептической природой патологического процесса является нецелесообразной.
Особенности и виды хирургического лечения с учетом основных показаний и побочных явлений.
Показанием к оперативному вмешательству является присутствие симптомов эмболоопасности.
Кроссэктомия, экстренно назначается при прогрессировании тромботического процесса в БПВ на остиальный клапан.
Комбинированная флебэктомия назначается, если процесс длился менее двух недель.
В том случае, когда МПВ поражена до уровня сафено-поплитеального клапана, применяется перевязка устья вены. При выполнении этого вида оперативного вмешательства следует учитывать высочайшие риски травматизации малоберцового нерва.
Основные осложнения можно разделить на три группы:
Первая группа включает в себя осложнения, связанные с распределением процесса в проксимальные отделы, с перераспределением на глубокие вены конечности, возникновением тромбоэмболии легочной артерии.
Вторая группа это побочные явления, которые возникли во время антикоагулянтной терапии (желудочно-кишечные, носовые, маточные и т. д. кровотечения).
Третья группа включает в себя осложнения, которые возникают во время оперативного вмешательства или послеоперационном периоде, а именно: интраоперационные кровотечения, длительная лимфорея (если были задеты крупные лимфатические сосуды в паховых областях), гематомы.
Важно понимать, что данное заболевание отнюдь не является простым, , и характеризуется выраженной симптоматикой и тяжелыми осложнениями, которые возникают, как в следствии развития патологического процесса, так и в следствии проведения лечебной терапии. Поэтому лечение на ранних стадиях является более успешным и менее безопасным для здоровья пациента.








Комментировать