Воспаление увеального тракта глаза как самое частое внескелетное проявление анкилозирующего спондилита. Взаимоотношения увеита и спондилоартрита. Обзор литературы по указанной в теме проблеме. Ссобенности клинической картины и течения увеита при анкилозирующем спондилите и выявить частоту осложнений, влияющих на зрение. Результаты проведенных исследований.
Годзенко А.А.1, Бочкова А.Г.2, Румянцева О.А.2, Разумова И.Ю.3, Бадокин В.В.1, Эрдес Ш.Ф.2, 1ГБОУ ДПО «Российская медицинская академия последипломного образования» Минздрава России, Москва, Россия; 2ФГБНУ Научно-исследовательский институт ревматологии им. В.А. Насоновой, Москва, Россия; 3ФГБНУ «Научно-исследовательский институт глазных болезней» , Москва, Россия.
Воспаление увеального тракта глаза – увеит – является самым частым внескелетным проявлением анкилозирующего спондилита (АС). Он развивается примерно у 20–40% больных АС [1–3]. Взаимоотношения между АС и увеитом вызывали интерес многих исследователей с тех пор, как V. Wright [4] и J. Moll была сформулировна концепция спондилоартритов (СпА). Как известно, АС – одно из многих заболеваний, характеризующихся сочетанием увеита и артрита, и природа такого сочетания остается не вполне понятной. По мнению T. Feltkamp и соавт. [2], в основе развития увеита и артрита при АС и других СпА лежат некоторые общие морфологические признаки передней камеры глаза и сустава. Эмбриологически и передняя камера глаза, и сустав развиваются как полые образования из мезенхимальной ткани, выстланные фибробластами и дендритными макрофагами. И сустав, и глаз характеризуются наличием неваскуляризированных тканей (хрусталик, роговица, хрящ), депонирующих антигены, которые располагаются рядом с густо васкуляризированными тканями (увеальный тракт, синовия), легко подвергающимися воспалению. Структуры глаза и сустава имеют в своем составе коллаген 2-го типа, аггрекан, гиалуроновую кислоту. Сосуды увеального тракта образуют густую сеть с медленным кровотоком, что создает условия для развития воспалительных процессов разного происхождения.
Тесная ассоциация АС, острого переднего увеита (ОПУ) и антигена гистосовместимости HLA-В27 была выявлена D. Brewerton и соавт. [5] в 1974 г. Сегодня известно достаточно много об HLA-В27, который рассматривается практически как необходимый компонент для развития этих заболеваний. Однако механизм, путем которого он реализует предрасположенность к увеиту и спондилиту, до настоящего времени не расшифрован и представляется преимущественно в виде гипотез [6, 7].
Одна из таких гипотез высказана J. Rosenbaum [7]: HLAB27, имея в своей структуре последовательности аминокислот, идентичные некоторым грамотрицательным бактериям, в том числе клебсиеллам, способен влиять на микробиоценоз кишечника человека, что может изменять иммунный ответ организма.
Известно, что пациенты с АС, имевшие хотя бы одну атаку увеита в течение болезни, HLA-В27-позитивны и, возможно, гомозиготны по HLA-В27-антигену [8, 9]. При этом ассоциация ОПУ с АС более тесная, чем с HLA-
В27: по данным S. van der Linden и соавт. [10] , увеит чаще встречается у больных АС с клинически манифестным заболеванием, чем у В27-позитивных родственников с субклиническим сакроилиитом или без него.
Несмотря на тесную взаимосвязь АС и увеита, периодически возникает вопрос о нозологической самостоятельности этих заболеваний [2]. Хорошо известно, что воспаление глаз у пациентов с АС может протекать независимо от поражения скелета и не всегда коррелирует с тяжестью суставного процесса. Атака увеита может развиться на фоне стабилизации суставного процесса или задолго до начала АС. Напротив, у пациентов с тяжелым поражением опорно-двигательного аппарата нередко отмечается единственный эпизод увеита. Косвенным свидетельством в пользу нозологического различия этих заболеваний может служить также разное воздействие ингибиторов ФНОα на спондилит и увеит при АС: препараты, эффективно влияющие на артрит и спондилит, не всегда улучшают течение увеита, а в отдельных случаях даже вызывают обострение или развитие увеита de novo [11, 12].
Интересные данные, касающиеся взаимоотношения увеита и спондилоартрита (СпА), опубликованы J. Kezic и соавт. [13]. Исследование проведено на экспериментальной модели, полученной путем иммунизации мышей человеческим аггреканом, G1-домен которого, как было установлено ранее, является аутоантигеном при АС [14]. У иммунизированных животных наряду с артритом и спондилитом развивался увеит. В этом же эксперименте было показано, что Th1-зависимый цитокин интерферон γ (ИФНγ) выполняет противоположную функцию по отношению к увеиту и артриту: отсутствие этого цитокина существенно ухудшало течение увеита, но при этом уменьшало выраженность артрита и спондилита. Это исследование подтверждает мнение о том, что, несмотря на сочетание увеита и СпА при АС, воспаление в этих структурах опосредуется разными медиаторами [7]. Поэтому вопрос, является ли увеит внескелетным проявлением АС или самостоятельным HLA-В27-ассоцированным заболеванием, которое может сочетаться с АС или другим заболеванием из круга СпА (как, впрочем, и представляли основоположники концепции СпА J. Moll и V. Wright [15]), по-видимому, следует считать открытым.
Классические представления об увеите при АС характеризуют его как острый односторонний процесс, затрагивающий преимущественно передние отделы глаза (иридоциклит). Одновременное поражение глаз бывает редко, а поочередное, напротив, характерно для АС [16, 17]. Изолированное поражение задних отделов глаза (сетчатка, хориоид) не свойственно АС, однако в отдельных случаях воспаление, дебютируя как иридоциклит, может охватывать задние отделы глаза, трансформируясь в панувеит [18, 19].
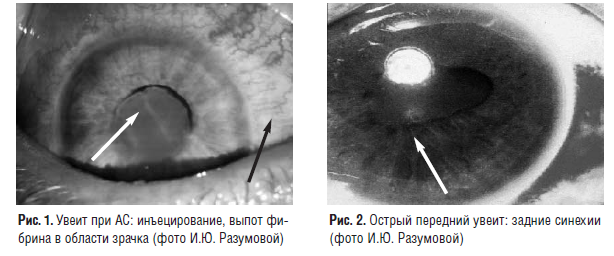
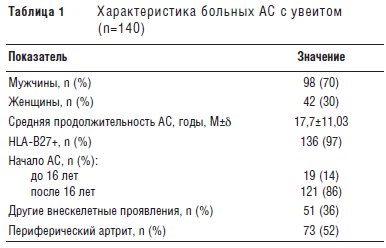
Клинически увеит при АС проявляется болью в глазу, фотофобией, слезотечением, затуманиванием зрения [1]. Частый симптом – инъецирование конъюнктивы, чаще перикорнеальное (застой в сосудах в области корнеосклерального соединения; рис. 1). При биомикроскопии выявляется также опалесценция влаги передней камеры глаза вследствие наличия в ней плавающих воспалительных клеток. Клеточные элементы, склеенные фибрином, могут оседать на задней поверхности роговицы, образуя преципитаты. Из-за наличия воспалительного экссудата в передней камере глаза возникают задние синехии (склеивание зрачкового края радужки с передней капсулой хрусталика; рис. 2) и передние синехии (сращения радужки и роговицы). Воспаление высокой интенсивности сопровождается помутнением влаги передней камеры за счет множества воспалительных клеток; возможно образование гипопиона (осадка на дне с горизонтальным уровнем).
Увеит при АС отличается склонностью к рецидивированию, причем обострения у некоторых пациентов могут возникать несколько раз в год. Однако большинством авторов подчеркивается благоприятный прогноз увеита
при АС: атаки редко продолжаются более 2–3 нед, успешно контролируются местным применением противовоспалительных капель и инъекций и редко приводят к потере зрения [20, 21]. Вместе с тем в клинической практике нам неоднократно встречались случаи тяжелого, ухудшающего зрение поражения глаз у больных АС. Существует определенная часть пациентов, у которых увеит служит доминирующим клиническим проявлением, определяющим тяжесть состояния. Эти больные подвержены частым длительным атакам увеита с развитием осложнений и генерализацией глазного воспаления.
В связи с этим мы решили оценить различные аспекты увеита на собственной когорте пациентов с АС.
Цель – изучить особенности клинической картины и течения увеита при АС и выявить частоту осложнений, влияющих на зрение.
Материал и методы
Одномоментное исследование проведено среди пациентов с достоверным диагнозом АС, которые наблюдались в ФГБНУ НИИР им В.А. Насоновой с 2008 по 2012 г. стационарно или амбулаторно. Включено 140 пациентов, имевших хотя бы одну атаку увеита за период болезни. Все пациенты соответствовали модифицированным Нью-Йоркским критериям АС [22]. Помимо стандартного ревматологического обследования, все больные были осмотрены офтальмологом с применением биомикроскопии, офтальмоскопии, тонометрии. При необходимости пациенты консультировались в ФГБУ НИИ глазных болезней, где им проводилось более детальное обследование: компьютерная периметрия с использованием аппарата Octopus 900 Interzeag AG, ультразвуковое исследование (В-сканирование) глаз сканером Voluson 730, флюоресцентная ангиография (Retinal camera Topcon TRC 50EX) и электрофизиологическое исследование сетчатки (Super neuro electro lazer and magnetic stimulator – Krutov Lametesk).
Оценивались следующие параметры: локализация увеита, наличие осложнений, влияющих на зрение, общее количество атак увеита к моменту наблюдения, среднее число атак увеита в год, взаимосвязь между частотой обострений и осложнениями увеита, наличие у больных с увеитом других внескелетных проявлений и периферичского артрита.
Количество атак увеита к моменту наблюдения оценивалось на основании изучения медицинской документации и расспроса больных. Среднее число атак увеита в год рассчитывалось как отношение общего количества эпизодов увеита к длительности болезни для каждого пациента. В случае более двух атак в год течение увета расценивалось как часто рецидивирующее. Статистический анализ данных (вычисление средних величин, коэффициента корреляции) производился при помощи компьютерных программ Microsoft Office Excel 2007 и Statistica 6.0.
Результаты
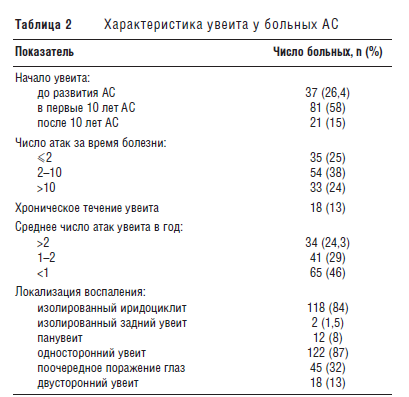
В исследуемой группе больных было 98 (70%) мужчин и 42 (30%) женщины. Средняя продолжительность болезни на момент наблюдения составила 17,7±11,03 года. Дебют АС в возрасте до 16 лет отмечен у 19 (14%) пациентов, после 16 – у 121 (86%). HLA-В27 был у 135 (96%) пациентов. У 46 (32%) человек имелись другие внескелетные проявления (поражение сердца и аорты, нефрит, псориаз, энтеропатия), у 73 (52%) – периферический артрит (табл. 1).
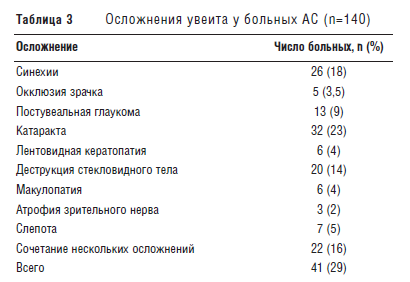
У большинства больных в нашей группе – 81 (58%) – начало увеита отмечено в течение первых 10 лет АС. В поздние сроки болезни – после 10 лет – увеит дебютировал у 21 (15%) пациента. У 37 (26,4%) пациентов увеит развился до возникновения клинических проявлений спондилита.
У 35 (25%) человек отмечено не более двух эпизодов увеита к моменту наблюдения. Примерно такая же доля пациентов – 33 (24%) – имели более 10 атак увеита на протяжении болезни. При подсчете числа эпизодов увеита в год оказалось, что у 34 (24%) больных регистрировалось в среднем более двух эпизодов увеита в год. У 41 (29%) человека отмечены в среднем одна-две атаки увеита в год, у 65 (46%) – менее одной. У 18 (13%) пациентов было хроническое течение увеита. Воспаление глаз у этих больных персистировало >3 мес, и в период клинической ремиссии при биомикроскопии выявлялись смешанное инъецирование глазного яблока, преципитаты на эндотелии роговицы, помутнение влаги передней камеры и стекловидного тела.
При оценке локализации воспаления оказалось, что изолированный иридоциклит был у подавляющего большинства больных – 118 (84%), в то время как изолированное поражение задних отделов глаза отмечено только у двух человек, что составляет 1,5 %. Эти два пациента отличались не только нетипичным для АС поражением глаз, но и другими особенностями. У одного из них офтальмологом был диагностирован хронический хориоретинит.
У этого пациента не было HLA-В27, однако двусторонний сакроилиит 4-й стадии, воспалительная боль в спине, ограничение подвижности позвоночника, коксит, артрит суставов передней грудной стенки позволили поставить диагноз АС. У второй пациентки были выявлены HLA-В27, двусторонний сакроилиит 2-й стадии, васкулит сетчатки. При этом отмечалось малосимптомное течение АС со слабо выраженным болевым синдромом, сохранной функцией позвоночника, отсутствием других клинических проявлений АС.
Еще у 12 (8%) пациентов наблюдалось сочетанное поражение передних и задних отделов глаза – панувеит. Наряду с иридоциклитом у троих из этих пациентов выявлен экссудативный хориоретинит, у пяти – кистозный макулярный отек, у одного – геморрагический хориоретинит, у трех – ретинальный васкулит, у двух – отек зрительного нерва (нейропатия). Воспаление было односторонним у 122 (87%) больных, из них у 45 (32%) отмечалось поочередное поражение глаз (OD–OS). Двусторонний увеит (одновременное воспаление обоих глаз) отмечен у 18 (13%) человек (табл. 2).
Разнообразные осложнения увеита, сопровождающиеся нарушением зрительных функций, выявлены у 41 (29%) пациента: синехии – у 26 (18%), деструкция стекловидного тела – у 20 (14%), катаракта – у 32 (23%), постувеальная глаукома – у 13 (9%), макулопатия – у 6 (4%), лентовидная дегенерация роговицы – у 6 (4%), частичная атрофия зрительного нерва – у 3 (2%).
Полная слепота одного из глаз была у 7 пациентов. Причинами слепоты были: катаракта – у 5 человек, атрофия зрительного нерва – у 2. У 22 человек было сочетание нескольких осложнений (табл. 3).
При исследовании корреляционной связи между характером течения увеита и развитием осложнений была выявлена прямая корреляция между частотой обострений увеита и образованием синехий, катарактой, глаукомой, деструкцией стекловидного тела (табл. 4).
Обсуждение
Анализ нашей выборки позволил охарактеризовать течение и основные клинические проявления увеита у больных АС, которые в целом согласуются с известными представлениями о поражении глаз при этом заболевании [1–3]. Большая часть группы была представлена мужчинами, у которых АС начался после 16 лет. Частота HLA-В27 в нашей группе пациентов составила 97%, что превышает среднюю частоту выявления этого антигена в целом при АС (около 90%) и подтверждает тесную ассоциацию увеита при АС с HLA-В27. Увеит чаще дебютировал в первые 10 лет болезни и даже был первым симптомом АС у части больных, поэтому развитие увеита de novo у пациентов с большим стажем заболевания можно считать менее вероятным.
Около половины пациентов с увеитом имели артрит периферических суставов, что соответствует и другим данным [23]. Иные внескелетные проявления (поражение сердца и аорты, псориаз, воспаление кишечника, нефрит) выявлены примерно у 1/3 больных в нашей группе. Однако реальное число больных с сочетанием увеита и других системных проявлений могло быть больше, так как не все были детально обследованы с целью выявления патологии внутренних органов. В нашей предыдущей работе была продемонстрирована достоверная взаимосвязь между увеитом и поражением сердца и аорты при АС [24].
Преобладающим клиническим вариантом увеита у наших больных был типичный для АС иридоциклит, который наблюдался у 84% пациентов. Однако активный затяжной передний увеит может приводить к распространению воспалительной инфильтрации и вовлечению задних отделов глаза, что наблюдалось у 8% наших пациентов. Поражение задних сегментов глаза является прогностически более серьезным, чем передний увеит, поскольку затрагивает непосредственно сетчатку и зрительный нерв, повреждение которых может привести к необратимой потере зрения. Несмотря на то что в нашей группе, так же как и по данным других публикаций, задний увеит при АС отмечался у небольшого числа больных, эти пациенты заслуживают пристального внимания и требуют активного противовоспалительного лечения, в том числе с применением системных глюкокортикоидов, базисных противовоспалительных и генно-инженерных биологических.
Течение увеита при АС, по мнению большинства ревматологов и офтальмологов, благоприятно: он редко представляет серьезную угрозу зрению, не влияет на общий прогноз и тактику лечения АС. Вместе с тем рецидивирующее течение увеита, свойственное АС, можно расценивать как отягчающий прогностический фактор. В нашей группе было около 1/4 больных с частыми рецидивами увеита, перенесших более 10 атак к моменту наблюдения и более двух атак в среднем в год. У части пациентов увеит приобрел хроническое течение, при котором на протяжении длительного времени персистировали признаки воспаления в структурах глаза. Частые рецидивы и хронизация воспаления способствовали развитию таких осложнений, как катаракта, глаукома, деструкция стекловидного тела, что подтверждено прямой корреляционной связью между рецидивирующим течением и осложнениями увеита.
У 26 больных (18%) атаки увеита привели к формированию стойких синехий – сращений, образовавшихся в результате склеивания зрачкового края радужной оболочки с хрусталиком или корня радужки с роговицей, что может привести к нарушению оттока внутриглазной жидкости и повышению внутриглазного давления. Если зрачковый край радужки срастается с передней поверхностью хрусталика по всей окружности (круговая синехия), то может возникнуть бомбаж радужки. Бомбаж радужной оболочки вследствие образования круговой синехии наблюдался у 5 больных.
Нарушение оттока внутриглазной жидкости вследствие ее гиперпродукции, синехий, отека цилиарного тела, неоваскуляризации радужной оболочки и других факторов, связанных с рецидивирующим воспалением, приводит к развитию постувеальной глаукомы [1, 25]. В нашей группе больных глаукома, потребовавшая постоянной медикаментозной терапии, выявлена у 13 (9%) больных.
Частым осложнением увеита является катаракта. Она развивается как ответная реакция на воспалительный процесс и как следствие глюкокортикоидной терапии. Осложненная катаракта наблюдалась у 32 (23%) наших пациентов, 12 из них были прооперированы. Стекловидное тело при увеите часто является местом скопления воспалительных клеток и фибрина, которые проникают в него из сосудистой оболочки. Это приводит к помутнению и деструкции стекловидного тела. Деструкция стекловидного тела отмечена у 20 (14%) наших пациентов.
У 6 (4%) больных наблюдалась лентовидная дегенерация роговицы («полосчатая кератопатия»). Известно, что это осложнение свойственно ювенильному артриту, который развивается преимущественно у девочек и характеризуется полиартритом, ранним началом, наличием антинуклеарного фактора. Среди наших 6 пациентов с лентовидной кератопатией (1 женщина и 5 мужчин) 5 заболели в возрасте до 16 лет. На момент наблюдения у всех был достоверный АС.
Воспаление заднего сегмента глаза (хориоретинит) является причиной патологии как периферической, так и центральной (макулярной) области сетчатки, приводящей впоследствии к снижению, а в тяжелых случаях и к потере периферического или центрального зрения вследствие развития дистрофических изменений. Теряется способность к чтению, нарушается цветовосприятие, резко снижается зрение вдаль, сужается поле зрения. Макулопатия (воспалительные изменения в макулярной области) отмечена у 6 пациентов в нашей группе. У всех имелось воспаление заднего отдела глаза, у 1 – изолированное, у 5 – в сочетании с передним увеитом.
В патологический процесс при увеите может вовлекаться зрительный нерв как вследствие непосредственно воспаления с развитием отека диска зрительного нерва, так и в результате глаукоматозного повреждения. При этом возможна частичная или полная атрофия зрительного нерва, приводящая к слепоте. Атрофия зрительного нерва была выявлена у 3 (2%) наших пациентов, у 2 она стала причиной слепоты.
В целом осложнения увеита с повреждением различных структур глаза и снижением зрительных функций были выявлены почти у 1/3 наших пациентов, а у 7 больных рецидивирующий увеит стал причиной слепоты одного из глаз.
Таким образом, воспаление глаз – это серьезное клиническое проявление АС, существенно утяжеляющее прогноз.
Заключение
Увеит при АС характеризуется в большинстве случаев односторонним иридоциклитом (84%), началом преимущественно в первые 10 лет болезни (84,4%). В 25% случаев увеит протекает с частыми рецидивами: более двух обострений в год и более 10 на протяжении болезни. У 1/3 больных выявлены осложнения со снижением зрения, развитие которых коррелировало с частотой обострений увеита.
Рецидивирующий увеит существенно ухудшает прогноз у больных АС и требует своевременной активной терапии.









Комментировать