Сосудистое воспаление: описание. Выявление в крови биохимических маркеров, отражающих активность различных процессов, происходящих в атеросклеротических бляшках. Сравнительный анализ уровней PAPP-A и маркеров воспаления – интерлейкина-6 (ИЛ-6), Среактивного протеина, растворимых молекул сосудистой адгезии (sVCAM-1) в плазме крови у больных с острым коронарным синдромом и выявление их диагностического значения.
Сосудистое воспаление как основной фактор патологических изменений при атеросклерозе коронарных артерий, которые вызывают формирование атеросклеротической бляшки. Сосудистое воспаление как основа патологических изменений, способствующих образованию тромбов. Степень активности сосудистого воспаления при атеросклерозе как наиболее важная характеристику процессов, способствующих развитию деструктивных изменений атеросклеротической бляшки. Определение данных изменений для поиска предикторов острого коронарного синдрома. Выявление в крови биохимических маркеров неоангиогенеза (PLGF) и эндогенной деструкции (РАРР-А) и биохимических маркеров, характеризующих активность сосудистого воспаления (СРБ, sVCAM-1, ИЛ-6), которые отражают активность различных процессов, происходящих в атеросклеротических бляшках.
Шевченко О.П., Слесарева Ю.С., Шевченко А.О. Российский государственный медицинский университет, кафедра кардиологии ФУВ. Москва
Сосудистое воспаление является основным участником патологических изменений, наблюдающихся при атеросклерозе коронарных артерий, включая наиболее ранние, которые вызывают формирование атеросклеротической бляшки, но, кроме того, оно лежит в основе патологических изменений, способствующих ее изменению и образованию тромба [2]. Поэтому степень активности воспаления при атеросклерозе можно рассматривать как наиболее важную характеристику процессов, способствующих развитию деструктивных изменений атеросклеротической бляшки. Выявление этих изменений может иметь большое значение для поиска предикторов острого коронарного синдрома.
В последние годы большой интерес вызывает выявление в крови биохимических маркеров, отражающих активность различных процессов, происходящих в атеросклеротических бляшках. Среди них маркеры, характеризующие активность сосудистого воспаления (СРБ, sVCAM-1, ИЛ-6), маркеры неоангиогенеза (PLGF) и эндогенной деструкции (РАРР-А).
Ассоциированный с беременностью протеин плазмы А (РАРР-А) представляет собой циркулирующий в крови белок, относящийся к цинксодержащим металлопротеиназам [12]. Показано, что содержание РАРР-А в поврежденных атеросклеротических бляшках в несколько раз выше, чем в стабильных бляшках [4]. Предполагается, что уровень этого белка в крови может отражать активность процессов эндогенной деструкции бляшки и служить предиктором неблагоприятного прогноза больных ИБС [6,12].
Исследования показали, что синтез РАРРА повышается в тканях в ответ на повреждение, и его биологическое действие опосредовано через ИФР-1, который способствует восстановлению поврежденных тканей благодаря повышению чувствительности клеток к инсулину, стимуляции неоангиогенеза, вазодилятации и цитопротективному действию [15]. Получены данные, свидетельствующие, что РАРР-А представляет собой местный регулятор активности ИФР-1 и может играть роль в местной пролиферативной реакции [15,16]. Даже незначительные повреждения в тканях, такие как преходящая ишемия, приводят к активации этого механизма защиты, благодаря чему, по всей вероятности, у больных сердечно-сосудистыми заболеваниями РАРР-А может выступать в роли высокочувствительного биохимического маркера воспаления и повреждения.
Целью настоящего исследования явился сравнительный анализ уровней PAPP-A и маркеров воспаления – интерлейкина-6 (ИЛ-6), Среактивного протеина, растворимых молекул сосудистой адгезии (sVCAM-1) в плазме крови у больных с острым коронарным синдромом и выявление их диагностического значения.
Материалы и методы
В исследование были включены 51 пациент (28 – мужчины, 23 – женщины) в возрасте от 24 до 78 лет, в среднем – 62,3±10,1 лет. У 17 больных был инфаркт миокарда, у 23 – нестабильная стенокардия. Группу контроля составили 11 человек без клинических признаков ИБС.
Диагноз инфаркта миокарда основывался на клинических признаках (интенсивные боли в грудной клетке продолжительностью более 30 мин), повышении уровней в крови КФК МВ более чем в 2 раза, положительном результате теста на определение тропонина Т в крови. У 13 больных был стойкий подъём сегмента ST более чем на 2 мм в двух и более отведениях (у 8 больных был инфаркт миокарда передней стенки и у 5 – нижней). У 4 больных был инфаркт миокарда без подъёма сегмента ST. У больных инфарктом миокарда с подъёмом сегмента ST тромболитическая терапия по различным причинам не проводилась.
У 23 больных (15 – мужчин, 8 – женщин) диагностирована нестабильная стенокардия II-IIIB класса (по классификации Браунвальда, 2000). У всех больных наблюдалось снижение толерантности к нагрузке, а также приступы стенокардии покоя. На ЭКГ не было стойких изменений сегмента ST или зубца Т. Уровни КФК МВ в крови не повышались, тест на определение тропонина Т в крови был отрицательным.
Лица из контрольной группы были достоверно моложе, имели более низкие уровни липидов, среди них не было больных сахарным диабетом и гипертонической болезнью.
Также в исследование не включались пациенты с признаками острых, инфекционных или аллергических заболеваний, с нарушениями ритма и проводимости, со злокачественной артериальной гипертензией, с печеночной и почечной недостаточностью, лица моложе 20 лет, беременные, а также лица с обострением хронических заболеваний.
В плазме крови всех пациентов были определены маркеры воспаления (интерлейкин-6, С-реактивный белок, sVCAM-1) и РАРР-А.
Образцы крови брались у больных утром между 8 и 10 часами натощак в количестве 5 мл путем венепункции. Исследуемые образцы центрифугировали, отделяя клеточные элементы, при 1500 об/мин в течение 15 мин при температуре 20°С; плазму отбирали и хранили при температуре -20°С. Лабораторный анализ производился в течение последующих нескольких дней.
Концентрацию уровней РАРР-А определяли методом иммунофлюоресценции (ИФА, «Diagnostic Systems Laboratories», США) с определением нижней границы 0,03 мМЕ/л и стандартной теоретической функциональной чувствительностью до 0,0143 мМЕ/л. При анализе использовались поли-и моноклональные антитела к РАРР-А.
Концентрацию sVCAM-1 и интерлейкина-6 определяли подобным методом ИФА («Bender Мedsysems», Австрия).
Концентрация С-реактивного белка определялась методом иммунотурбидиметрии с латексным усилением в микропланшетном формате («Orion Diagnostics», Финляндия). Нижняя граница определения составляла 0,20 мг/л.
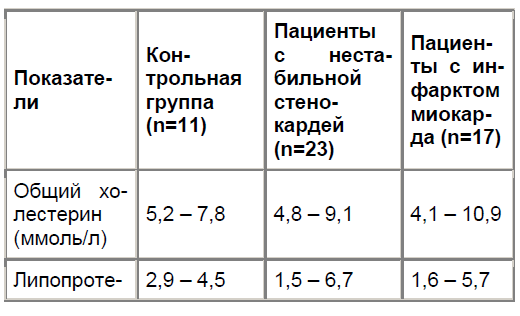
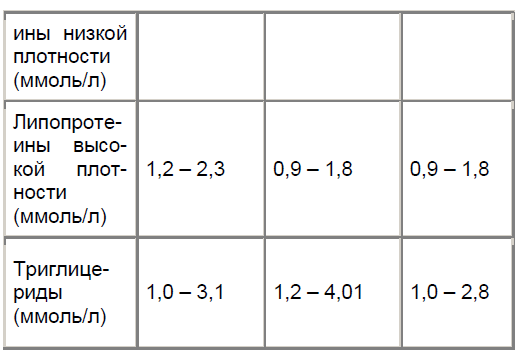
Уровни триглицеридов и липопротеинов низкой и высокой плотности и общего холестерина были измерены стандартным автоматическим методом и рассчитаны по формуле Фрайдевальда.
Сотрудники лаборатории, где проводилось определение всех лабораторных показателей, не имели доступа к информации о диагнозах больных и их клинических симптомах.
Результаты исследования
Показатели липидного профиля исследуемых представлены в табл. 1.
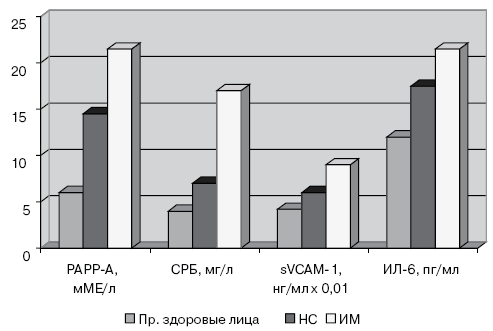
Уровни РАРР-А и других маркеров воспаления у больных разными формами ишемической болезни сердца представлены на рис.1.
Обозначения: РАРР-А – связанный с беременностью протеин плазмы А; СРБ – С-реактивный белок; sVCAM-1 – растворимые молекулы сосудистой адгезии; ИЛ-6 – интерлейкин-6; НС – нестабильная стенокардия; ИМ – инфаркт миокарда.
Уровни PAPP-A у исследуемых лиц распределились в интервале значений от 1 до 38 мМЕ/л, при этом медиана, 25-йи 75-й перцентили распределения соответствовали значениям 10, 5 и 17 мМЕ/л. Содержание интерлейкина-6 находилось в интервале от 2 до 120 пг/мл, С-реактивного белка – от 1,1 до 108 мг/л, sVCAM-1 – от 200 до 1800 нг/мл, фибриногена – от 1,8 до 5,1 г/л.
Уровни PAPP-A в крови у лиц в контрольной группе были достоверно ниже (6,1±4,7 мМЕ/л), чем у больных нестабильной стенокардией или инфарктом миокарда. В то же время, у больных нестабильной стенокардией и инфарктом миокарда без подъема сегмента ST уровни PAPP-A не отличались между собой, но были достоверно ниже, чем у больных инфарктом миокарда с подъёмом сегмента ST (14,4±9,5 против 21,3±7,7 мМЕ/л).
Уровни С-реактивного белка у больных в контрольной группе были достоверно ниже, чем у больных нестабильной стенокардией и у больных инфарктом миокарда (4,5±4,0 против 7,3±5,5 мг/л). При этом у больных инфарктом миокарда и нестабильной стенокардией уровни С-реактивного белка достоверно не отличались.
Уровни sVCAM-1 у больных инфарктом миокарда были выше, чем у больных нестабильной стенокардией (930,5±697,9 против 609,4±360,5 нг/мл, р=0,06) и у больных в контрольной группе (930,5±697,9 против 525,0±283,5 нг/мл, р=0,02), Достоверных различий в уровнях этого показателя у больных в контрольной группе и в группе с нестабильной стенокардией не было.
Уровни интерлейкина-6 в контрольной группе, у больных нестабильной стенокардией и инфарктом миокарда без подъёма сегмента ST иу больных инфарктом миокарда с подъёмом сегментов ST достоверно не различались.
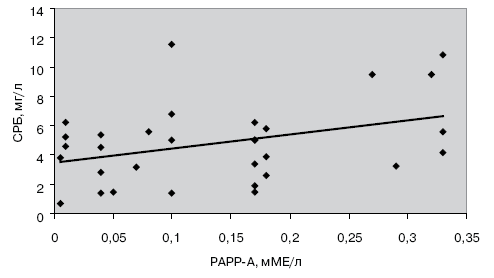
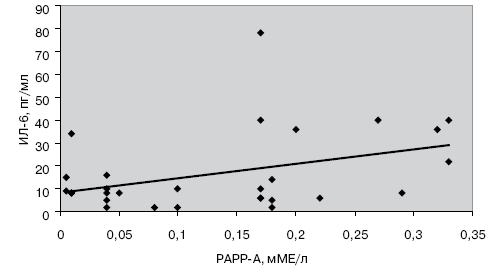
В группах больных с разными формами ишемической болезни сердца, которые были сравнимы по основным демографическим показателям, уровни маркеров воспаления и PAPP-A не зависели от возраста, пола и содержания липидов в крови. Была выявлена корреляционная зависимость между уровнями маркеров воспаления и РАРР-А. При этом уровни PAPP-A у исследуемых лиц достоверно коррелировали с уровнями Среактивного белка (r=0,361, p=0,043) (рис. 2) и интерлейкина-6 (r=0,387, p=0,035) (рис. 3)
Для оценки диагностической и прогностической значимости метода исследования используются такие показатели, как чувствительность и специфичность, которые позволяют стандартизовать показатели и сравнить диагностическую значимость разных тестов. В данном случае чувствительность означает вероятность, с которой больной с нестабильной стенокардией будет иметь определенный уровень маркера в крови выше определенного значения, а специфичность показывает, какова вероятность того, что у больного без нестабильной стенокардии уровень маркера будет ниже определенного значения. Для сравнения диагностической значимости определения исследуемых маркеров были использованы значения медианы распределения уровней этих маркеров у обследуемых лиц.
Были рассчитаны чувствительность и специфичность определения изучаемых маркеров для выявления больных с нестабильной стенокардией. (табл.2).
Сравнение показало, что наибольшей чувствительностью для выявления нестабильной стенокардии (70%) обладает PAPP-A. Специфичность теста при определении уровней PAPP-A примерно такая же, как и при определении Среактивного белка. Наименьшей чувствительностью и специфичностью для выявления нестабильной стенокардии обладает тест для определения sVCAM-1. (табл.2).
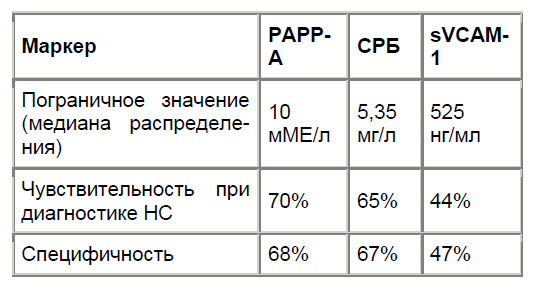
Таблица 2 Cравнение диагностической значимости PAPP-A, С-реактивного белка и sVCAM-1 для определения нестабильной стенокардии
Обсуждение
Результаты проведенных исследований показали, что имеются достоверные различия в уровнях PAPP-A в крови больных нестабильной стенокардией IIIВ класса, инфарктом миокарда и у лиц контрольной группы. Уровни С-реактивного белка у больных нестабильной стенокардией и инфарктом миокарда достоверно не различались, но были достоверно выше, чем у здоровых лиц. Уровни sVCAM-1 были выше у больных инфарктом миокарда, но не различались в остальных группах больных. Достоверных различий в уровнях интерлейкина-6 выявлено не было.
Достоверно более высокий уровень PAPPA в крови больных инфарктом миокарда с подъёмом сегмента ST может объясняться тем, что PAPP-A функционально связан с инсулиноподобным фактором роста (ИФР-1), и его экспрессия возрастает при повышении потребности в последнем. Основное биологическое действие ИФР-1 связано с восстановлением поврежденных тканей за счет повышения чувствительности клеток к инсулину, стимуляции неоангиогенеза, активации защитной воспалительной реакции [9]. ИФР-1 обладает проатерогенным действием, активируя макрофаги, хемотаксис иммунокомпетентных клеток и стимулируя выброс маркеров воспаления, а также повышая захват макрофагами липопротеинов низкой плотности. Вероятно, при остром коронарном синдроме активизируется этот механизм защиты – при этом повышается экспрессия PAPPA, который, будучи металлопротеиназой, активирует ИФР-1, отщепляя от него связанный с ним белок [16].
Bayes-Genis et al. показали, что экспрессия РАРР-А повышена в легкоранимых и минимально выражена в стабильных атеросклеротических бляшках. Необходимо обратить внимание, что у больных ишемической болезнью сердца, умерших внезапно, были выявлены повышенные уровни РАРР-А в поврежденных атеросклеротических бляшках. Эти же авторы впервые выявили повышение уровней PAPP-A в плазме крови у больных нестабильной стенокардией и инфарктом миокарда [4].
Опубликованные данные свидетельствуют о том, что, возможно, PAPP-A, выявляемый у больных ишемической болезнью сердца, не идентичен PAPP-A, выявляемому при беременности. У беременных женщин РАРР-А циркулирует в крови в виде гетеротетрамера массой 500кДа как ковалентный комплекс с проформой основного протеина эозинофилов (proMBP) [9].
В крови небеременных женщин и мужчин РАРР-А циркулирует в меньшей концентрации в форме гомодимера и продуцируется большим количеством клеток– таких, как фибробласты, эндотелиоциты и гладкомышечные клетки [3,10]. Функция pro-MBP, вероятно, заключается в блокаде протеолитической активности РАРР-А. Lund et al. показали, что отношение РАРР-А/proMBP может быть индикатором протеолитической активности РАРР-А и маркером легкоранимой атеросклеротической бляшки [14].
Остается неясным вопрос, является ли повышение уровней PAPP-A в крови у исследуемых больных следствием или одной из причин развития острого коронарного синдрома. Морфологические исследования показали, что PAPP-A может продуцироваться активированными клетками в нестабильной атеросклеротической бляшке и может быть обнаружен во внеклеточном матриксе в этих бляшках. Известно, что PAPP-A является металлопротеиназой, однако не установлено, насколько он участвует в разрушении фиброзной покрышки атеросклеротической бляшки, подобно матриксным металлопротеиназам макрофагов и фибробластов, что приводит к развитию острого коронарного синдрома [14].
Выявленная нами корреляция уровней PAPP-A с уровнями интерлейкина-6 иСреактивного белка свидетельствует о том, что воспаление оказывает влияние на синтез PAPP-A. Важно, что в исследование не включались лица с признаками воспалительных или аллергических заболеваний для того, чтобы исключить другие факторы, помимо возможного воспаления в сосудистой стенке, связанного с атеросклерозом, которые могли бы повлиять на уровни изучаемых маркеров.
Dominguez-Rodriguez et al. не выявили достоверных различий в содержании PAPP-A у 80 больных в первые часы после развития острого инфаркта миокарда (6,3±2,8 часов) иу 80 практически здоровых лиц (12,4±0,7 vs. 12,9±0,2 мМЕ/л; р = 0,54). На основании этого, авторы сделали вывод о том, что PAPP-A не является ранним маркером острого инфаркта миокарда [7].
По данным некоторых исследователей, у больных с ИМ заметное увеличение уровней РАРР-А может появляться только спустя 30 часов после приступа загрудинных болей [5,13].
Отсутствие повышения уровней PAPP-A в первые часы после развития острого инфаркта миокарда можно объяснить тем, что некроз кардиомиоцитов не является стимулом, запускающим синтез этого маркера, а также тем, что повышение уровня PAPP-A при остром инфаркте миокарда происходит медленнее, по всей видимости, за счет действия каких-то неизвестных вторичных механизмов [4,14]. В нашем исследовании образцы крови брались у больных спустя несколько суток после развития острого инфаркта миокарда. При этом, оказалось, что уровни PAPP-A у больных острым инфарктом миокарда без подъёма сегмента ST (n=4, с повышением уровня тропонина в крови) и у больных нестабильной стенокардией достоверно не отличались (15,8±13,3 против 14,4±9,5 мМЕ/л соответственно).
Louis Lemberg et al. (Circulation, 2001) показали, что в контрольной группе уровни РАРР-А были ниже (3,8–10,4 млМЕ/л) по сравнению с больными с нестабильной стенокардией, у которых наблюдалось повышение его уровня до 22,5 млМЕ/л. Больные инфарктом миокарда имели еще более высокие уровни, в среднем – 46,6 млМЕ/л. Важно отметить, что повышенные уровни РАРР-А определялись у пациентов с нестабильной стенокардией при отсутствии повышенных уровней тропонинов или C-реактивного белка в крови [7]. На основании этих данных было выдвинуто предположение, что увеличение уровней РАРР-А в плазме отражает нестабильность атеросклеротических бляшек и что РАРР-А может быть специфическим маркером ОКС [11].
РАРР-А как маркер может определять разрыв бляшки раньше маркеров, которые указывают на начало инфаркта миокарда и некроз миокарда. Возможность раннего установления риска неблагоприятного события делает РАРР-А перспективным стратификационным инструментом в классификации пациентов с подозрением на острые коронарные синдромы.
Lund J et al. опубликовали результаты исследования, в котором приняли участие 136 больных с клиническими признаками нестабильной стенокардии без повышения уровней тропонина I. Показано, что повышение уровней РАРР-А более 29 мМЕ/л в течение первых 24 часов после госпитализации было связано с повышением риска смерти, острым инфарктом миокарда или реваскуляризации миокарда в течение последующих 6 месяцев, независимо от других факторов риска. Анализ показал, что у исследуемых больных содержание PAPP-A явилось более чувствительным предиктором отдаленного прогноза, чем уровни тропонина или С-реактивного белка [14].
Заключение
Таким образом, результаты проведенного исследования показали, что уровни РАРР-А и СРБ достоверно выше в группе ОКС, по сравнению со здоровыми лицами. При этом, у больных инфарктом миокарда и больных нестабильной стенокардией уровни СРБ достоверно не отличались. Уровень ИЛ-6 достоверно не отличался у больных ОКС и здоровых людей, а уровень sVCAM1, который был достоверно выше у больных инфарктом миокарда по сравнению с пациентами с нестабильной стенокардией, достоверно не отличался от такового в группе контроля и у больных с нестабильной стенокардией. Выявлена корреляция уровней PAPP-A с уровнями СРБ и ИЛ-6. Все это дает основание считать, что определение уровней PAPP-A иС-реактивного протеина может быть использовано в диагностике острых коронарных синдромов. Чувствительность РАРР-А выше, чем СРБ, поэтому он может рассматриваться как диагностический маркер нестабильной стенокардии
Литература
- Shah PK, Galis ZS. Matrix metalloproteinase hypothesis of plaque rupture: players keep piling up but questions remain//Circulation. 2001;104:1878–1880.
- Libby P. Current concepts of the pathogenesis of the acute coronary syndromes. // Circulation. 2001; 104: 365–372.
- Laursen LS, Overgaard MT, Soe R, et al. Pregnancy-associated plasma protein-A (PAPP-A) cleaves insulin-like growth factor binding protein (IGFBP)-5 independent of IGF: implications for the mechanism of IGFBP-4 proteolysis by PAPP-A//FEBS Lett. 2001;504:36–40
- Juan Cosin-Sales, MD; Michael Christiansen, MD; Paul Kaminski et al. Pregnancy-Associated Plasma Protein A and Its Endogenous Inhibitor, the Proform of Eosinophil Major Basic Protein (proMBP), Are Related to Complex Stenosis Morphology in Patients With Stable Angina Pectoris// Circulation, April 13, 2004;109:1724–1728.
- Dominguez-Rodriguez, P. Abreu-Gonzalez, M. GarciaGonzalez, J. Ferrer, M. Vargas. Circulating pregnancy-associated plasma protein A is not an early marker of acute myocardial infarction // Clin Biochem 2004 (in press); doi:10.1016/j. clinbiochem.2004.10.015.
- Boldt HB, Overgaard MT, Laursen LS, et al. Mutational analysis of the proteolytic domain of pregnancy-associated plasma protein-A (PAPP-A): classification as a metzincin// Biochem J. 2001;358:359–367
- Чазов Е.И., Тертов В.В., Орехов А.Н. и др. ’41therogenicity of blood serum from patients with coronary heart disease // Lancet.1986.-v.2№ 8507.-p.595–598.
- .Фомин В.В., Козловская Л.В. Среактивный белок и его значение в кардиологической практике // Consilium medicum, Т.05/№ 5/2003.
- Шевченко О.П., Шевченко А.О. Статины–ингибиторы ГМГ-КоА-редуктазы. Москва, Реафарм,2003.
- Bayes-Genis A, Conover CA, Overgaard MT et al. Pregnancy associated plasma protein A as a marker of acute coronary syndromes // New Engl J Med 2001;345:1022–9.
- Consuegra-Sanchez L, Fredericks S, Kaski JC. Pregnancyassociated plasma protein-A (PAPP-A) and cardiovascular risk. Atherosclerosis. 2008 Aug 12. [Epub ahead of print]
- Galis ZS, Sukhova GK, Lark MW, Libby P. Increased expression of matrix metalloproteinases and matrix degrading activity in vulnerableregions of human atherosclerotic plaques // J Clin Invest 1994;94:2493–503.
- Khosravi J, Diamandi A, Krishna RG et al. Pregnancy associated plasma protein-A: ultrasensitive immunoassay and determination in coronary heart disease// Clin Biochem 2002;35:531–8.
- Li X, Liu Q, Zhou T et al. PAPP-A: a possible pathogenic link to the instability of atherosclerotic plaque // Med Hypotheses. 2008;70(3):597–9. Epub 2007 Aug 21.
- Lund J, Qin QP, Ilva T et al. Circulating pregnancy-associated plasma protein A predicts outcome in patients with acute coronary syndrome but no troponin I elevation// Circulation. 2003; 108:1924–6.
- Uzui H Harpf A, Liu M, et al. Increased expression of membrane type 3-matrix metalloproteinase in human atherosclerotic plaque: role of activated macrophages and inflammatory cytokines //Circulation. 2002;106:3024–3030









Комментировать