Основной задачей специфической диагностики поллиноза является установление врачом-аллергологом при помощи объективных методов того аллергена или набора аллергенов, к которым сенсибилизирован пациент. Знание этиологического спектра пыльцевых аллергенов необходимо для применения радикальных терапевтических мер: прекращения контакта больного с «виновными» аллергенами, при невозможности этого – проведения специфической иммунотерапии.
Основные методы специфической аллергологической диагностики поллиноза:
- аллергологический анамнез;
- кожно-аллергические и провокационные тесты;
- лабораторные методы.
Диагноз аллергического заболевания необходимо устанавливать при сопоставлении данных аллергологического анамнеза, клиники заболевания, результатов кожных и провокационных тестов (алгоритм).
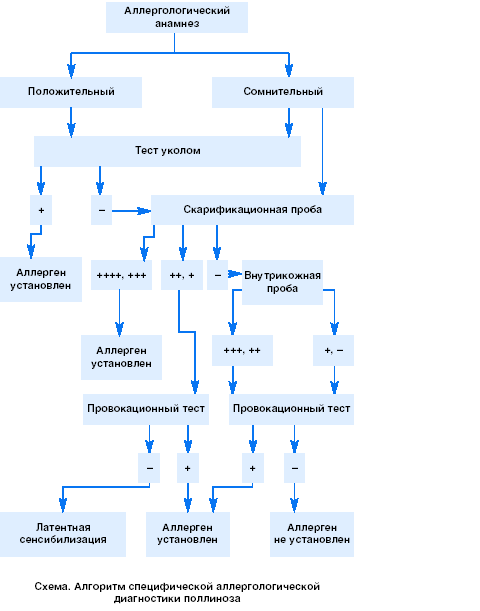 Постановка кожных проб с пыльцевыми аллергенами основана на обнаружении фиксированных в коже сенсибилизированного организма специфических антител класса IgE. Тест уколом и скарификационные тесты достаточно специфичны и безопасны. При внутрикожной пробе происходит более тесный контакт аллергена с кожей, но исследователи признают ее менее информативной, т.к. при выполнении этой пробы возможны ложноположительные реакции. Такую пробу ставят только в случае отрицательных (или сомнительных) результатов скарификационных тестов с подозреваемым аллергеном при положительном аллергологическом анамнезе.
Постановка кожных проб с пыльцевыми аллергенами основана на обнаружении фиксированных в коже сенсибилизированного организма специфических антител класса IgE. Тест уколом и скарификационные тесты достаточно специфичны и безопасны. При внутрикожной пробе происходит более тесный контакт аллергена с кожей, но исследователи признают ее менее информативной, т.к. при выполнении этой пробы возможны ложноположительные реакции. Такую пробу ставят только в случае отрицательных (или сомнительных) результатов скарификационных тестов с подозреваемым аллергеном при положительном аллергологическом анамнезе.
Кожные пробы могут быть положительными и без клинических признаков поллиноза: в случаях имеющейся латентной пыльцевой сенсибилизации или при псевдоаллергии. Согласно данным литературы, ошибка при ориентации исключительно на результаты кожных тестов может достигать 50% и более.
С помощью кожных тестов определяют пороговую чувствительность кожи больных к пыльцевым аллергенам, то есть степень пыльцевой сенсибилизации, что указывает на тяжесть заболевания и необходимость определения пороговой дозы лечебной смеси аллергенов (так называемое аллергометрическое титрование).
При постановке кожных проб необходим строгий учет соответствия сезона обострения поллиноза периоду пыления (цветения) аллергенных растений, то есть использование местных календарей цветения.
Провокационные тесты (назальные, конъюнктивальные, бронхиальные) считаются наиболее надежными в случаях недостаточной четкости результатов кожных проб или их несоответствия данным аллергологического анамнеза. Провокационные тесты основаны на взаимодействии специфических IgE, фиксированных на слизистых оболочках носа, конъюнктивы, бронхов, с пыльцевыми аллергенами, в результате чего возникает немедленная аллергическая реакция, проявляющаяся аллергическим ринитом, конъюнктивитом, бронхоспазмом.
Исследования слизистой полости носа при внутриназальной провокации у больных поллинозом с помощью световой и электронной микроскопии доказали пенетрацию частичек пыльцы в подслизистый слой в участках повреждения ресничек или местах отторжения эпителия и тем самым подтвердили высокую диагностическую ценность назальных провокационных тестов. При назальной аллергии кожные тесты часто дают недостоверные результаты, поскольку не кожа, а слизистая оболочка носа является «шоковым» органом. С помощью же назальной провокационной пробы можно безошибочно установить «виновный» аллерген и дифференцировать аллергический ринит от неаллергического (вазомоторного).
Лабораторные методы позволяют провести специфическую диагностику без введения аллергена больному. Их следует рассматривать как вспомогательные, имеющие ценность в сочетании с предыдущими специфическими методами исследования. Для диагностики поллиноза информативным является определение специфических IgE к пыльцевым аллергенам иммуноферментным или радиоаллергосорбентным методами. Из лабораторных методов, используемых в сочетании со специфической диагностикой, доступен метод отпечатков при назальных провокационных тестах и тест «кожного окна». Последний тест, благодаря простоте его постановки, безопасности для больного и высокой специфичности, рекомендуется использовать при отрицательных или сомнительных кожных тестах.
Из методов неспецифической диагностики у больных поллинозом целесообразно исследование функции внешнего дыхания (ФВД), так как изменения последней регистрируются как у больных с пыльцевой астмой, так и у некоторых пациентов с аллергической риносинусопатией. В связи с этим актуально раннее выявление изменений бронхиальной проходимости методами спирографии, пневмотахометрии, пикфлуометрии, искусственно вызванной бронходилатации и бронхоконстрикции.
Нарушения функции внешнего дыхания обнаруживают не только в сезон обострения поллиноза, но и в период клинической ремиссии, зимой. Изменения ФВД могут развиваться по обструктивному, рестриктивному и смешанному типу. Процент больных с нарушением внешнего дыхания увеличивается в зависимости от тяжести клинических форм поллиноза: при бронхиальной астме нарушения ФВД наблюдаются у 68,7% больных, пыльцевом бронхите – у 52,6%, при риноконъюнктивальном синдроме – у 34,4% [1].
Следует подчеркнуть, что только после уточнения клинических особенностей поллиноза у больного, изучения спектра этиологически значимых аллергенов, степени нарушений бронхиальной проходимости, неспецифической чувствительности адрено- и холинорецепторов бронхов, а также изменений состояния иммунитета и расстройств функции других органов можно планировать реабилитационные мероприятия, направленные на снижение как специфической, так и неспецифической повышенной чувствительности к аллергенам.
Реабилитация больных поллинозом
После установления диагноза поллиноз врач любой специальности должен направить больного к аллергологу, который проведёт диспансерное наблюдение и лечение больного с пыльцевой аллергией (табл. 2). Цель диспансеризации – полная ликвидация клинических признаков поллиноза либо стабилизация хронического аллергического процесса, которая задерживает развитие осложнений (хронической легочной недостаточности, полисенсибилизации и др.).
Схема реабилитации больных поллинозом:
Лечение в сезон обострения |
|
В межрецидивный период |
Литература:
1. Алешина Р.М. Клинико-аллергологическая характеристика поллиноза в условиях Ворошиловградской области и вопросы медицинской реабилитации: Автореф. дис. … канд. мед. наук. – К., 1985. – 24 с.
2. Алешина Р.М. Поллиноз в Луганской области // Украинский медицинский журнал. – 1995. – №2. – С. 52-55.
3. Алешина Р.М., Лейкина В.В. Комбинированная аллерген-специфическая иммунотерапия у больных поллинозом и объективные критерии ее эффективности // Астма та алергія. – 2003. –№ 4. – С. 14-17.
4. Альошина Р.М., Германов В.Т. Алергенспецифічна імунотерапія: механізми і ретроспективний аналіз ефективності // Астма та алергія. – 2005. – № 1. – С.33-36.
5. Балаболкин И.И. Специфическая иммунотерапия у детей с бронхиальной астмой // Педиатрия. – 1997. – № 6. – С. 68-71.
6. Корицька І.В. Роль специфічної імунотерапії у хворих на алергічні захворювання // Астма та алергія. – 2003. – № 4. – С. 38-41.
7. Остренок Л.И., Федосеева В.Н. Полынные поллинозы // Врач. – 1998. – № 6. – С. 14-15.
8. Пухлик Б.М. Элементарная аллергология. –Винница: Велес, 2002. – 148 с.
9. Пухлик Б.М., Бибикова Л.П., Корицкая И.В., Ковпак А.В. Сравнительная эффективность парентерального и сублингвального методов аллерген-специфической иммунотерапии круглогодичного аллергического ринита в промышленном регионе // Астма та алергія. – 2003. – №4. – С. 52-54.
10. Ревякина В.А., Гончарова Н.В., Резайкин В.И.Аллергический ринит у детей // Педиатрия. –2002. – № 2. – С. 107-112.
11. Родінкова В.В. Аеропалінологічний моніторинг у місті Вінниці: актуальність, мета, результати //Астма та алергія. – 2002. – № 2. – С. 61-63.
12. Савицкий В.Д., Савицкая Е.В. Экология и распространение пыльцы аллергенных растений в Украине // Астма та алергія. – 2002. – № 2. – С.17-20.
13. Федосеева В.Н., Некрасов А.В., Ильина Н.И., Хаитов Р.М., Петров Р.В. Новое поколение препаратов для специфической иммунотерапии // Аллергология и иммунология. – 2004. – Т. 5. –№ 1. – С. 14-16.









Комментировать