Синкопальные состояния: общая характеристика. Классификация, диагностика. Лечение и профилактика синкопальных состояний.
Н.А. Скуратова
Гомельская областная детская клиническая больница
Cинкопальными называются состояния, характеризующиеся спонтанно возникающими преходящими нарушениями сознания, приводящими, как правило, к нарушению постурального тонуса и падению. Слово «синкопе» имеет греческое происхождение (syn – «с, вместе»; koptein – «отрезать, обрывать»), позже это слово перекочевало в латинский язык – syncopa, из которого оно пришло в музыкальную терминологию (синкопа). Однако в клинической медицине для обозначения патологических состояний принято пользоваться терминами, этимологически связанными с греческим языком, поэтому более верным является все-таки слово «синкопе». В русском языке слово «синкопе» является синонимичным слову «обморок» [9].
Установить точную распространенность синкопальных состояний не представляется возможным, так как далеко не все случаи служат поводом для обращения к врачу, да и не во всех случаях можно уверенно сказать, было ли у пациента собственно синкопальное состояние либо это было какое-то другое расстройство несинкопальной природы [2]. Согласно различным данным, доля людей, хоть раз в жизни переживших синкопе, в общей популяции, составляет от 3 до 40% [3, 9]. По эпидемиологическим данным, приведенным в последней версии Руководства Европейского кардиологического общества по диагностике и лечению синкопальных состояний (ESC Guidelines on Diagnosis and Treatment of Syncope, 2004), частота обмороков у детей в возрасте до 18 лет составляет 15%, у военнослужащих в возрасте 17–26 лет – 25%, у женщин и мужчин в возрасте 40– 59 лет – 19 и 16% соответственно [9].
Классификация синкопальных состояний [9]:
Синкопальные состояния:
- нейрокардиогенные обмороки;
- ортостатические обмороки;
- аритмогенные обмороки;
- обмороки вследствие структурной патологии сердца, сосудов;
- обмороки вследствие цереброваскулярной патологии.
Несинкопальные состояния:
- Расстройства, напоминающие обморок, с нарушением или потерей сознания:
- метаболические расстройства: гипогликемия, гипоксия, гипервентиляция с гиперкапнией;
- эпилепсия;
- интоксикация;
- вертебробазиллярные транзиторные ишемические атаки.
- Расстройства, напоминающие обморок, без потери сознания:
- катаплексия;
- приступы острой атаксии;
- психогенные синкопе;
- транзиторные ишемические атаки каротидного происхождения.
Нейрокардиогенные (нейромедиаторные) синкопе – собирательный термин, используемый для характеристики целой группы клинических синдромов, проявляющихся приступами потери сознания и связанных с патологическим рефлекторным воздействием вегетативной нервной системы на регуляцию сосудистого тонуса и сердечного ритма. Нейрокардиогенные обмороки у детей диагностируются наиболее часто. Обычно дети с нейрокардиогенными обмороками имеют структурно нормальное сердце и нормальное артериальное давление (АД) вне эпизодов синкопе. Несмотря на благоприятный прогноз, рецидивирующие нейрокардиогенные обмороки могут сопровождаться травматизацией и вызывать тревогу у родителей, снижать качество жизни.
Нейрокардиогенные обмороки классифицируются на:
- Вазовагальные (кардиоингибиторный, вазодепрессорный, смешанный, дисавтономный варианты по результатам тилт-теста).
- Синдром каротидного синуса.
- Рефлекторные (ситуационные): при глотании, чихании, кашле, после мочеиспускания, дефекации, при игре на духовых инструментах, после физических упражнений, при занятиях тяжелой атлетикой [7, 8].
В физиологических условиях существуют механизмы быстрой адаптации артериального давления и частоты сердечных сокращений (ЧСС) для поддержания относительно постоянного уровня кровоснабжения головного мозга при позиционных изменениях положения тела. Наибольшее количество артериальных барорецепторов, принимающих участие в быстрой регуляции сосудистого тонуса, находится в дуге аорты и каротидном синусе. В норме при повышении артериального давления возрастает частота импульсации от них, что приводит к периферической «симпатической» вазодилатации и «парасимпатической» брадикардии. Снижение афферентного потока происходит в ответ на снижение артериального давления, что вызывает вазоконстрикцию и тахикардию. Недостаточность вегетативной нервной системы в регуляции системного артериального давления и частоты сердечных сокращений может объясняться ее нарушениями на различных уровнях, что в конечном итоге приводит к диссоциации между парасимпатическим и симпатическим отделами центральной нервной системы.
Провоцирующие факторы нейрокардиогенных обмороков разнообразны. Чаще всего обмороки возникают при длительном стоянии, в душных помещениях, транспорте, при виде крови, венепункциях и инъекциях, сильном эмоциональном стрессе. Значительно реже синкопе провоцируются массажем каротидного синуса, давлением на глазные яблоки, дефекацией, мочеиспусканием. Иногда дети теряют сознание изза повышения внутригрудного давления (чихание, кашель, смех, подъем тяжестей, физическое, статическое напряжение), вследствие медицинских манипуляций (бронхоскопия, гастроскопия, ректороманоскопия, цистоскопия) [4, 5].
При вазовагальных обмороках продромальные симптомы возникают за несколько минут до обморока, но чаще всего – за 30 секунд. Пациент ощущает тахикардию, потоотделение, эпигастральный дискомфорт, желание выйти из помещения. При игнорировании ранних симптомов головокружение усиливается, появляется усталость, потемнение в глазах, покалывание ушей. Объективно: бледность, потоотделение, беспокойство, зевота, глубокие вздохи, гипервентиляция и мидриаз. Пациенты на этой стадии еще слышат беседу, но не могут двигаться. При дальнейшем снижении артериального давления пациент теряет сознание [5, 18].
Синкопе рефлекторного генеза возникают в связи с активацией рефлексогенных зон, вызывающей брадикардию и вазодилатацию, а также на фоне «запредельного» возбуждения нервной системы (боль, внезапные сильные эмоции, стресс). Механизм развития этих синкопе до сих не имеет четкого описания. Вероятно, имеется некая предрасположенность, связанная с нарушением церебральных вазопрессорных механизмов, в результате чего нарушается работа аппарата рефлекторной вазоконстрикции и возникает дисбаланс в сторону влияния парасимпатической импульсации. Так, например, осмотр у ЛОР-врача и раздражение наружного слухового прохода воронкой отоскопа может привести к возбуждению n. vagus с развитием брадикардии и гипотензии. Довольно распространенной причиной рефлекторных синкопе может стать обычной галстук, слишком туго затянутый и приводящей к раздражению синокаротидных гломусов. Определенную путаницу в клиничеcкую картину могут вносить синкопальные состояния, развивающиеся на фоне стимуляции рецепторов, находящихся в различных органах. Так, рефлекторная импульсация из кишечника, возникающая вследствие банального метеоризма, вызвав пусть даже кратковременное расстройство сознания, заставляет думать о серьезной катастрофе в брюшной полости. То же можно сказать и о рефлексах из мочевого пузыря при его перерастяжении вследствие задержки мочеиспускания (патологической или даже произвольной) [8, 11].
Аритмогенные обмороки. Потенциальными причинами синкопе при нарушениях ритма и проводимости могут явиться:
- Стойкая синусовая брадикардия с частотой сердечных сокращений менее 50 уд./мин в дневное время и менее 40 уд./мин ночью.
- Атриовентрикулярная блокада 2-й и 3-й степени с паузами ритма более 3 секунд.
- Пароксизмы наджелудочковой тахикардии.
- Катехоламинергическая желудочковая тахикардия.
- Синдром удлиненного интервала Q-T.
- Идиопатическая фибрилляция желудочков.
- Манифестирующий синдром WPW.
- Синдром Бругада.
- Аритмогенная дисплазия правого желудочка.
- Нарушение работы имплантированных антиаритмических устройств [9, 19].
При аритмогенных синкопе наиболее типично возникновение синкопе на фоне физической нагрузки, в то время как вазовагальные обмороки возникают после прекращения нагрузки или с ней не связаны. Аритмогенные синкопе провоцируются эмоциональным стрессом, резкими звуками. Необходимо помнить о синкопальных состояниях, возникающих в воде, особенно при вхождении в воду (синдром удлиненного интервала Q-T, синдром Бругада и др.). Необходимо обратить внимание на семейный анамнез, а именно наличие случаев внезапной смерти у лиц молодого возраста, наличие у родственников синкопе и нарушений ритма сердца. В отличие от эпилептических приступов, сопровождающихся потерей сознания, при аритмогенных обмороках нет спутанности сознания после приступа. В случае жизнеугрожающей аритмии типично возникновение ощущения сердцебиения, тошноты, головокружения [9].
Синкопальные состояния у больных с синдромом удлиненного интервала Q-T: врожденного (синдром Джервелла – Ланге – Нильсена и Романо – Уорда) и приобретенного (гипокалиемия, гипокальциемия, интоксикация дигиталисом, хинидином, фенотиазидами, инфекционно-токсические состояния, гипоксия миокарда и др.) характера являются ведущими в клинической картине заболевания. Своеобразие пароксизмов, отсутствие нарушений сердечного ритма в период между приступами нередко приводят к гипердиагностике эпилепсии у этих пациентов, особенно в детском возрасте, частота ошибочных диагнозов достигает при этом 20%. Синкопальные состояния у больных с врожденным синдромом удлинения интервала Q-T развиваются уже в раннем детском возрасте. Приступы возникают при физическом и эмоциональном напряжении, обусловлены развитием мерцания желудочков, реже – желудочковой тахикардией, еще реже – асистолией желудочков, приводящими к недостаточности сердечного выброса и тяжелой церебральной гипоксии. Частота пароксизмов может быть различной: от одного в несколько лет до нескольких раз в сутки, с возрастом обмороки могут учащаться. Помимо синкопальных состояний, у этих больных могут наблюдаться приступы без потери сознания с внезапным прекращением движений, болью в грудной клетке (иногда абдоминальные боли), нарушением сердечного ритма, головокружением. Кроме того, возможно развитие внезапной смерти в результате тяжелых расстройств сердечного ритма (асистолии и фибрилляции желудочков). При приобретенном синдроме удлиненного интервала Q-Tобмороки имеют ту же клиническую картину, могут возникать в различных возрастных группах, провоцируются физическим и эмоциональным напряжением, но могут развиться и без какихлибо внешних воздействий [7, 8, 22].
Причинами обмороков при структурных поражениях сердечно-сосудистой системы могут быть:
- Клапанные пороки сердца.
- Обструктивные кардиомиопатии.
- Миксома предсердий.
- Расслоение аорты.
- Болезни перикарда, тампонада сердца.
- Тромбоэмболия легочной артерии, инфаркт миокарда (крайне редко у детей).
В механизме развития синкопе при структурных заболеваниях миокарда имеет место рефлекторный механизм, обструкция оттока и нарушения ритма [9, 23].
Дисциркуляторные синкопальные состояния возникают при наличии аневризм церебральных сосудов, синдрома обкрадывания, опухолях головного мозга, вертебральном синдроме Унтерханшайдта [9, 27].
Диагностика
При проведении обследования больного c синкопе представляется целесообразной следующая схема [5, 7, 8, 11, 12].
I. Анамнез:
- Возраст пациента на момент появления первых обмороков.
- Факторы, предшествующие первому синкопе.
- Частота, периодичность, стереотипность и серийность приступов.
- Провоцирующие факторы: боль;
- длительное стояние;
- пребывание в душном помещении;
- перемена положения головы и тела;
- физическая нагрузка;
- эмоциональное напряжение;
- длительные перерывы в приеме пищи;
- натуживание;
- кашель;
- мочеиспускание;
- глотание;
- другие (уточнить какие).
- Способы и приемы, позволяющие предотвратить развитие потери сознания:
- переход в горизонтальное положение;
- перемена положения головы;
- прием пищи, воды;
- свежий воздух;
- другие (уточнить какие).
- Клинические проявления в пресинкопальном периоде:
- головокружение и его характер;
- головная боль;
- боли или неприятные ощущения в грудной клетке;
- боль в животе;
- сердцебиение, ощущение «остановки», «замирания» сердца, перебои;
- чувство нехватки воздуха;
- звон в ушах;
- потемнение в глазах;
- другие симптомы (уточнить какие);
- продолжительность пресинкопального периода.
- Клинические проявления во время обморока:
- положение больного;
- цвет кожных покровов (бледность, цианоз);
- сухость кожи, гипергидроз;
- ритмичность и частота дыхания;
- наполнение, ритм, частота пульса;
- уровень артериального давления;
- состояние мышц (гипотония, судороги тонические, клонические);
- прикус языка;
- испускание мочи;
- положение глазных яблок, состояние зрачков;
- продолжительность потери сознания.
- Клинические проявления в постсинкопальном периоде:
- скорость и характер возвращения сознания;
- амнезия приступа;
- сонливость;
- головная боль;
- головокружения;
- неприятные ощущения в грудной клетке;
- затруднение дыхания;
- сердцебиение, перебои;
- общая слабость;
- другие проявления (уточнить какие);
- продолжительность постсинкопального периода.
- Состояние пациента и проявление заболевания вне обморока.
- Перенесенные и сопутствующие заболевания.
- Применяемые ранее лекарственные препараты.
- Параэпилептические феномены в детстве и в настоящее время (ночные головные боли, страхи, крики, сноговорение, снохождение, энурез, фебрильные судороги, пароксизмы расстройств речи).
- Наследственные факторы (наличие аналогичных приступов потери сознания у родственников, наличие в семейном анамнезе сердечно-сосудистой патологии, вегетативно-сосудистых нарушений, эпилепсии, параэпилептических феноменов и др.).
II. Исследование соматического и неврологического статуса:
- Внешний осмотр больного с акцентом на конституциональные особенности, признаки диспластического развития.
- Пальпация и аускультация периферических сосудов.
- Аускультация сердца.
- Измерение АД на двух руках в горизонтальном и вертикальном положении.
- Исследование неврологического статуса с акцентом на выявление микроочаговой симптоматики.
- Исследование состояния вегетативной нервной системы:
- определение вегетативного тонуса по таблицам A.M. Вейна;
- определение вегетативной реактивности (местный и рефлекторный дермографизм, глазосердечный рефлекс Ашнера – Даньини, температурные кривые, ортоклиностатическаяп роба и др.);
- определение вегетативного обеспечения деятельности с использованием проб с физической и психоэмоциональной нагрузкой.
III. Инструментальные методы исследования, обязательные для всех больных:
- Общий анализ крови и мочи.
- Сахар крови во время обморока, натощак, сахарная кривая с нагрузкой.
- ЭКГ в межприступном периоде в динамике, по возможности во время обморока.
- Рентгенологическое исследование сердца, аорты, легких.
IV. Дополнительное обследование больных по показаниям:
- При подозрении на кардиогенные обмороки и при синкопальных состояниях неясного генеза:
- рентгенологическое исследование сердца с контрастированием пищевода;
- эхокардиография;
- холтеровское мониторирование;
- ЭКГ-пробы с физической нагрузкой (проба Мастера, велоэргометрия и др.);
- электрофизиологическое исследование сердца по специальной программе (в условиях специализированных отделений).
- При подозрении на органическую церебральную патологию и при синкопальных состояниях неясного генеза:
- рентгенография черепа и шейного отдела позвоночника, в том числе и при специальныхукладках;
- исследование глазного дна и полей зрения; электроэнцефалография;
- вызванные потенциалы мозга, мониторное ЭЭГ-исследование (при подозрении на эпилептический генез пароксизмов);
- эхоэнцефалоскопия и компьютерная томография (при подозрении на объемные процессы мозга и внутричерепную гипертензию);
- ультразвуковая допплерография (при подозрении на патологию экстра- и интракраниальных сосудов).
Вазовагальный механизм является наиболее частым патогенетическим механизмом развития обмороков у детей.
Тилт-тест – метод клинической диагностики, позволяющий в высоком проценте случаев спровоцировать патологический рефлекс Бецольда – Яриша, лежащий в основе развития вазовагальных обмороков [16]. Этот метод позволяет достоверно оценить риск повторного обморочного состояния у каждого больного ребенка и, следовательно, предотвратить развитие синкопе. Тилт-тест (ТТ) (от англ. Tilt – наклон) был предложен для диагностики нейромедиаторных обмороков около двух десятилетий назад. В основе этого теста – определение реакций гемодинамики, обусловленных регуляторными (компенсаторными) механизмами при ортостатическом стрессе [9, 21, 24].
В настоящее время существует множество вариантов использования тилт-теста, который за прошедшие годы стал «золотым стандартом» диагностики синкопе в России и других странах мира [26, 31]. Тилт-тест проводится детям с шестилетнего возраста. До настоящего времени не существует стандартного протокола тилт-теста в педиатрии. Протоколы различаются по длительности, углу наклона, использованию препаратов. У детей старше 12 лет длительность пробы составляет 40 мин, у детей младше 12 лет – 30 мин [9]. Длительная пассивная ортостатическая проба проводится в утренние часы, все медикаментозные препараты отменяются. Лаборатория должна быть оснащена аптечкой и дефибриллятором. Наиболее распространенным является «Вестминстерский» протокол проведения тилт-теста:
- пациент укладывается на специальный поворотный стол с опорой для ступней – подножкой (так практически исключается участие мускулатуры голеней в стимуляции возврата венозной крови к сердцу), где пребывает в горизонтальном положении в течение 20–30 мин (подготовительный период);
- стол с пациентом переводится в полувертикальное положение под углом 60–70 по отношению к горизонтальному уровню, где находится до развития обморока или, если обморок не развился, в течение 45 мин (длительность пассивного ортостаза);
- после возвращения поворотного стола в горизонтальное положение пациент находится на нем в течение 5 мин или до восстановления нормального самочувствия и показателей гемодинамики (восстановительный период);
- во время всего теста (включая подготовительный и восстановительный периоды) осуществляется непрерывная регистрация ЭКГ (лучше в трех отведениях) и артериального давления – неинвазивным методом дискретно (поминутно) или непрерывно при помощью пальцевой плетизмографии (в режиме «beat to beat») [9, 12, 15]. Показанием для проведения тилт-теста являются частые, рецидивирующие синкопальные состояния неясной этиологии с высоким риском травматизации [14, 17].
Компьютерная система для проведения тилт-теста позволяет оценить гемодинамические показатели в режиме реального времени (артериальное давление, ударный объем и сердечный выброс, общее периферическое сопротивление, вариабельность частота сердечных сокращений, барорецепторную чувствительность) [17, 22]. Компьютерная система ТТ включает в себя поворотный стол, монитор с каналами записи для измерения артериального давления (методом пальцевой плетизмографии и осциллометрическим методом), импедансную кардиографию для измерения ударного объема (см. рисунок). Дополнительно можно провести оценку функции вегетативной нервной системы (вариабельности ЧСС, барорецепторной чувствительности).
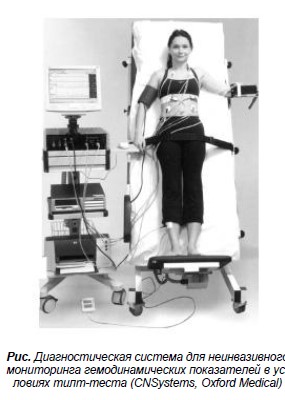
Противопоказаниями к проведению тилт-теста являются: критический аортальный или митральный стеноз, критический проксимальный стеноз коронарных артерий, критический цереброваскулярный стеноз, сужение выходного отдела левого желудочка [13, 14].
Тест с наклонным столом – безопасная процедура. Уровень осложнений при ней крайне низок. Тест может проводиться квалифицированной медсестрой, но врач должен быть рядом. Хотя в литературе есть данные об асистолии более 70 с, наличие такой длительной асистолии в течение положительной реакции следует считать ожидаемым результатом исследования, который контролируется в ходе выполнения пробы. Быстрое возвращение в клиноположение при возникновении жалоб является достаточным для предотвращения последствий длительной потери сознания. Реанимационные мероприятия крайне редко применяются при проведении тилт-тест. Не описано развития жизнеугрожающих осложнений при проведении ТТ как у детей, так и у взрослых [9, 22, 23, 24]. В зависимости от гемодинамических реакций выделяют три типа нейромедиаторных обмороков (НО):
- 1-й тип НО (смешанный) диагностируется, когда во время обморока ЧСС уменьшается, однако составляет не менее 40 уд./мин, либо урежается менее 40 уд./мин, но это длится не более 10 с. Падение АД опережает урежение ЧСС;
- 2а тип НО (кардиоингибиторный без асистолии) – ЧСС уменьшается до уровня менее 40 уд./мин, длится более 10 с, однако не наблюдается асистолии более 3 с. Снижение АД опережает урежение ЧСС;
- 2б тип НО (кардиоингибиция с асистолией) – асистолия длится более 3 с. Снижение АД совпадает с урежением ЧСС;
- 3-й тип НО (вазодепрессорный) диагностируется, когда во время обморока частота сердечных сокращений не уменьшается более чем на 10% от тилттеста не классифицируются при хронотропной недостаточности, когда в ходе исследования отсутствует прирост частоты сердечных сокращений (или он менее 10% от исходного), а также при избыточном приросте ЧСС (тахикардия имеет место как вначале перехода в вертикальное положение, так и в ходе тестирования вплоть до наступления обморока – частота сердечных сокращений более 130 уд./мин) [30, 31]. На основании результатов тилт-теста возможно определение индивидуальной тактики лечения и ведения пациентов [29].
Лечение и профилактика синкопальных состояний
Адекватное лечение больных с нейрокардиогенными синкопе затруднительно из-за разнородности клиники и проблем в оценке эффективности проводимого лечения. При редких вазовагальных обмороках и выявленных триггерных факторах рекомендовано избегать ситуаций, провоцирующих обмороки [5, 9]. В более тяжелых случаях вазовагальных синкопе необходима медикаментозная терапия, при кардиоингибиторном варианте ТТ необходима имплантация искусственного водителя ритма [9, 19]. При обмороках, связанных с кашлем, рекомендуется применение противокашлевых препаратов. Синкопе, возникающие при глотании, связанные с диафрагмальной грыжей, требуют устранения патологии желудочнокишечного тракта [5]. Проводятся испытания медикаментозных препаратов, воздействующих на вегетативную нервную систему (бета-блокаторы, холинолитики, дизопирамид, блокаторы рецепторов аденозина, селективные ингибиторы серотонина, альфа-адреномиметики, минералокортикоиды, антиконвульсанты). Выбор рациональной терапии крайне труден вследствие отсутствия длительного периода наблюдения, плацебо-контроля. Среди профилактических мероприятий используют закаливающие процедуры, тренировку сосудистого тонуса [9].
Для лечения и профилактики ортостатических обмороков рекомендуется избегать резкого вставания, особенно при пробуждении утром, длительного стояния и напряжения в течение мочеиспускания и дефекации; избегать душных помещений, гипервентиляции, приема обильной пищи, рекомендован частый прием пищи небольшими порциями со сниженным содержанием углеводов; избегать перетягивания живота, использования тугих чулков; возвышенное положение головы во время сна; умеренные физические нагрузки; мужчинам рекомендуется мочеиспускание сидя. У взрослых для лечения ортостатической гипотензии используют препараты, увеличивающие объем циркулирующей крови (флудрокортизон ацетат) и препараты с вазодепрессовным или ингибирующим вазодилатацию эффектами (индометацин, эфедрин сульфат, эрготамин тартрат и др.) При нейрокардиогенных синкопе у взрослых используют малые дозы бета-блокаторов, дизопирамид, скопаламин, мидодрин, золофт, риталин [5, 9, 10]. Кардиогенные и цереброваскулярные обмороки лечат путем устранения основополагающих причин, лежащих в основе синкопе [25, 26].
В подавляющем большинстве случаев надобности в оказании неотложной медицинской помощи при обмороке не возникает. При появлении предсинкопальных симптомах рекомендуется присесть на корточки и наклониться. Можно использовать опрыскивание холодной водой, осторожно дать понюхать нашатырный спирт. Необходимость оказания неотложной помощи обычно связана не с синкопальным состоянием, а с последствиями внезапной потери сознания (падение, травма) или его непосредственной причиной (прежде всего, острым расстройством сердечного ритма или проводимости). Если пациент не приходит в себя сразу после падения, прежде всего следует исключить другие причины нарушения сознания (гипогликемию, эпилепсию, истерию) и полученную в результате падения черепно-мозговую травму. В случаях, когда обморок затягивается, необходимо, чтобы больной оставался в положении лежа с приподнятыми нижними конечностями. При сохраняющейся тенденции к гипотензии показано внутривенное введение жидкости, при брадикардии – атропин. Необходимо исключение острых заболеваний органов брюшной полости, внутреннего кровотечения, черепно-мозговой травмы, субарахноидального кровоизлияния, острого инфаркта миокарда. При повторных обмороках в первую очередь исключают их аритмогенную природу, так как в этих случаях наиболее высока вероятность внезапной сердечной смерти [6, 20, 25].
Прогноз при синкопе может быть самым разным (вплоть до крайне неблагоприятного). Оценка степени риска должна основываться на данных анамнеза, результатах физикального обследования, ЭКГ и других неинвазивных методов диагностики [5, 14]. При выявлении причин синкопе подход должен быть индивидуальным, но его основой остаются подробный сбор анамнеза и физикальное обследование [1].
ЛИТЕРАТУРА
- Головина Г.А. и др. // Вестник аритмологии. – 2009. – № 53. – С. 27–32.
- Гуков А.О., Жданов А.М. // Кардиология. – 2000. – № 2. – С. 92–96.
- Заболевания вегетативной нервной системы /Под ред. А.М. Вейна. – М.: Медицина, 1991. – 624 с.
- Леонтьева И.В. Лекции по кардиологии детского возраста. – М.: ИД Медпрактика, 2005. – 536 с.
- Миллер О.Н., Бондарева З.Г., Гусева И.А. // Российский кардиологический журнал. – 2003.– № 3.– С. 25–29.
- Руксин В.В. Краткое руководство по неотложной кардиологии. – СПб.: ИнформМед, 2009. – 415 с.
- Сметнев А.С., Шевченко Н.М., Гросу А.А. // Кардиология. – 1988. – № 2. – С. 107–110.
- Сычев O.C. и др. Синкопальные состояния в кардиологической практике (проект). – Киев, 2005. – 12 с.
- Школьникова М.А. Современные подходы к диагностике и лечению синкопальных состояний у детей старшего возраста и подростков с использованием длительной пассивной ортостатической пробы (тилт-теста). Методические рекомендации (№ 11). – М., 2005. – 28 с.
- Brignole M. et al. // Europace. – 2004. – Vol. 6, №– P. 467–537.
- Brignole M. et al. // Eur. Heart J. – 2004. – Vol. 25. –2054–2072.
- Chen X.C. et al. // Am. J. Cardiol. – 1992. – Vol. 69. – P. 755–760.
- Day S.C. et al. // Am. J. Med. – 1982. – Vol. 73, № 2. – P. 750–755.
- Grubb B.P. et al. // Pacing Clin. – 1992. – Vol. 15. – P. 742–748.
- Grubb B.P. // Pace. – 1997. – Vol. 20, № 1. – P. 781–787.
- Grubb B.P. et al. // Am. J. Med. – 1991. – Vol. 90. –6–10.
- Hoefnagels W.A. et al. // J. Neurol. Psychiatry. – 1991. – Vol. 54. – P. 953–956.
- Ibrahim M.M., Tarazi R. // Am. J. – 1975. – Vol. 90, № 2. – P. 513–520.
- Kapoor W.N. // Circulation. – 2002. – Vol. 106, № 24. – P. 1606–1609.
- Kapoor W.N. // Engl. J. Med. – 2000. – Vol. 343, № 25. – P. 1856–1862.
- Linzer M. et al. // Ann. Med. – 1997. – Vol.126, № 12. – P. 989–996.
- Linzer M. et al. // Ann. Med. – 1997. – Vol. 127, № 1. – P.76–86.
- Linzer M. al. // Ann. Int. Med. – 1991. – Vol. 127, № 3. – P. 991.
- Lipsitz L.A. et.al. // Arch. Int. Med. – 1989. – Vol.149, № 1. – P. 2709–2712
- Martin G.J. et al. // Ann. Med. – 1984. – Vol.– P. 499–504.
- Mоhlenkamp S. et al. // Circulation. – 2002. – Vol. 106. – P. 2616–2622.
- Paulson O.B. et al. // Cerebrovasc. Metab. Rev. – 1990. – № 2. – Р. 161–192.
- Pongiglione G. et al. // J. Am. Cardiol. – 1990. – Vol. 16. – P. 165–170.
- Sra J.S. et al. // Ann. Int. Med. – 1991. – Vol. 114. –9–36.
- Strasberg B. et al. // Am. Heart J. – 1989. –Vol. 118. – P. 923–925.
- Thilenius O.G. et.al. // Pediatrics. – 1991.–№ – P. 334–338.
Данная статья взята из журнала «Медицинские новости», № 2, 2010.








Комментировать