Синдром плечелопаточного периартроза — Этиология, патогенез, клиническая картина, диагностика и лечение. Анатомия и физиология плечевого сустава. Этиология, патогенез, клиническая картина, диагностика и лечение.
Мисиков В.К.
Синдром плечелопаточного периартроза (ПЛП), независимо от причин, проявляется одинаковыми клиническими характеристиками – болевым синдромом и ограничением подвижности в плечевом суставе [2, 11, 12].
До сих пор в широкой неврологической практике ПЛП может оцениваться как нейродистрофический синдром проявлений остеохондроза шейного отдела позвоночника, исходя только лишь из данных рентгенологического исследования того отдела. При этом не оценивается отсутствие болей на линии «шея – плечевой сустав» и отсутствие ограничений движений в шее.
Вместе с тем, ПЛП – это в первую очередь изменение структуры тканей и функций плечевого сустава, что и приводит к ограничению его функций и болевому синдрому [10, 15].
Клиническая картина ПЛП встречается как при местных причинах, так и при причинах, связанных с иннервацией тканей плечевого сустава, а также при дисметаболических факторах и других состояниях [10, 15]:
- Неврологические причины ПЛП возможны только при наличии клиники – рефлекторной цервикобрахиалгии, поражении сегментов, корешков, спинномозговых нервов, плечевого сплетения и его коротких ветвей (пример – паралич Дюшенна-Эрба). А также при поражении пирамидного пути и экстрапирамидных нарушениях.
- Острые травмы костных структур и связочного аппарата плечевого сустава, травмы ключицы и повреждения акромиально-ключичного сочленения, посттравматическая нестабильность плечевого сустава.
- Наиболее часто основной структурой, вовлеченной в синдром ПЛП, является ротаторная манжета (импинджмент-синдром). Основной механизм повреждения – микротравматизация дистальных отделов ротаторной манжеты (тендиниты) и разрывы: стереотипные, силовые движения у лиц физического труда, спортсменов (работа с поднятыми руками), привычное статическое удержание плеча у лиц офисных профессий и т. д.
- Артроз акромиально-ключичного сустава.
- Подакромиальный бурсит.
- Артрозы и артриты плечевого сустава, асептический некроз головки плечевой кости.
- Синдром ПЛП может встречаться у лиц, страдающих сахарным диабетом 2-го типа. Развитие его связано с дисметаболическим действием на периферический аппарат нервной системы, в некоторых случаях этот синдром входит в клиническую картину диабетической проксимальной невропатии.
8. При онкопатологии развитие ПЛП напрямую связано с ростом опухоли в непосредственной близости к плечевому суставу и плечевому сплетению. В основном это злокачественные опухоли легких, затрагивающие верхушку легкого. Сюда же относятся злокачественные опухоли костей плечевого пояса и опухоли молочных желез. В подобных ситуациях важно помнить, что ПЛП может быть единственным клиническим проявлением основного заболевания.
Во врачебной практике основной причиной так называемого «замороженного плеча» является патология ротаторной манжеты. Ниже приведен материал об анатомических особенностях периартикулярных тканей, клинической картине импинджмент-синдрома, методах осмотра, мануальном тестировании, инструментальной диагностике и лечебных мероприятиях.
Анатомия и физиология плечевого сустава
Анатомический комплекс плечевого сустава состоит из плечелопаточного, грудино-ключичного и акромиально-ключичного суставов. Помимо этого, сюда же относят два ложных сустава – подплечевой и лопаточно-грудинный [1, 14].
Движения в плечелопаточном суставе осуществляются в трех плоскостях: отведение-приведение, сгибание-разгибание, ротация. Плечевой сустав образован суставной впадиной лопатки и головкой плечевой кости, которая, ввиду больших размеров, лишь частично контактирует с суставной впадиной, что обеспечивает наибольшую подвижность плечевого сустава по отношению ко всем остальным суставам. Конгруэнтность суставных поверхностей обеспечивается за счет суставной губы (аналог мениска), и суставная поверхность лопатки увеличивается на 50%.
Статическую стабильность плечевому суставу придают суставная капсула, верхняя, средняя и нижняя плечелопаточные связки, клювовидно-акромиальная связка.
Глубокие мышцы плеча образуют ротаторную манжету. Помимо двигательных функций ротаторная манжета препятствует смещению головки плечевой кости вверх при сокращении мощных поверхностных мышц плечевого пояса (дельтовидной, мышц спины и груди). Таким образом, ротаторная манжета создает динамическую стабильность плечевого сустава [1].
Структура ротаторной манжеты:
- Надостная мышца. Занимает надостную ямку лопатки, ее сухожилие проходит под акромиальным отростком лопатки и прикрепляется к большому бугру плечевой кости. Часть волокон вплетается в суставную капсулу плеча.
Функция: отводит плечо, оттягивает капсулу плечевого сустава, предохраняя ее от ущемлений. Иннервация – надлопаточный нерв, CV–CVI.
- Подостная мышца. Находится ниже ости лопатки в подостной ямке. Сухожилие прикрепляется к бугорку плечевой кости. Часть волокон вплетается в капсулу плеча.
Функция: вращает плечо наружу – супинирует, отводит поднятую руку, оттягивает суставную капсулу плеча. Иннервация – надлопаточный нерв, CV–CVI.
- Подлопаточная мышца. Занимает всю переднюю, реберную поверхность лопатки. Сухожилие прикрепляется к малому бугорку плечевой кости.
Функция: поворачивает плечо внутрь – пронация, приводит руку к туловищу, оттягивает капсулу плечевого сустава. Иннервация – подлопаточный нерв, CV–CVII.
- Малая круглая мышца. Начинается от латерального края лопатки. Сухожилие прикрепляется к большому бугорку плечевой кости.
Функция: вращает плечо наружу – супинирует плечо, оттягивает суставную капсулу наружу. Иннервация – подмышечный нерв, CV.
- Двуглавая мышца плеча не входит в состав ротаторной манжеты, но в клинике «замороженного плеча» тендосиновиты, подвывихи длинной головки двуглавой мышцы и разрывы встречаются достаточно часто. Мышца состоит из двух головок. Короткая головка берет начало от клювовидного отростка, длинная – от надсуставного отростка лопатки. Общее сухожилие прикрепляется к бугристости лучевой кости.
Функция: сгибание и супинация предплечья в локтевом суставе. Длинная головка сгибает руку в плечевом суставе и отводит ее. Иннервация – мышечно-кожный нерв, CV–CVI [14].
Клиническая картина ПЛП на примере импинджмент-синдрома
Начальные проявления ПЛП.
Как правило, больные не могут точно указать фактор, провоцирующий развитие патологического процесса, и часто ссылаются на простуду, физическую нагрузку, которая не превышает обычную, и т. д. Характерно, что они не отмечают боли по задней поверхности шеи и надплечья, причем как на начальном этапе, так и в развернутой стадии. Также большинство пациентов не могут вспомнить день, когда появились первые симптомы, объясняя, что боль возникла где-то в течение недели.
Боль развивается постепенно, исподволь, с локализацией по переднебоковой поверхности плечевого сустава и реже – по его задней поверхности. Вначале болевые ощущения появляются только при достаточно большой амплитуде движений в суставе: отведение, подъем вперед и заведение руки за спину. В период ранних проявлений ПЛП обращаемость больных за медицинской помощью крайне низкая, т. к. характерные движения и в быту, и на работе используются не так часто, за исключением лиц рабочих специальностей и спортсменов. Большинство больных периодически занимаются самолечением, используя для этого чаще всего нестероидные противовоспалительные препараты (НПВП), а также разнообразный арсенал наружных средств.
Развернутая клиническая картина ПЛП
С течением времени больные начинают отмечать явное ограничение объема движений в плечевом суставе в сочетании с выраженной, резкой болью. Помимо стреляющей боли при движении отмечается ноющая боль в покое, которая становится постоянной. Возникают бытовые ограничения подвижности руки: сложно поднять руки, чтобы взять предмет, трудно держаться за верхний поручень в транспорте, отведение плеча и заведение руки за спину вызывают дискомфорт. Вскоре выраженность таких ограничений приводит к невозможности выполнения привычных движений.
Во время сна больные спят на спине или на здоровом плече, т. к. не могут спать на больном из-за боли. Развернутая клиническая картина ПЛП формируется в течение 2–3 мес. от дебюта процесса. Как правило, именно на этой стадии заболевания больные впервые обращаются за медицинской помощью. В редких случаях терпение больных превосходит все ожидания, человек обращается к врачу, когда отведение руки от туловища может едва достигать 10–15 градусов [12].
Анамнез, осмотр и диагностика
При сборе анамнеза необходимо обращать внимание на связь ПЛП с травмами костей плечевого пояса, микротравмами связочного аппарата и наличием патологии других органов. На сегодняшний день ежегодный процесс диспансеризации часто зависит от желания самого пациента, поэтому для облегчения диагностики порой необходимо дополнительно получить результаты обследования легких, молочных желез, анализов крови.
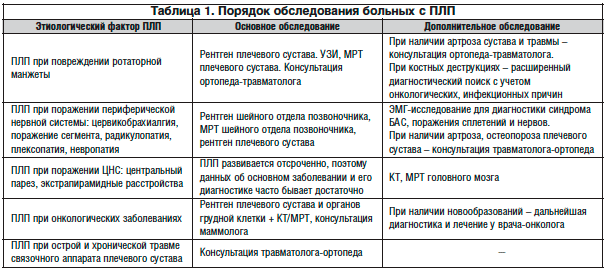
Изначально проводят базовый неврологический осмотр с акцентированием внимания на симптомах поражения спинальных корешков, плечевого сплетения и его ветвей. При наличии патологических изменений приходится считать ПЛП частью симптомокомплекса более тяжелого заболевания, что требует дополнительной диагностики. Алгоритм обследования на первичном неврологическом приеме приведен в таблице1.
Инструментальная диагностика ПЛП
Оптимальным вариантом оценки состояния периартикулярных тканей и костных структур при ПЛП является УЗИ и МРТ [10,15]. УЗИ опорно-двигательного аппарата подробно представлено во многих переводных руководствах. Общим техническим требованием для исследования плечевого сустава является наличие черно-белого сканера (без допплеровского эффекта) с линейным датчиком с частотой 5–10 МГц.
Сканирование является достаточно простым и малозатратным методом исследования и позволяет выявить как изменения тканей плечевого сустава (тендиниты, разрывы сухожилий и мышц, бурситы, кальцифицирующий тендиноз, дистрофические изменения сухожилий, дефекты суставной губы), так и костные изменения. Тем не менее, доступность сканирования ограничена недостаточным количеством специалистов, владеющих данным методом исследования.
Осмотр тканей плечевого сустава и оценка его движений при импинджмент-синдроме
Пальпация тканей плечевого сустава проводится и на больной, и на здоровой стороне. При ПЛП область сустава пальпаторно воспринимается как несколько меньшая по объему. Снижен тургор тканей вокруг сустава, они ощущаются как более плотные. В то же время все эти ощущения, как и визуальный осмотр, не дают ясного представления об атрофии околосуставных тканей.
При пальпации определяют локальную болезненность (триггерные точки) большого и малого бугорка плечевой кости, межбугорковой борозды с проходящим в ней сухожилием длинной головки бицепса, акромиально-ключичного сустава. Пальпация большого бугорка в верхней части может выявить болезненность в месте прикрепления сухожилия надостной мышцы, в задней части – место прикрепления сухожилия подостной и малой круглой мышцы. Пальпация малого бугорка позволяет определить болезненность места прикрепления сухожилия подлопаточной мышцы.
При осмотре передней поверхности суставной щели удобнее проводить осмотр, когда рука больного заведена за спину. При осмотре задней части головки плеча рука больного должна лежать на противоположном плече, что позволяет пальпировать область ниже заднего края акромиального отростка.
Для того чтобы провести пальпацию подлопаточной мышцы, необходимо завести предплечье больного за спину. Тыл его ладони должен находиться на поясничной области. В таком положении руки нижний угол лопатки отходит от задней поверхности грудной клетки, что позволяет пальцам врача пальпировать область под лопаткой. При ПЛП заведение предплечья за спину ограниченно и болезненно.
Активные движения при ПЛП
Оценка движений проводится и на больной, и на здоровой стороне. Осмотр осуществляется в положении стоя или сидя с опущенными руками, ладони супинированы. Для оценки движений только плечевого сустава врач фиксирует ладонью надплечье сверху вниз, фиксируя лопатку и ключицу [1, 6, 8–9].
Объем движений в плечевом суставе в норме:
- Сгибание – подъем руки вперед и вверх — 90°.
- Разгибание – отведение руки назад — 65°.
- Отведение – отведение руки от туловища — 90°.
- Приведение – заведение кисти спереди за противоположный плечевой сустав — 50°.
- Наружная ротация — 60°.
- Внутренняя ротация – завести руку за спину и тыльной стороной кисти дотянуться до противоположной лопатки — 90°.
ПЛП характеризуется выраженными ограничениями отведения руки от туловища, заведения руки за спину, подъема руки вперед (табл. 2).
Пассивные движения при ПЛП
Для оценки пассивных движений врач фиксирует своей ладонью область надплечья больного. Другой рукой берет плечо больного и осуществляет те же движения, что и при пробе на активные движения. При проведении врач явно ощущает выраженное ограничение движений в плечевом суставе больного. Создается впечатление о запирании сустава и невозможности продолжить движения дальше без риска нанесения травмы больному. Ограничение отведения плеча больного – наиболее характерный тест при ПЛП.
Синдром ротаторной манжеты (импинджмент-синдром) – функциональное болезненное ограничение подвижности в плечевом суставе. В тяжелых случаях восстановление движений возможно только после хирургического вмешательства ввиду разрывов элементов ротаторной манжеты.
Диагностические тесты на мышцы ротаторной манжеты
Тест надостной мышцы
Методика: положение пациента стоя или сидя. Отведение руки в положении внутренней ротации (первый палец смотрит вниз) и наружной ротации (первый палец смотрит вверх). При импинджмент-синдроме пациент не может поднять руку до горизонтали из-за боли. Дополнительно врач может оказывать сопротивление отведению руки.
Подлопаточный тест
Методика: заведение руки за спину с согнутым в локте предплечьем и попытка дотронуться тыльной поверхностью кисти до противоположной лопатки. При импинджмент-синдроме из-за боли и слабости пациент часто может завести руку только до уровня поясницы. При разрыве пациент не состоянии провести тест. Рука в свободном положении находится при этом в выраженной наружной ротации.
Тесты на разрыв подлопаточной мышцы
Методика: заведение руки за спину с прижатым к пояснице тылом кисти. Попытка оторвать кисть от спины против усилия врача: при разрыве это невозможно, но болей нет. Если это возможно с трудом и усилением боли, речь идет о частичном повреждении подлопаточной мышцы.
Тест на разрыв сухожилия подлопаточной мышцы
Методика: врач сгибает предплечье в локте и кладет ладонь пациента на его брюшную стенку. При разрыве сухожилия ладонь отходит от брюшной стенки, т. к. удержать ее в положении внутренней ротации нельзя.
Тест подостной мышцы
Методика: положение пациента сидя или стоя. Руки расположены вдоль туловища, не касаясь его, согнуты в локтях, предплечье в среднем положении между пронацией и супинацией (первый палец смотрит вверх). Кисти пациента не соединены. Врач фиксирует свои ладони на тыльной поверхности кистей пациента. Пациент пытается развести (отвести) руки в стороны, преодолевая сопротивление врача. При синдроме возникает боль и слабость.
Тест на контрактуру малой круглой мышцы
Методика: пациент стоит свободно, руки расслаблены. При контрактуре малой круглой мышцы рука дополнительно ротируется внутрь, и если смотреть сзади, то ладонь направлена назад, как это бывает при параличе Дюшенна-Эрба [1].
Лечение плечелопаточного периартроза примере тендинитов мышц ротаторной манжеты
В большинстве случаев пациенты с ПЛП обращаются за специализированной медицинской помощью, когда отведение руки от туловища возможно не более чем на 30–40 градусов, и болевой синдром постоянный. Как правило, эти больные уже имели опыт применения НПВП разных групп (селективных и неселективных, с противовоспалительным и/или с выраженным первичным анальгетическим эффектом), который не привел к выздоровлению. В таких случаях на первом этапе целесообразно использование глюкокортикоидных средств (ГКС).
Применение ГКС
Наиболее часто применяют дексаметазон, бетаметазон, гидрокортизон. Последний вводится внутримышечно и внутрисуставно. Дексаметазон и бетаметазон применяют внутрикожно, подкожно, внутримышечно и внутрисуставно [12].
При ПЛП триггерные поверхностные точки соответствуют местам прикрепления мышц и их сухожильных концов к костям плечевого сустава. Введение ГКС в эти зоны не представляет никакой технической трудности [16].
Наиболее часто зона интенсивной болезненности располагается на передней поверхности плечевого сустава, что соответствует сухожилию двуглавой мышцы плеча (другие зоны указаны выше). В эту зону подкожно вводится дексаметазон или бетаметазон.
На наш взгляд, в составе инъекции для лечения ПЛП достаточно иметь сильный противовоспалительный препарат и анестетик. Ввиду практической доступности дексаметазона, новокаина и лидокаина их можно использовать в следующем соотношении: 4 мг дексаметазона, 4–9 мл 0,25–0,5% раствора новокаина в шприце 5–10 мл. При переносимости лидокаина им можно заменить новокаин. В таких случаях доза лидокаина следующая: 2,0 мл 2% раствора (40 мг).
При таком способе введения противовоспалительный и последующий обезболивающий эффект дексаметазона проявляется через несколько часов и сохраняется в течение 1,5–2 сут, что отмечается больными как уменьшение болевого синдрома. Повторные инъекции возможны через день. В зависимости от выраженности ограничения движений при ПЛП, при комбинированных лечебных мероприятиях количество дексоно-новокаиновых инъекций варьирует в среднем от 6 до 10. При положительной динамике к концу 2-й недели терапии (уменьшение болей и увеличение объема движений в плечевом суставе) целесообразно отменять лечение ГКС и переходить на препараты НПВП, при приеме которых наблюдается меньшее количество побочных эффектов, поэтому они безопасны при длительном приеме. НПВП
«Золотым стандартом» эффективности НПВП является диклофенак натрия. Его эффективность доказана в ходе многочисленных рандомизированных клинических исследований при неврологических, ревматологических, артрологических заболеваниях, при хронической боли, а также ургентных состояниях. Противовоспалительное действие диклофенака обусловлено ингибированием циклооксигеназы типов 1 и 2 (ЦОГ-1 и ЦОГ-2).
ЦОГ-1 обеспечивает синтез простагландинов (ПГ), участвующих в секреции слизи желудка, обладает бронходилатирующим свойством. Количество ЦОГ-1 возрастает в очаге воспаления в несколько раз, этим может быть обусловлена большая анальгетическая активность НПВП.
ЦОГ-2 обеспечивает синтез ПГ, участвующих в воспалительном процессе, и обнаруживается только в очаге воспаления. Противовоспалительная активность диклофенака обусловлена угнетением именно ЦОГ-2, уменьшая количество ПГ в очаге воспаления, что приводит к подавлению экссудативной и пролиферативной фазы. Наибольшая эффективность действия диклофенака отмечается при болях воспалительного характера, что важно при лечении ПЛП [13].
Диклофенак может считаться препаратом выбора для лечения острой и хронической боли у больных, не имеющих серьезных факторов риска кровотечений при язвенной болезни желудка и двенадцатиперстной кишки.
При умеренном риске кровотечений диклофенак должен быть использован в комбинации с гастропротекторами (омепразол).
В комплексном лечении ПЛП используют витамины группы В, для метаболических и нейротрофических эффектов – витамин В1, для поддержания процессов миелинизации нервных волокон – витамины В6 и В12 (пиридоксин и цианокобаламин). Пиридоксин участвует в синтезе медиаторов не только периферической, но и центральной нервной системы [5]. Витамины группы В являются адъювантными средствами, которые при использовании вместе с НПВП усиливают анальгетический эффект, что может уменьшить дозировку НПВП и сроки лечения, а следовательно, снизить риск побочных эффектов. Кроме того, витамины группы В уменьшают проявления болевого синдрома и как кофакторы метаболических процессов оказывают благоприятный эффект на нервную систему.
Витамины, входящие в состав препарата Нейродикловит, являются водорастворимыми, что исключает возможность их кумуляции в организме. Тиамин и пиридоксин всасываются в верхнем отделе тонкого кишечника, метаболизируются в печени и выводятся почками (около 8–10% – в неизмененном виде). Степень всасывания зависит от дозы, при передозировке значительно увеличивается выведение тиамина и пиридоксина через кишечник. Всасывание цианокобаламина зависит в большой степени от наличия в организме внутреннего фактора (в желудке и верхнем отделе тонкого кишечника), в дальнейшем доставка витамина в ткани определяется транспортным белком транскобаламином. После метаболизма в печени цианокобаламин выводится в основном с желчью, степень его выведения почками вариабельна – от 6 до 30%. Анальгезирующие эффекты витаминов В1, В6 и В12 обусловлены ингибицией ноцицептивных импульсов, витамин В6 усиливает действие антиноцицептивных нейромедиаторов – норадреналина и серотонина [17–19]. Витамин В12 также обладает выраженным анальгетическим эффектом, что делает эффективным его применение при хронических болях в спине и полинейропатиях.
Представляя собой комбинацию взаимодополняющих фармакологических эффектов, препарат Нейродикловит заслуживает особого внимания. Он содержит в 1 капсуле с модифицированным высвобождением 50 мг диклофенака натрия, 50 мг тиамина гидрохлорида, 50 мг пиридоксина гидрохлорида и 250 мкг цианокобаламина. Препарат назначают по 1–3 капсулы в сутки на протяжении 1–2 нед.
Нейродикловит является препаратом, который снимает боли и облегчает состояние больных при ревматических и неревматических поражениях, воспалениях, невралгиях. Совместное применение витаминов группы В с диклофенаком дает более выраженный обезболивающий эффект. Входящий в состав препарата диклофенак способен снимать отеки и скованность сустава. Очевидно, что подобная комбинация действующих веществ может быстрее и полнее восстанавливать здоровье при различных патологиях.
В ряде работ были сделаны выводы о достоверном раннем уменьшении интенсивности боли при применении НПВП и витаминов группы В по сравнению с монотерапией НПВП, что позволило снизить дозировку и длительность приема НПВП [4, 5]. Уже через 3 дня эффективность Нейродикловита оказалась достоверно выше, чем монотерапия диклофенаком натрия. Снижение дозы и длительности терапии НПВП способствует уменьшению риска возникновения побочных эффектов [Камчатнов П.Р., 2012].
Таким образом, на втором этапе лечения синдрома ПЛП наиболее адекватной и оптимальной терапией является назначение фармакологического комплекса: НПВП + витамины В1, В6, В12 (Нейродикловит).
Ручные и физиотерапевтические методы лечения ПЛП
К ручным методам лечения относятся лечебный массаж и методы мобилизации мануальной терапии [9].
Лечебный массаж воротниковой зоны и области плечевого сустава проводится по стандартным схемам. Акцент при выполнении массажа необходимо делать на ткани плечевого сустава. Основное время должно быть отведено на растирание и разминание.
Приемы мобилизации мануальной терапии. Эффективность мобилизаций связана с тем, что данные приемы направлены на прямое устранение функционального ограничения движений в плечевом суставе путем повторных, пассивных движений в нем.
Все виды мобилизаций могут быть использованы для лечения ПЛП. Наиболее часто используемые мобилизационные приемы представлены ниже:
- Вращательные пассивные движения в плечевом суставе
Исходное положение больного: сидя на стуле или на столе. Врач находится сбоку от больной стороны. Обхватив и сжав своими ладонями переднюю и заднюю поверхности плечевого сустава, врач приподнимает сустав с надплечьем вверх, после чего с силой вращает его назад с разворотом. Возвратившись в исходное положение, врач повторяет движение не менее 10 раз. При выполнении необходимо достичь максимальной ротации сустава на данный момент. Во время проведения приема пациент должен испытывать умеренную боль.
- Пассивное отведение плеча с пружинированием сустава
Исходное положение больного: сидя на стуле. Врач стоит сзади больной стороны. Кисть врача с разведенными первым и вторым пальцами (вилка) сверху плотно фиксирует область акромиально-ключичного сочленения. Другой рукой врач берет плечо больного и начинает его отводить до момента ограничения движения. Достигнув преднапряжения, врач совершает плечом больного небольшие колебательные движения вверх-вниз, пытаясь увеличить угол отведения руки. Действия врача должны быть осторожными, т. к. интенсивность боли здесь выше.
- Разминание подлопаточной мышцы
Выполнение приема зависит от возможности больного завести руку за спину. Исходное положение: лежа на животе. Кисть и предплечье больного укладываются на его ягодичную область или чуть выше. Врач подкладывает свое предплечье с кистью под плечо больного и слегка ротирует его плечевой сустав наружу.
В таком положении внутренний край лопатки и нижний угол отходят от задней поверхности туловища, давая возможность другой кисти врача проникнуть под лопатку и осуществить массирующие круговые движения. Во время приема больной испытывает боль, которая не должна быть чрезмерной, чтобы дать возможность повторить мобилизацию лопатки и разминание подлопаточной мышцы не менее 10 раз.
- Приемы постизометрической релаксации (ПИР) на подостную и частично малую грудную мышцу
Пациент сидит на стуле или на кушетке. Врач садится позади него. На больной стороне пациент заводит руку за спину, опираясь тылом ладони на ягодичную область или выше, что зависит от возможности заведения руки. Положение руки не должно вызывать интенсивной боли. Врач одной рукой фиксирует заведенную кисть больного, а другой – заднюю поверхность локтевого сустава.
Выполнение ПИР: больной осуществляет движение плечом назад, ротируя плечо наружу. Врач противодействует этому движению рукой, фиксирующей локоть больного. Противодействие больного и врача должно быть равным по силе (статическое удержание) и длиться от 5 до 10 с. После напряжения, во время паузы 5–10 с, врач немного отводит локоть больного от себя, после чего следует повторение противодействия. Такое изометрическое напряжение повторяется 3–6 раз.
Повторное изометрическое напряжение при этом приеме можно проводить, изменяя позицию кисти больного за спиной, путем заведения кисти в более высокое положение.
- ПИР на подлопаточную мышцу
Исходное положение больного: лежа на спине. Врач сидит на стуле сбоку от больного, лицом к больному плечу. Упражнения напоминают борьбу на руках. Плечо больного лежит на кушетке и приведено к туловищу, предплечье согнуто в локтевом суставе под углом 90°.
Врач берется своей кистью за кисть пациента и вращает предплечье его наружу (плечо больного супинируется) до болевых ощущений, чтобы определить границу боли. Вернув предплечье назад, до границы предболевого порога, врач дает команду больному на вращение предплечья внутрь, а сам оказывает давление на кисть больного в другую сторону. Механизм повторений изометрического напряжения такой же, как и при ПИР на подостную мышцу.
Для оценки положительной динамики существует простой и наглядный способ. До лечения больной встает спиной к свободной поверхности (стена, дверь). Врач фиксирует надплечье больного рукой. Больной отводит руку от туловища до максимально возможного уровня. Это место, поверх его кисти, помечается маркером. Через 2–3 сеанса повторяют оценку отведения руки. В среднем, хорошим результатом считается увеличение отведения руки на 10 см. Сочетание ГКС, НПВП и приемов мобилизаций является достаточно действенным способом лечения ПЛП и может выполняться одним врачом.

Литература
- Букуп К. Клиническое исследование костей, суставов и мышц. М.: Медицинская литература. 2008. С. 70–80.
- Гусев Е.И., Бурд Г.С., Никифоров А.С. Неврологические симптомы, синдромы, симптомокомплексы и болезни. М.: Медицина, 1999. С.149–152.
- Данилов А.Б. Алгоритм диагностики и лечения боли в нижней части спины с точки зрения доказательной медицины // Атмосфера. Нервные болезни. 2010. № 4. С. 11–18.
- Данилов А.Б. Лечение острой боли в спине: витамины группы В или НПВП? // РМЖ. 2010. Специальный выпуск «Болевой синдром». С. 35–39.
- Данилов А.Б. Применение витаминов группы В при болях в спине: новые анальгетики? // РМЖ. 2008. Специальный выпуск «Болевой синдром». С. 35–39.
- Жулев И.М., Лобзин В.С., Бадзгарадзе Ю.Д. Мануальная и рефлекторная терапия в вертеброневрологии. Санкт-Петербург: ЦКФ ВМФ, 1992. С. 218–223, 226–233, 322–341, 422–444, 554–560.
- Зудин А.М., Багдасарян А.Г. Опыт лечения постишемических невритов у больных хронической критической ишемией нижних конечностей // Фарматека. 2009. № 7. С. 70–72.
- Кипервас И.П., Лукьянов М.В. Периферические туннельные синдромы. М.: Типография Департамента авиапрома, 1991. С. 165–170.
- Левит К., Захсе Й., Янда В. Мануальная медицина. // М.: Медицина, 1993.
- МакНелли Ю. Ультразвуковые исследования костно-мышечной системы. Практическое руководство. М.: Видар, 2007. С. 17–26, 61–79.
- Меньшикова И.В., Сергиенко С.А., Пак Ю.П. и др. Боль в области коленного и плечевого суставов. М.: ИД «Медпрактика», 2007. С. 81–101, 117–120, 132–133.
- Мисиков В.К. Диагностика и лечение синдрома плечелопаточного периартроза. Учебное пособие. М.: МОНИКИ, 2008. С. 4–20.
- Насонов Е.Л., Каратеев А.Е. Применение нестероидных противовоспалительных препаратов. Клинические рекомендации // РМЖ. 2006. № 25. С. 1769–1778.
- Синельников Р.Д. Атлас анатомии человека. М.: Государственное издательство медицинской литературы, 1963. ТIII. С. 174–211.
- Хинцман Й., Купац П. УЗИ опорно-двигательного аппарата. Стандартные плоскости сканирования. М.: МЕДпресс-информ, 2013. С. 16–44.
- Юрген Фишер. Локальное лечение боли. М.: МЕДпресс-информ, 2005. С. 40–42, 66–67.
- Caram-Salas N.L. et al. Thiamine and cyanocobalamin relieve neuropathic pain in rats: synergy with dexamethasone // Pharmacol. 2006. Vol. 77. № 2. P. 53–62.
- Granados-Soto V. et al. Effect of diclofenac on the antiallodinic activity of vitamin B12 in a neuropathic pain model in the rat // Proc. West. Pharmacol. Soc. 2004. Vol. 47. P. 92–94.
- Kuhlwein A., Meyer H.J., Koehler C.O. Reduced diclofenac administration by B vitamins: results of a randomized double-blind study with reduced daily doses of diclofenac (75 mg diclofenac versus 75 mg diclofenac plus B vitamins) in acute lumbar vertebral syndromes // Klin. Wochenschr. 1990. Vol. 68. № 2. P. 107–115.









Комментировать