Исследование типов ремоделирования ЛЖ и их связь с нарушениями ритма сердца у пациентов с сахарным диабетом типа 2, в сочетании с артериальной гипертензией и эссенциальной артериальной гипертензией. Гипертрофические типы ремоделирования ЛЖ (концентрическая и эксцентрическая гипертрофии), преобладающие у больных с сахарным диабетом типа 2 в сочетании с артериальной гипертензией и эссенциальной артериальной гипертензией, как прогностически неблагоприятные в отношении желудочковых экстрасистол высоких градаций, наджелудочковых аритмий у больных сахарным диабетом типа 2 в сочетании с артериальной гипертензией и эссенциальной артериальной гипертензией.
Джанашия П.Х., Могутова П.А., Потешкина Н.Г., Аракелян М.С. Российский государственный медицинский университет, Москва
Резюме
Исследованы типы ремоделирования ЛЖ и их связь с нарушениями ритма сердца у пациентов с СД типа 2, в сочетании с АГ и эссенциальной АГ. Гипертрофические типы ремоделирования ЛЖ (концентрическая и эксцентрическая гипертрофии) преобладают у больных с СД типа 2 в сочетании с АГ и эссенциальной АГ и являются прогностически неблагоприятными в отношении желудочковых экстрасистол высоких градаций во всех обследованных группах, а также в отношении наджелудочковых аритмий (в том числе, пароксизмальной фибрилляции предсердий) у больных СД типа 2 в сочетании с АГ и эссенциальной АГ.
По данным ВОЗ, число больных сахарным диабетом 1 и 2 типа (СД) в 2000 г. составило 175,4 млн. Из них больные СД типа 2 составили 80–90% [1]. Артериальная гипертония (АГ) – частый спутник СД типа 2 и в два раза чаще наблюдается у лиц, страдающих СД, по сравнению с общей популяцией [3].
Известно, что при АГ влияние гемодинамических и негемодинамических факторов приводит к развитию ремоделирования сердца [8]. Предложена классификация ремоделирования левого желудочка у больных АГ, которая включает 4 типа геометрических моделей в зависимости от относительной толщины стенки ЛЖ и индекса массы миокарда ЛЖ [9].
У больных сахарным диабетом типа 2, даже при отсутствии артериальной гипертонии, наблюдается увеличение массы левого желудочка, обусловленное гипертрофией кардиомиоцитов и ростом интерстициального компонента [7]. В условиях сочетания СД типа 2 с АГ, присоединение гемодинамического фактора может привести к изменению геометрии ЛЖ, т. е., к его ремоделированию.
Результаты многих исследований свидетельствуют о значительном влиянии ремоделирования сердца на прогноз в отношении становления и прогрессирования сердечной недостаточности, возникновения аритмий, а так же сердечно-сосудистой смертности [11].
Учитывая значимость проблемы, актуальность данного исследования, не вызвывает сомнения.
Цель – изучить ремоделирование сердца и его роль в формировании аритмий у больных сахарным диабетом типа 2 и артериальной гипертонией.
Материалы и методы
Обследовано 100 больных, из них 23 пациента с СД типа 2 (I группа; средний возраст – 51,74±5,51 лет; HbA1с=8,9±1,2%), 37 пациентов с СД типа 2 в сочетании с АГ (II группа; средний возраст – 53,54±6,89 года; HbA1с=9,1±1,4%) и 40 больных АГ (III группа; средний возраст – 51,38±5,80 года).
Больные сопоставимы по возрасту (p>0,05), длительности СД (p>0,05), длительности АГ (p>0,05) и уровню гликированного гемоглобина (p>0,05).
Критерии исключения:
- возраст более 65 лет;
- недостаточность кровообращения более чем II стадии по NYHA;
- ишемическая болезнь сердца, что подтверждалось ВЭМ;
- тяжелая сопутствующая патология (острое нарушение мозгового кровообращения, хроническая дисциркуляторная недостаточность II
– III степени, психические заболевания и т. д.).
Эхокардиографию проводили на аппарате «Esaote» (Испания), датчиком 2,5 МГц. На основе показателей относительной толщины стенки ЛЖ (ОТС ЛЖ) и индекса массы миокарда ЛЖ (ИММ ЛЖ) оценивали геометрическую модель ЛЖ [10]:
- при ИММ ЛЖ ≤ N и ОТС ЛЖ < 0,45
- нормальная модель ЛЖ (НМ ЛЖ);
- при ИММ ЛЖ ≥ N и ОТС ЛЖ < 0,45
- эксцентрическая гипертрофия ЛЖ (ЭГ ЛЖ);
- при ИММ ЛЖ ≥ N и ОТС ЛЖ ≥ 0,45
- концентрическая гипертрофия ЛЖ (КГ ЛЖ);
- при ИММ ЛЖ ≤ N и ОТС ЛЖ ≥ 0,45
- концентрическое ремоделирование ЛЖ (КР ЛЖ).
Гипертрофия миокарда ЛЖ диагностировалась при значениях ИММ ЛЖ более или равных 125 г/м² для мужчин и 110 г/м² для женщин [10].
Длительное мониторирование ЭКГ проведено всем исследуемым. Использовались портативные кардиорегистраторы производства фирмы «Schiller», Швейцария, с непрерывной 24-часовой записью ЭКГ и последующим автоматизированным анализом на IBM PC-совместимом компьютере, программа «MT – 100». Проводилась оценка частоты желудочковой и наджелудочковой экстрасистолии относительно статистической «нормы». За статистическую «норму» принималась экстрасистолия с частотой менее 200 экстрасистол за 24 часа мониторирования [2]. Проводилась оценка желудочковой экстрасистолии по классификации B.Lown, M.Wolf и M.Ryan [6].
Пациентам в группе с изолированным СД типа 2 проводилось суточное мониторирование артериального давления для исключения артериальной гипертонии.
Статистическую обработку полученных результатов осуществляли при помощи ПК с применением статистической программы «Statistica 6.0»
Исследование представляет собой открытое контролируемое клиническое исследование.
Результаты и обсуждение
При изучении типов ремоделирования ЛЖ у больных обследованных групп наблюдались все 4 геометрические модели, предложенные классификацией.
Среди больных сахарным диабетом 2 типа у наибольшего числа пациентов обнаружено концентрическое ремоделирование ЛЖ (n=8, 36%). Концентрическая и эксцентрическая гипертрофия ЛЖ определены у равного числа лиц – по 4 (17%) пациента в каждой группе. Нормальная модель ЛЖ выявлена у 7 (30%) больных.
В группе больных СД в сочетании с АГ достоверно доминировали лица с концентрической гипертрофией ЛЖ (n = 18; 48%) (pкг-эг= 0,006, pкгкр= 0,0002 и pкг-нм= 0,015), в то время как концентрическое ремоделирование наблюдалось лишь у 4 пациентов (11%). Эксцентрическая гипертрофия и нормальная модель ЛЖ выявлены у 7 (19%) и 8 (22%) пациентов соответственно.
Среди больных АГ также преобладали лица с концентрической гипертрофией ЛЖ (n=17; 42%), однако достоверные отличия наблюдались лишь с больными с КР и НМ (pкг-кр=0,0007 и pкгнм=0,014). Доля пациентов с эксцентрической гипертрофией составила 30% (n=12), в то время как самой малочисленной оказалась группа больных с концентрическим ремоделированием ЛЖ (n=4; 10%). Нормальная модель найдена у 18% (n=7) пациентов.
При сравнении частоты гипертрофических (КГ и ЭГ) и негипертрофических (КР и НМ) типов ремоделирования ЛЖ найдено достоверное преобладание первых у больных II и III групп (pI-II= 0,013 и pI-III=0,003) по сравнению с I и доминирование вторых у больных I группы по сравнению со II и III (pI-II=0,013 и pI-III=0,003) (рис. 1).
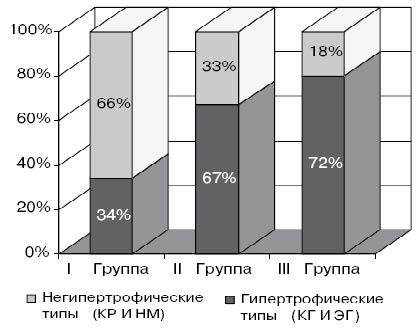
Таким образом, гемодинамическая нагрузка в виде повышенного артериального давления является более значимым фактором, способствующим гипертрофическим процессам, с формированием гипертрофических типов ремоделирования ЛЖ в отличие от присутствия изолированно метаболических нарушений.
При оценке наджелудочковых и желудочковых аритмий статистически значимые нарушения ритма сердца достоверно чаще наблюдались у больных II и III групп: по 74% в каждой группе (nII=28, pI-II=0,023; nIII=31, pI-III=0,037), в то время как у больных I группы таковые зарегистрированы в 48% (nI=11) случаев. При этом в структуре аритмий у больных СД в сочетании с АГ и эссенциальной АГ, в отличие от больных СД, доминировали суправентрикулярные нарушения ритма (наджелудочковая экстрасистолия (НЖЭ) и пароксизмальная форма фибрилляции предсердий (ПФ ФП)) (52% и 53% соответственно; pI-II=0,022, pIIII=0,0002).
При сопоставлении результатов длительного мониторирования ЭКГ с геометрическими моделями ЛЖ найдено, что у больных СД в сочетании с АГ и эссенциальной АГ суправентрикулярные аритмии регистрировались достоверно чаще при гипертрофических типах ремоделирования ЛЖ (pII=0,015 и pIII=0,0003) по сравнению с негипертрофическими.
Возможно, увеличение массы миокарда ЛЖ способствует нарушению диастолической функции, в связи с чем нарушается систола предсердий. Повышение давления в полости ЛП может провоцировать, с одной стороны, увеличение размеров ЛП и с другой – наджелудочковые нарушения ритма, в том числе и фибрилляцию предсердий.
В результате корреляционного анализа получена достоверная положительная взаимосвязь средней силы между КДР ЛП и частотой возникновения наджелудочковых аритмий как во второй, так и в третьей группах (rII=0,47, pII=0,0025; rIII=0,43, pIII=0,0034).
В связи с этим проведено прогнозирование наджелудочковых аритмий в зависимости от КДР ЛП у больных СД в сочетании с АГ и эссенциальной АГ. Определена точка разделения для КДР ЛП у больных обеих групп, когда чувствительность приближается к специфичности: 37–38 мм для больных СД в сочетании с АГ и 40–41 мм для больных АГ. Прослеживается тенденция – при увеличении размеров ЛП от 37 до 40 мм, риск развития наджелудочковых нарушений ритма сердца увеличивается в 1,4 раза у больных АГ и в 3,1 раза у больных СД в сочетании с АГ (рис. 2).
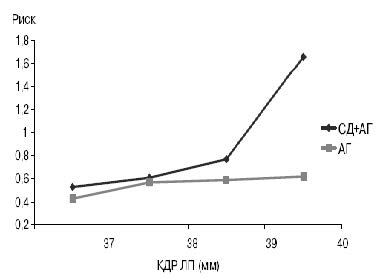
Необходимо отметить, что средний размер ЛП у больных II и III групп не различался и составил 3 7 , 3 5 ± 5 , 1 9 и 3 9 , 9 5 ± 7 , 0 3 мм соответственно, в то время как у больных I группы КДР ЛП был меньше (35,74±3,92; pI-III=0,011). При этом у больных с ПФ ФП КДР ЛП (как во II, так и III группе) был достоверно больше по сравнению с больными с наджелудочковой экстрасистолией (pII=0,024 и pIII=0,044 соответственно) и составил 44,50±4,48 и 44,82±8,01 мм соответственно.
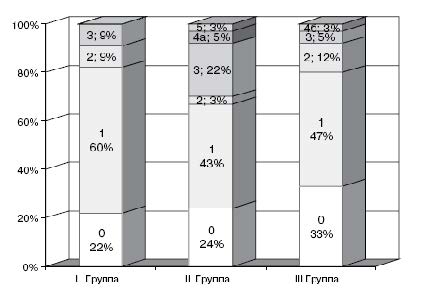
Оценка градаций желудочковой экстрасистолии (ЖЭ) по классификации B.Lown, M.Wolf и M.Ryan у больных трех групп представлена на рис. 3.
Крупные эпидемиологические исследования показали, что общая и сердечно-сосудистая смертность нарастают по мере увеличения выраженности гипертрофии ЛЖ (ГЛЖ) [5, 12]. В то же время вопрос о механизмах, существенно увеличивающих смертность от инфаркта миокарда, в том числе внезапной смерти на фоне гипертрофии ЛЖ, остается дискутабельным.
Поскольку в 80% случаев основной непосредственной причиной внезапной смерти являются желудочковые нарушения ритма, то интерес исследователей в данном аспекте был сосредоточен на частоте желудочковых аритмий у больных с ГЛЖ [11]. Результаты проведенных исследований свидетельствуют о большей частоте желудочковых аритмий у больных с ГЛЖ, чем без таковой. Это справедливо и для желудочковой экстрасистолии (ЖЭ), и для более сложных нарушений ритма по типу парных экстрасистол, ранних ЖЭ и коротких пробежек желудочковой тахикардии [4].
Это подтвердилось результатами нашего исследования: у больных II группы ЖЭ 3–5 градации зарегистрированы с большей частотой (n=11; 30%), по сравнению с больными I (n=2; 9%) и III (n=3; 8%) групп (pI-II=0,011). Высокие градации ЖЭ наблюдались, в основном, у больных с гипертрофическими типами ремоделирования ЛЖ (КГ и ЭГ) во всех обследованных группах.
Выводы
- Концентрическое ремоделирование – наиболее частый вариант ремоделирования левого желудочка у больных сахарным диабетом типа 2. Гипертрофические типы ремоделирования ЛЖ (концентрическая и эксцентрическая гипертрофия) доминируют у больных сахарным диабетом типа 2 в сочетании с артериальной гипертонией и эссенциальной артериальной гипертонией.
- Суправентрикулярные нарушения ритма сердца преобладают у больных сахарным диабетом типа 2 в сочетании с артериальной гипертонией и эссенциальной артериальной гипертонией, в отличие от больных сахарным диабетом типа 2. Желудочковая экстрасистолия встречается с равной частотой у больных сахарным диабетом типа 2, сахарным диабетом типа 2 в сочетании с артериальной гипертонией и эссенциальной артериальной гипертонией.
- Гипертрофические типы ремоделирования ЛЖ (концентрическая и эксцентрическая гипертрофии) являются прогностически неблагоприятными в отношении желудочковых экстрасистол высоких градаций во всех обследованных группах, а также в отношении наджелудочковых аритмий (в том числе, пароксизмальной фибрилляции предсердий) у больных сахарным диабетом типа 2 в сочетании с артериальной гипертонией и эссенциальной артериальной гипертонией.
- При увеличении размера левого предсердия от 37 до 40 мм риск развития наджелудочковых нарушений ритма увеличивается в 3,1 раза у больных сахарным диабетом в сочетании с артериальной гипертонией и в 1,4 раза у больных артериальной гипертонией.
Литература
- Дедов И.И. Сахарный диабет в Российской Федерации: проблемы и пути решения // Сахарный диабет, 1998г., т.1.
- Джанашия П.Х., Шевченко Н.М., Шлык С.В. Нарушения ритма сердца // Москва: Изд-во «Оверлей», 2006г. – 320 с.
- Джонссен Д., Деркс Ф. Гипертензия и диабет // Диабетография. – 1995. – N2. – С. 4–6.
- Конради А.О. Лечение артериальной гипертензии в особых группах больных. Ги пертрофия левого желудочка // Артериальная гипертензия, 2005г. – т.11. – № 2.
- Маколкин В.И. Артериальная гипертензия – фактор риска сердечно-сосудистых заболеваний // РМЖ – 2002. – т. 10 – № 19 – С. 862–866.
- Ройтберг Г.Е., Струтынский А.В. Внутренние болезни. Сердечно-сосудистая система // М.: Изд-во «Бином», 2003. – 856 с.
- Соколов Е.И. Диабетическое сердце // М.: Медицина, 2002. – 415 с.
- Шляхто Е.В., КонрадиА.О. Ремоделирование сердца при гипертонической болезни // Сердце.- 2002г. – т.1 – № 5(5) – С. 13–18.
- Ganau A., Devereux R.B., Roman M.J. et al. Patterns of left ventricular hypertrophy and geometric remоdeling in essential hypertension // J Am Coll Cadiol. – 1992. – Vol. 19: 1550–1558.
- Hammond I.W., Devereux R.B., Alderman M.H. et al. The prevalence and correlates of echocardiographic left ventricular hypertrophy among employed patients with uncomplicated hypertension //J. Amer. Coll. Cardiology. – 1986. – Vol. 7. – P. 639–650.
- Schillaci G., Verdecchia P., Porcellati C. . Continuous relation between left ventricular mass and risk in essential hypertension//Hypertension – 2000 – № 35 – P. 580–586.
- Vakili B.A. Okin P.M., Devereux R.B. Prognostic implications of left ventricular hypertrophy // Am Heart J, 2001. – № 141. – P. 334–341.









Комментировать