Основні клінічні прояви гінгівітів у вагітних. Алгоритм комплексу заходів із профілактики захворювань пародонту на рівні лікаря-стоматолога та жінки в різні періоди вагітності та в піс- ляпологовому періоді.
М.Ю. Антоненко, Л.Ф. Сідельнікова, О.В. Будяківська Національний медичний університет ім. О.О. Богомольця Центральний військовий госпіталь МО України
Резюме. Наведені основні клінічні прояви гінгівітів у вагітних. Розроблено алгоритм комплексу заходів із профілактики захворювань пародонту на рівні лікаря-стоматолога та жінки в різні періоди вагітності та в піс- ляпологовому періоді.
Ключові слова: гінгівіт, вагітність, профілактика, індивідуальна гігієна порожнини рота.
Частота ураження зубів і розвиток гінгівітів у вагітних жінок становлять, за даними вітчизняних і зару- біжних авторів, від 45 до 65 %. Нерідко гінгівіт є одним із перших симптомів патології вагітності. У 57–64 % випадків гінгівіти вагітних (gingitis gravidarum) супроводжуються гіперестезією твердих тканин зу- бів, а у 23–35 % – розвитком зворотної вогнищевої демінералізації емалі.
Найбільш поширеним на сьогодні є погляд на пато- генез ураження тканин пародонту на тлі вагітності як наслідок перебудови гормонального балансу жі- нок у цей період. Ключовими чинниками розвитку гінгівіту у вагітних є зміни тонусу вегетативної нер- вової системи та судинні розлади, що виникають у тканинах пародонту за умов порушення обміну кальцію, ендогенних гіповітамінозів, розладів функції паращитоподібної залози. Ступінь таких змін безпо- середньо залежить від перебігу вагітності, а ускладнення, що виникають у жінок у різні періоди вагіт- ності, у значній мірі обумовлюють ризик розвитку гінгівіту та інших захворювань пародонту.
Утім захворювання пародонту у вагітних мають поліетіологічний генез; їх спричинення, характер перебігу, форма та ступінь тяжкості залежать від комплексу як загальних, так і місцевих чинників [1]. Перед стоматологом постає низка завдань із забезпечення комплексу заходів для профілактики розвитку уражень тканин пародонту як у період вагітності, так і в післяродовому періоді [2].
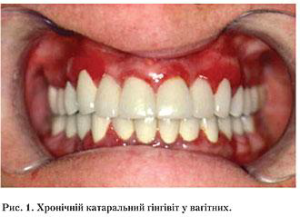
Перші ознаки гінгівіту проявляються в І триместрі на 10–12-му тижнях вагітності, характеризуються гіперемією ясен, печією та свербінням в яснах. У ділянці окремих груп зубів, частіше в комірковій зоні фронтальних зубів, спостерігається підвищена чутливість до хімічних і температурних подразників (кислого, солодкого, холодного тощо). Це пов’язано з порушенням балансу макро- та мікроелементів (макро- та мікродиселементози), задіяних у форму- ванні мінерального базису плода. Основними кліні- чними ознаками гінгівіту в цей період є кровоточи- вість ясен, неприємний запах із рота (галітоз), гіперестезія твердих тканин зубів. Найпоширенішою клінічною формою запального процесу в І триместрі є катаральний гінгівіт (рис. 1).
У ІІ триместрі гінгівіт вагітних розвивається у вигляді катарального або гіпертрофічного запалення, рідше – виразково-некротичного ураження ясен. Катаральний гінгівіт вагітних характеризується генералізованим симетричним ураженням фронталь- ної ділянки верхньої та нижньої щелеп. Пацієнтки скаржаться на неприємні відчуття в яснах, свербіння, галітоз, порушення смаку, кровоточивість ясен під час їжі та чищення зубів. Загальний стан жінок при цьому не порушується, однак під час загострення та генералізації процесу можуть спостерігатися субфебрильна температура та неміч.
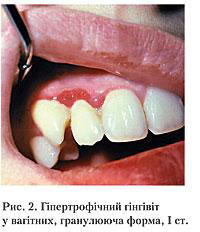
Об’єктивне обстеження визначає набряк, гіперемію, ціаноз ясен, вогнища десквамації епітелію, пооди- нокі ерозії, переважно в зоні вершин міжзубних со- сочків, механічне ушкодження яких супроводжуєть- ся кровотечею (рис. 2). Унаслідок набряку утворюються клінічні (ясенні) кишені, на зубах – підвищене нашарування м’якого нальоту. Жінки нехтують чи- щенням зубів у зв’язку з болісністю та кровоточивістю ясен, гігієна порожнини рота погіршується, і па- тологічний процес поширюється в міжальвеолярні перетинки альвеолярної кістки щелеп.
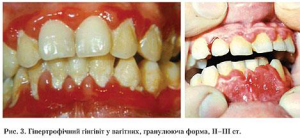
Гіпертрофічний гінгівіт – проліферативний тип за- палення – у вагітних може розвиватись первинно або після катарального запалення. Його перші ознаки з’являються на 16–20-му тижнях вагітності в ділянці різців, іклів і премолярів частіше нижньої щелепи. Ясенний край набрякає та набуває вигляду червоного валика. Гіпертрофія ясен може виникати тільки в зоні її вестибулярної поверхні та сягати, у залежності від ступеня тяжкості гінгівіту, від 1/3 ви- соти коронки зуба при легкому ступені до 2/3 – при тяжкому ступені (рис. 3).
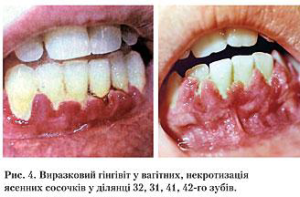
У міру наближення пологів, у ІІІ триместрі, й безпосередньо в передпологовому періоді процес активі- зується. Клінічна картина гіпертрофічного гінгівіту у вагітних набуває максимального розвитку. Ясна можуть практично закривати всю поверхню зубів, сягаючи ріжучого краю. Це призводить до додаткової травми, збільшення больового синдрому та кровоточивості. Характер скарг пацієнток визначається ступенем проявів захворювання та складається, у більшості випадків, зі скарг на розростання ясен, біль, кровоточивість, що виникають під час їжі, неприємний запах із рота. Унаслідок значного розростання ясен утворюються глибокі ясенні кишені із серозно-геморагічним ексудатом. Верхівки гіпертрофованих сосочків можуть некротизуватись (рис.4), що клінічно реалізуватиметься виразково некротичним гінгівітом різного ступеня тяжкості. Рентгенологічне дослідження, яке можна провести вже в післяпологовому періоді, виявляє остеопороз, часткову деструкцію кортикального шару міжальве- олярних перетинок, що є первинними ознаками незворотних змін у пародонті, притаманних генералі- зованому пародонтиту.
Регулярне (щомісячне) відвідування стоматолога й дотримання його порад вагітними є запорукою ефе- ктивного запобігання розвитку таких патологічних змін у тканинах пародонту.
З метою попередження розвитку гінгівіту, його лікування та профілактики прогресування під час вагіт- ності конкретизуємо алгоритм комплексу профілактичних заходів на рівні лікаря-стоматолога та жінки в різні періоди вагітності. При цьому важливим є те, що сучасний рівень суспільної свідомості населення, рівень його загальної медичної інформованості, усвідомлення індивідуального при- значення профілактики, а також зазвичай сконцент- рованості уваги вагітних на здоров’ї майбутньої ди- тини, необхідності особистої участі та особистісного вибору ними конкретних профілактичних заходів є запорукою гарантованого підвищення рівня стома- тологічного здоров’я вагітних, їх активної участі в системі профілактики захворювань пародонту.
У І триместрі, як правило, жінка стає на облік у жіночій консультації, проходить комплексне обстеження, у тому числі стоматологічного статусу, і саме в цей період значну увагу слід приділити профілактиці захворювань пародонту.
Насамперед стоматолог має дотримуватись певно- го алгоритму стоматологічного супроводу вагіт- ності та післяпологового періоду, в якому провідне місце посідають профілактичні заходи. Зокрема це дотримання протоколу професійної гігієни ротової порожнини рота у вагітних і формування в них стійкої позитивної мотивації до індивідуальної гігієни порожнини рота як дієвих методичних інструментів профілактики захворювань пародонту, що розвиваються на тлі вагітності.
Першочерговими, окрім стандартного стоматологіч- ного обстеження (формула зубів, стан слизової оболонки порожнини рота), є: оцінка рівня гігієни порожнини рота вагітної; визначення обсягу нави- чок і знань з індивідуальної гігієни порожнини рота (ІГПР) та профілактики захворювань пародонту й зубів; виявлення захворювань тканин пародонту за допомогою скринінг-методів [3], (наприклад, індексу РМА тощо). Отримані результати обстеження фор- мують первинний банк даних стоматологічного здоров’я та гігієни порожнини рота жінки, моніторинг яких слід проводити щомісячно протягом усього періоду вагітності.
На особливу увагу заслуговує створення у вагітної мотивації до усвідомленої індивідуальної гігієни по- рожнини рота та контролю її належного рівня. Із ці- єю метою доцільним є не тільки індивідуальний під- бір стоматологічних гігієнічних засобів (зубних паст, ополіскувачів, щіток, флосів) і режиму їх викорис- тання, а й упровадження навчання вагітної жінки контролю рівня гігієни власноруч. Із цією метою ми пропонуємо застосування традиційних барвників (наприклад, еритрозину, табл.) у домашніх умовах тричі на тиждень після останнього, вечірнього вико- ристання зубної пасти. При цьому жінка сама в ди- наміці спостерігає ефективність ІГПР за інтенсивні- стю та локалізацією забарвлення твердих тканин зубів, особливо в комірковій ділянці, що підтримує її вмотивованість до активного впровадження профі- лактичних заходів. Тобто жінка сама стає активним учасником профілактично-санаційного процесу.
Результати наших попередніх порівняльних дослі- джень ефективності зубних паст, зокрема сімейства «Лакалут» виробництва фірми «Аркам» («Др. Тайс»), показали доцільність їх послідовного або комплексного використання на різних етапах ліку- вання запальних захворювань пародонту. Було до- ведено, що до алгоритмів лікування та профілакти- ки останніх необхідно вводити засоби ІГПР із пато- генетично спрямованою дією [4], а гарантованого успіху профілактики захворювань пародонту у вагі- тних можна досягти за умов системного застосу- вання індивідуальних сертифікованих засобів гігієни порожнини рота з комплексними полівалентними властивостями [5].
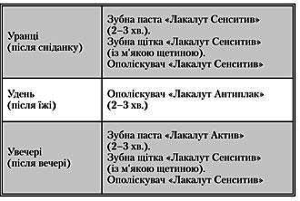
Первинний алгоритм ІГПР у І триместрі вагітності складається з трьох етапів:
Під час кожного відвідування стоматолог повинен визначити, як пацієнтки дотримуються порад і приз- начень щодо індивідуальної гігієни порожнини рота, використання рекомендованих їм засобів ІГПР (зуб- них паст, ополіскувачів, флосів тощо) та режиму їх застосування. Моніторинг ІГПР передбачає оцінку рівня гігієни та проведення обов’язкової професійної гігієни порожнини рота, а також підтримку у вагітних мотивації профілактики захворювань пародонту.
Після усунення місцевих подразнюючих чинників – зубного каменю, зубного нальоту, ексудату з кишень та інших лікувально-профілактичних маніпуляцій найважливіша роль належить ІГПР. У періоді гострих запальних явищ і болісності необхідно використовувати зубну пасту з низьким коефіцієнтом абразивності, яка не містить також й активних хімічних подразників.
Під час лікування та протягом тижня після лікування слід чистити зуби 3–4 рази на день зубною пастою на травах – «Лакалут фітоформула» та суперм’я- кою зубною щіткою «Лакалут Сенситив». Після усу- нення гострих запальних процесів слід замінити ін- дивідуальні гігієнічні засоби іншими з більш вира- женим лікувальним ефектом (протикаріозним та ущільнюючим ясна). Після чищення зубів і протягом дня доцільно використовувати ополіскувачі, оскіль- ки до їх складу входить лактат алюмінію – відомий ефективний засіб проти кровоточивості ясен – «Ла- калут Антиплак» або «Лакалут Освіжаючий».
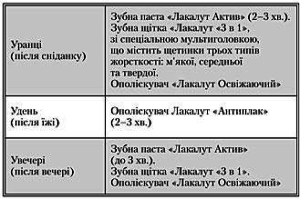
На етапі зменшення гострих запальних процесів слід замінити індивідуальні гігієнічні засоби іншими, з більш вираженим лікувальним ефектом:
Після пологів через 1–3 місяці за умов відповідного лікування та гігієни порожнини рота такі гінгівіти зникають, хоча в 10–15 % жінок ще достатньо довго зберігаються залишкові явища, а в деяких можуть розвинутись генералізований пародонтит і множинний прикомірковий карієс.
Суттєву роль у профілактиці гінгівітів вагітних відіграють боротьба з токсикозами, санація порожнини рота в ранні строки (8–12 тижнів) з наступними контрольними оглядами у стоматолога протягом усього періоду вагітності.
Новонародженого малюка повинна зустріти здорова мама зі свіжим подихом і сяючою посмішкою.
ЛІТЕРАТУРА
1. Стан здоров’я населення України та результати діяльності галузі охорони здоров’я. 2002 р. – К.:2003. – 489 с.
2. Антоненко М.Ю. Соціологічні й епідеміологічні передумови впровадження освітніх програм у профілактику захворювань пародонту // Науковий вісник Національного медичного універси- тету імені О.О. Богомольця. – 2006. – № 3. – С.32–39.
3. Антоненко М.Ю. Методология донозологическо- го мониторинга состояния гигиены полости рта и заболеваний пародонта населения в крупных промышленных городах Украины // В сб.: Проблемы диагностики и коррекции состояния здо- ровья в напряженной экологической среде обитания. Материалы второй международной нау- чной конференции «Донозология – 2006», Санкт-Петербург, 18–19 октября 2006 г. – С. 31–33.
4. Сідельнікова Л.Ф., Антоненко М.Ю. Ефектив- ність застосування індивідуальних засобів гігієни порожнини рота патогенетично спрямованої дії на етепах профілактики та лікування хворих на генералізований пародонтит // Современная стоматология. – 2007. – № 1. – С. 55–57.
5. Сидельникова Л.Ф., Антоненко М.Ю., Скибицкая Е.А. Методические рекомендации по испо- льзованию индивидуальных средств гигиены по уходу за полостью рта в разных клинических ситуациях. – Методические рекомендации. – Киев-Тернополь: ООО Натурпродукт – Вега. –2006. – 29 с.













Комментировать