Оценка функционального состояния детей, рожденных женщинами с эпизодом гестационного сахарного диабета. Анализ перинатальных исходов, осложнений со стороны плода и новорожденных.
Забаровская З.В.,Белорусский государственный медицинский университет
В статье проведена оцекафункциональногосостояниядтей, рожденных женщинами с эпизодом гестационного сахарного диабета. Представлен анализ перинатальных исходов, осложнений со стороны плода и новорожденных.
Современные литературные данные указы ваютнанеблагоприятныепоследствиягестацион нога сахарного диабета(ГСД) для женщины и новорожденного[9, 11, 16]. Наиболее частыми ранними осложнениями плода являются макросомия, неонатальная гипогликемия, незрелость легких и печени респираторный дистресс-синдром, патология сердечно—сосудистой системы, отмечается повышенный риск внутриутробной гибели[11, 19, 21].
Имеютсяданные, указывающие, что ГСД у матери ассоциировансростомрискаразвитияСД2 типа у детей [16]. В качестве ведущего механизма осложнений считается гипергликемия у женщины и связанная с ней эксцессивная доставка глюкозы плоду, что приводит к фетальному гиперисулинизму, который способствует развитию неонатальных осложнений. Существует точка зрения о мультифакториальном характере диабетической эмбриопатии, которая развивается на фоне гипергликеми ческого статуса, дефицита эссенциальных жирных кислоти-фосфолипидов, а также нарушения обмена аминокислот, особенно лейцина [8, 18].
Целью исследования явилось изучение перинатальных исходов у новорожденных, рожден— ных женщинами с ГСД.
Материал и методы
В исследование были включены 536 пациенток с установленным диагнозом ГСД и рожденные ими дети после полных 22 недель гестации между октябрем 1997 и декабрем 2007 гг. в Учреждении здравоохранения «1-я городская клиническая больница» г. Минска (УЗ «1 ГКБ»). Группу сравнения составили 100 беременных без нарушения углеводного обмена, сопоставимые по возрасту и антропометрическим характеристикам. Дети были осмотрены неонатологом при рождении и при выписке из клиники.
Наряду с общеклиническими и акушерскими обследованиями у женщин и у новорожденных с оценкой клинических признаков по шкале Апгар на 1-й и 5-й минутах жизни измерялась длина и масса тела, определялся уровень гликемии в течение часа после рождения глюкозооксидазным методом.
Статистическая обработка результатов исследования выполнена с помощью стандартных пакетов программы Statistica (версия 6,0). В качестве параметрических показателей использовались выборочная средняя (Х), 95% доверительный интервал (CI 95%), вероятность справедливости нулевой гипотезы (р), критерий Стьюдента (t), коэффициент корреляции Пирсона (r), кривыерегрессии. Для несимметричных вариационных рядов рассчитывались 25-й (Р25) и 75-й (Р75) квартили,критерий χ² . Рассчитывался сравнительный риск ( R).
Работа выполнена совмесно с сотрудниками кафедры акушерства и гинекологии УО «Белорусский государственный медицинский университет» и акушерами—гинекологами УЗ«1 ГКБ» г. Минска.
Результаты и их обсуждения
У жещин исследуемой группы с ГСД было рождено 538 детей (у 2 женщин беременность закончилась самопроизвольным абортом в 16 и 17 недель гестации в связи с неразвивающейся беременностью), 530 (98,51%) новорожденных родились от одноплодной, 8 (1,49%) — от двухплодной беременности. В группе сравнения рождены 102 младенца– 98 (96,06%) от одноплодной и 4 (3,92%) —от двухплодной беременности. Из 538 новорожденных 426 (79,18%), родились с нормальной массой тела (рисунок 1).
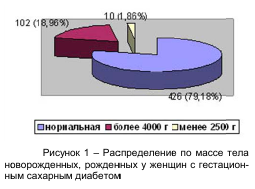
Анализировались исходы гестации, перинатальные исходы и осложнения.
Вес более 4000 новорожденных, из них отмечен у 102 (18,96%) более 4500 г, но менее 4999 г, зарегистрирован у 14 (2,60%), от 5000 г до 5499 г – у 2-х (0,37%) и у 1-го (0,19%) младенца достиг 5570 г. В тоже время 10 (1,86%) из 538 детей рождены с массой тела до 2500 г, из них 6 (60%) имели вес при рождении от 1500 до 2500, 3 (30%) — 1499 г, и один нежизнеспособный плод, рожден на 161 день гестации с массой тела 500 г (10%).
В группе сравнения также преобладало рождение детей с нормальной массой тела: из 102 новорожденных нормальный вес имели 93 (91,18%) человек, избыточный — 4 (3,84%) и менее 2500 г — 5 (4,81%) новорожденных.
При ведении женщин с нарушениями углеводного обмена внимание акцентируется на массе тела при рождении в зависимости от срока гестации (в таблице 1 представлены данные о массе тела новорожденных при ГСД и в группе сравнения рожденных от одноплодной беременности).
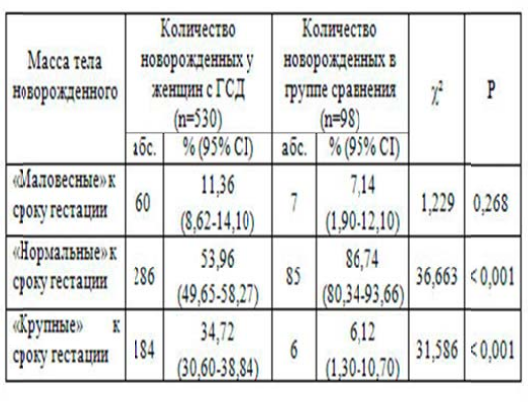
Как видно из таблицы1, у детей, рожденных женщинам ипри ГСД, частота макросомии составляла 34,72% (95% CI 30,60-38,84) и была достоверно выше, чем в группе сравнения (6,12%; 95% CI 1,30-10,70; χ²=31,586, р<0,001). Относительный риск(RR) развития макросомии —5,67 (95% CI 2,16-15,28) у младенцев, матери которых имели ГСД. Следует отметить, что макросомия является одной из наиболее изучаемых проблем во время беременности, осложненной ГСД: в базе PubMed на 01.03.2009 г. ресурс литературных источников составил 1584, а частота ее развития у плода и новорожденного по мате иаламразных авторов колеблется от 3 до 45% [1, 6, 12].
Проанализирована связь антропометрических параметров детей при одноплодной беременности от тяжести ГСД (таблица 2).
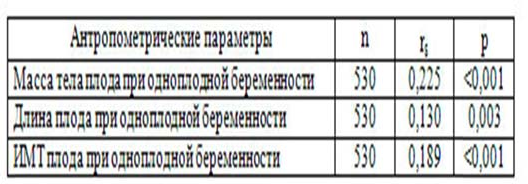
Как казалось,связь массы тела, длины плода и ИМТ новорожденного и классами ГСД не была статистически значимой (р<0,001).
В русскоязычной литературе и практической работе традиционно выделяется понятие «диабетической фетопатии» (ДФ). По данным М.В. Федоровой и соавт. (2001) у детей, рожденных от матерей с ГСД, признаки ДФ отмечаются в 49,0% случаев [1]. В нашем исследовании признаки, отвечающие критериям ДФ, выявлены у 213 из 538 новорожденных, что составило 39,59% от общего количества детей, рожденных от матерей с ГСД.
Проанализированы отдельные осложнения у новорожденных при ГСД в сравнении с детьми,рожденными на фоне физиологически протекающей беременности (рисунок 2).
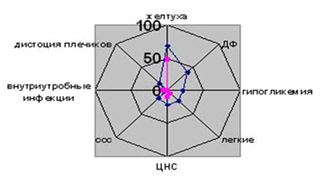
Рис.2 –Осложнения состороны плода/новорожденных в процентном соотношении Наиболее серьезным неонатальным последствием при нарушении углеводного обмена является гипогликемия новорожденного, в качестве главной причины которой рассматривается фетальный гипер инсулининзм, развивающийся фоне гипергликемии матери и повышенного напоступления глюкозы к плоду [20-21]. Частота неонатальной гипогликемии при ГСД по данным разных авторов колеблется от 5,0 до 47,0% [1, 6, 12, 23].
По результатам нашей работы гипогликемические состояния зарегистрированы у 116 (21,56%; 95% CI 18,19-25,25) из 538 новорожденны , которые были купированы дополнительным введением глюкозы (в группе сравнения отсутствовали). Такая частота неонатальной гликемии заслуживает внимания и требует учета в акушерской практике.
При ГСД отмечается учащение синдрома дыхательных нарушений транзиторного тахипноэ, внутриутробной асфиксии, респираторного дистресс—синдрома [6, 17]. В нашем исследовании при ГСД патология дыхательной системы диагностирована у 121 (22,49%) новорожденного и у 7 (6,86%) из 102 детей, рожденных от матерей на фоне беременности без нарушения углеводного обмена (χ²=6,534, р=0,003). Относительный риск дыхательных нарушений (RR) составил 3,28 (95% CI 1,59-6,70). Признаки сердечно—сосудистой патологии, которая рассматривалась в рамках ДФ (увеличение размеров сердца, тахикардия), выявлены у 16,73% детей (RR=8,54; 95% CI 2,10-33,86).
Симптомы поражения центральной нервной системы (ишемически—гипоксическое поражение ЦНС) зарегистрированы у 114 (21,19%) детей – достоверно чаще по сравнению с группой сравнения – у 10 (9,80%, χ²=4,366, р=0,037; RR=2,16, 95% CI1,17-4,95). Аналогичная ситуация отмечалась и в отношении дистоции плечиков, которая имела место у 79 (14,68%) из 538 новорожденных. В группе сравнения дистоция была отмечена у 2 детей(1,96%, χ²=9,334, р=0,002; RR=7,49, 95% CI 1,84- 29,73).
Различные источники упоминают о связи ГСД с развитием желтухи новорожденных, полицитемии, гипокалиемии, однако результаты исследований достаточно противоречивы [2, 14]. Гипербилирубинемия по литературным данным встречается в 15-30% случаев за счет усиленного распада эритроцитов, обусловленного повреждением структуры их мембран[6, 13]. По нашим данным частота желтухи новорожденных при ГСД составила 68,40% (в группе сравнения 47,06%, χ²=3,378, р=0,066;RR=1,45, 95%CI 1,16-1,77). Внутриутробные инфекции, специфичные для перинатального периода (токсоплазмоз, цитомегаловирусная и герпесвирусная инфекции, др.) при ГСД, выявлены у 19 (3,53%) детейи их частота не отличалась от таковой в группе сравнения(у 5 новорожденных или 4,90%, χ²=0,145, р=0,704; RR=0,72, 95% CI 0,27-1,86).
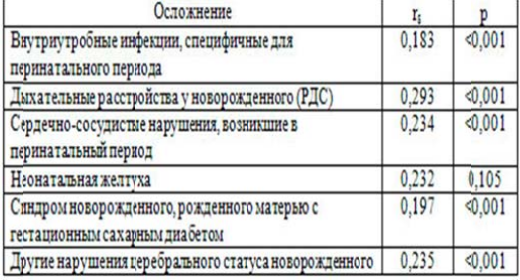
Нами установлена достоверная, но весьма невысокая связь класса ГСД с осложнениями у новорожденных (внутриутробными инфекциями, дыхательными расстройствами, сердечно—сосудистыми расстройствами, нарушениями церебрального статуса), которая представлена в таблице 3 .
Неоднократно исследователями поднимался вопрос о риске формирования врожденных пороков развития (ВПР) у новорожденных при ГСД и врядеработбылаустановленаповышеннаячастота врожденных аномалий и деформаций (мальформаций) [4-6, 15]. В тоже время другими авторами показано, что при ГСДу плода ВПР встречаются достаточно редко[1, 3,14]. По нашим данным у детей, рожденных от матерей с ГСД, ВПР не выявлены; у одного (0,19%) ребенка ихтиоз.
Установлена достоверная,диагностирован хотя и весьма невысокаясвязьклассаГСДсосложненияминоворожденного — респираторным дистресс—синдром(rs=0,293, р0,001), нарушениями церебрального статуса(rs=0,253, р<0,001), сердечно—сосудистыми состояниями(rs=0,234,р<0,001) и врожденными инфекциями(rs=0,183, р<0,001) развившимися в перинатальном периоде. Серьезным вопросом влияния ГСД на плод является повышение риска перинатальной смертности [22].По данным нашего исследования, у женщин при ГСД за период с 1997 г. по 2007 г. погибло 11 детей, из них антенатальо 7 1,31% (95% CI 1,03–1,63), интранатально 3 0,56% (95% CI —0 67). Перинатальная смертность составила 20,45‰, коэффициент мертворожденности – 18,59‰. По данным Городского центра «Экстрагенитальной патологии и беременности» (УЗ «1 ГКБ» г. Минск) перинатальные потери у женщин с нарушениями углеводного обмена в 2006-2008 г. составили около 4,0‰. Адекватное ведение беременности, основанное на разработанных рекомендациях коллективом врачей акушеров—гинекологов, эндокринологов,еонатологов (УО «БГМУ», УЗ «1 ГКБ»,г. Минск), с особствовало снижению перинатальной смертности.Собственные и литературные данные демонстрируют значимость патологии плода на фоне ГСД. Обсуждается само по себе нарушение углеводного обмена (имеются работы,оказывающие на высокий риск внутриутробной или неонатальной гибели плода при базальном уровне гликемии у беременных выше 5,5 мМ/л и постпрандиальной — более 6,7 мМ/л) и осложнения течения беременности[7, 22]. По данным нашей работы у женщин с ГСД имели место ряд осложнений течения беременности. Приводим характеристики только двух наиболее важных состояний– позднего гестоза и фетоплацентарной недостаточности (ФПН). Так, поздний гестоз был диагностирован у 371 пациенток (69,48%; 95% CI 64,78-74,18), то есть в 11,5 раз чаще, чем при беременности без нарушения углеводного обмена; ФПН была установлена у 363 (67,98%; 95% CI 64,06-71,90) из 534 матерей (в 9,31 раз чаще, чем в группе сравнения).
На рисунке 3 представлена информация о формировании ФПН в зависимости от срока беременности (у части женщин она была несколько раз в течение гестации).
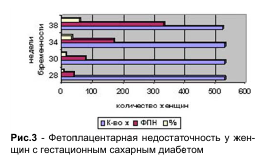
У пациенток основной группы ФПН сопровождалась нарушением фетоплацентарного кровотока: 1а степени тяжести — у 258 (48,41%; 95% CI 44,10-52,72) беременных, 1б степени – у 92 (17,26%; 95% CI 14,13-20,40), 2 степени – у 13 (2,44%; 95% CI 1,07-3,81).
Любопытно отметить, что в ряде исследований ГСД зарегистрировано более частое рождение детей женского пола[10, 12]. В работе S.Knights и соавт., опубликованной в 2000 году (216 женщин с ГСД), соотношение родившихся девочек и мальчиков составило 1,73, в то время как у женщин без нарушения углеводного обмена— 1,11 [10].По данным нашего наблюдения в таблице 4 представлено соотношение девочек и мальчиков, которое характеризовалось значительным преобладанием новорожденных женского пола и составило 1,81 (z=6,073, р<0,001, 95% CI для разницы 36,64- 18,96).
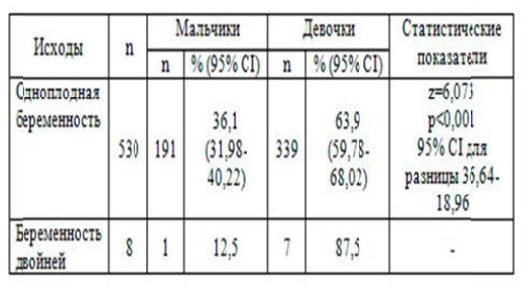
Причем из 8 детей, родившихся в двойне, был только 1 мальчик. В группе сравнения рождено 102 младенца, из них 43 (42,16%) – мужского пола от одноплодной беременности, 2 (1,96%) – от двухплодной и 55 (53,92%) лиц женского пола рожденных от одноплодной беременности, 2 (1,96%) – отдвухплодной (девочек было больше в 1,27 раза).
Таким образом,анализ проведенных исследований позволяет сделать следующие выводы:
Относительный риск развития макросомии составляет 5,67 у женщин при ГСД, а также в 2 раза чаще рождаются младенцы с низкой массой тела по сравнению с беременными женщинами без нарушения углеводного обмена.
У детей, рожденных матерями с ГСД, повышен риск следующих осложнений: патологии сердечно—сосудистой системы (RR=8,54), дистоции плечиков(RR=7,49), синдрома дыхательных расстройств (RR=3,28), ишемически гипоксического поражения ЦНС(RR=2,16), неонатальной желтухи( R=1,45).
Установлена достоверная, но весьма невысокая связь класса ГСД у беременной женщины с осложнениями у новорожденного — респираторным дистрес—синдром (rs=0,293,р<0,001), нарушениями церебрального статуса (rs=0,253,р<0,001),сердечно—сосудистыми состояниями (rs=0,234, р<0,001) и внутриутробными инфекциями (rs=0,183, р<0,001), развившимися ном периоде
В процессе наблюдения за женщинами с ГСД выявлена большая частота поздних гестозов и ФПН (соответственно —RR =1,99, RR=2,34), которые могут рассматриваться в качестве факторов развития перинатальных осложнений.
Отмечено, что при ГСД относительный риск рождения новорожденные женского пола составляет 1,81 и мужского – 0,56.
Литература
Федорова, М. В. Сахарный диабет, беременность и диабетическая фетопатия / М. В. Федорова, В. И. Краснопольский, В. А. Петрухин // М.: Медицина. 2001. 288 с.
Diabete e gravidanza. Fattori di rischio materni e morbilita neonatale / C. Mami [et al.] // Minerva Ginecol. 2000. Vol. 52. P. 235–241.
Early detection of caudalregression syndrome: specific interest and findings ithree cases / D.Subtil [et al.] // Eur. J. Obstet. Gyne ol. Reprod. Biol. 1998. Vol. 80. P. 109–112.
Huddle, KR. Audit of the outcome of pregnancy in diabetic women in Soweto, South Africa, 1992–2002 // S. Afr. Med. J. 2005. Vol. 95. P. 789– 794.
In human gestational diabetes mellitus congenital malformations are related to prepregnancy body mass index and to severity of diabetes / A. Garcia Petterson [et al.] // Diabetologia. 2004. Vol. 47. P. 509–514.
Insulin and glyburide therapy: dosage, severity level of gestational diabetes, and pregnancy outcome / O. Langer [et al.] // Am. J. Obstet. Gynecol. 2005. Vol. 192. P. 134–139.
Insulin resistance development in offspring of stressed gestational diabetic rats / Z. Leshchenko [et al.]. 2001. Vol. 44 (Suppl. 1). P. A243.
Kalhan, S. Decompensation of leucine nitrogen kinetics in gestational diabetes mellitus / S. Kalhan, K. Rossi, L. Gruca // Diabetes Care. 2000. Vol 23. P. 1033-–1034.
Kim, C. Gestational diabetes and the inci- dence of type 2 diabetes / C. Kim, K.M. Newton, R.H. Knopp // Diabetes Care. 2002. Vol. 25. P. 1862–1868.
Knights, S. Gestational diabetes alters the male bias for cesarean section / S. Knights, E. Lucas,R. Moses // Diabetes Care. 2000. Vol. 23. P. 425–426.
T.T. Lao, K.F. Tam // Diabet. Med. 2001. Vol. 18. P. 218–223.
/ L. Cordero [et al.] // Arch. Pediatr. Adolesc. Med. 1998. Vol. 152. P. 249–254.
Landon, M. Obstetric management of pregnancies complicated by diabetes mellitus // Clin. Obstet. Cynecol. 2000. Vol. 43 (1). P. 65–74.
Lao, T.T. Gestational diabetes diagnosed in third trimester pregnancy and pregnancy outcome /
Malinowska-Polubiec, A. Pregnancy and delivery course in patients with gestational diabetes mellitus / A. Malinowska-Polubiec, K. Czajkowski, A.Sotowska // Ginekol. Pol. 2003. Vol. 74. P. 1200– 1207.
Schafer-Graf, U.M. Diabetes und Schwangerschaft / U.M. Schafer-Graf, K. Vetter // Ther. Umsch. 1999. Vol. 56. P. 572–576.
Schmidt, M. Gestational diabetes mellitus diagnosed with a 2-h 75-g oral glucose tolerance test and adverse pregnancy outcomes / M. Schmidt // Dia- betes Care. 2001. Vol. 24. P. 1151–1155.
Study on controlling the blood glucose level of gestational diabetes mellitus sufferer regularly dur- ing labor / D. Shan [et al.] // Zhonghua. Fu. Chan. Ke. Za. Zhi. 2003. Vol. 38. P. 673–675
Management of infants of diabetic mothersMaternal obesity, gestational diabetes, and central nervous system birth defects / J.L. Anderson [et al.] // Epidemiology. 2005. Vol. 16. P. 87–92.
Patterns of congenital anomalies and rela- tionship to initial maternal fasting glucose levels in pregnancies complicated by type 2 and gestational diabetes / U.M. Schaefer-Graf [et al.] // Am. J. Obstet. Gynecol. 2000. Vol. 182. P. 313–320.
Preeclampsia increases the risk of hyaline membrane disease in premature infant: a retrospective controlled study / A. Cherif [et al.] // J. Gynecol. Obstet. Biol. Reprod. 2008. Vol. 37 (6). P. 597–601.
Reece, E.A. Multifactorial basis of the syn- drome of diabetic embryopathy / E.A. Reece, C. Hom- ko, Y.K. Wu // Teratology. 1996. Vol. 54. P. 171–182.
Reece, E.A. Why do diabetic women deliv- er malformed infants / E.A. Reece, C.J. Homko // Clin. Obstet. Cynecol. 2000. Vol. 43 (1). P. 32–45.
Risikogruppen Neugeborener diabetischer Mutter in Abhangigkeit von ihrem somatischen Out- come und der mutterlichen diabetischen Stoffwech- sellage in der Schwangerschaft / H. Stiete [et al.] // Z. Geburtshilfe Neonatol. 1995. Vol. 199. P. 156–162.




Комментировать