С.В. Михайлусов, д.м.н., профессор, профессор кафедры госпитальной хирургии №1 лечебного факультета ГОУ ВПО «РНИМУ имени Н.И. Пирогова», Е.В. Моисеенкова, к.м.н., врач-хирург Городской клинической больницы № 15 имени О.М. Филатова, г. Москва
В классификации острого панкреатита (ОП), представленной в Атланте в 1992 году и широко применяемой в настоящее время, отмечено, что вследствие экссудативной реакции, сопровождающей аутолиз поджелудочной железы (ПЖ), на ранних стадиях патологического процесса формируются острые скопления жидкости (ОСЖ) [4, 14, 17, 18]. Широкое и эффективное применение высокоинформативных инструментальных методик позволило идентифицировать состояние ПЖ и различных отделов забрюшинной клетчатки (ЗК), распознавать жидкостные структуры [2, 6], а также с помощью малоинвазивных вмешательств под визуальным ультразвуковым контролем определить характер очагов [1, 2, 3, 5, 7, 8, 9, 10, 11, 12, 13, 16]. Однако в повседневной работе остается нерешенным вопрос о судьбе больных панкреонекрозом (ПН) с диагностированными ОСЖ. Можно ли их расценивать в качестве предвестников инфицированного процесса? [1, 7, 15]
Целью настоящего исследования явилась оценка частоты встречаемости местных гнойных осложнений ПН у больных с ОСЖ, сформированными в ранние сроки заболевания.
Материалы и методы
Критериями включения в исследование считали наличие верифицированного стерильного ПН, осложненного формированием на ранних сроках лечения жидкостных очагов в различных отделах ЗК и в сальниковой сумке (СС). Критериями исключения явились признаки прогрессирования системных нарушений на фоне ПН, приводящих к летальному исходу в течение первых 2 недель, а также наличие инфицированного ПН к моменту госпитализации.
Проанализированы результаты лечения и обследования 247 человек с ОСЖ на фоне ПН, составивших три группы:
I группа – больные с диагностированным ОСЖ, выписанные из стационара после стабилизации состояния без санации жидкостной структуры (105 человек).
Пациенты в дальнейшем подвергнуты динамическому наблюдению для оценки характера течения ОСЖ;
II группа – пациенты, в лечении ОСЖ у которых применялись пункционные чрескожные вмешательства под визуальным ультразвуковым контролем (124 человека);
III группа – больные, оперированные по поводу ПН, осложненного ОСЖ (18 человек).
Возраст пациентов с ОСЖ от 20 до 82 лет, средний возраст составил 44 года, с преобладанием лиц до 65 лет (78,5%). Мужчин было большинство – 188 (76,1%). Объем ОСЖ колебался от 50 до 600 мл, чаще – более 100 мл (70,9%) и с наличием секвестров (57,5%). ОСЖ диагностированы в течение первых 5 суток лишь в 31 случае (12,6%).
Осуществление диагностических пункций под ультразвуковым контролем по мере обнаружения ОСЖ позволило провести микробиологические исследования содержимого жидкостных структур. При этом выделяли признаки обсемененности очага при микробном числе ≤10 5, а инфицирование – при показателе ≥10 6. Всего инфицирование ОСЖ подтверждено чаще, чем у каждого десятого больного (у 35 человек (14,2%).
В лечении больных ПН придерживались единой доктрины с проведением комплексной терапии в условиях отделения реанимации, включая многокомпонентную инфузионную терапию, синтетические аналоги соматостатина (сандостатин и октреотид); лапароскопическое дренирование брюшной полости с последующим перитонеальным лаважом (при ферментативном перитоните); мероприятия, направленные на профилактику и купирование пареза кишечника (эндоскопическая назоинтестинальная интубация, продленная эпидуральная анестезия); эндоскопическая ревизия большого сосочка двенадцатиперстной кишки; антибактериальные препараты широкого спектра действия (фторхинолоны и карбопенемы).
Бактериологические исследования (полуколичественный анализ) проводили с помощью модернизированного «Автоматизированного рабочего места микробиолога, эпидемиолога и химиотерапевта» на базе планшетного фотометра IEMS-Reader (фирма «Termo-Electron» (Финляндия)). Ультразвуковое контактное сканирование проводили на эхотомографах, работающих в режиме реального времени и серой шкалы фирмы Aloka (SSD-630; SSD-1100; SSD-550) и Toshiba (SSA-5000 NEMIO) (Япония). Тонкоигольные пункции (ТП) выполняли атравматическими иглами Chiba G 16-22, а пункционное дренирование (ПД) – зонтичными полихлорвиниловыми стилет-катетерами диаметром от 3 до 5 мм.
Мультиспиральная компьютерная томография (МСКТ) выполнена на аппарате «Somaton Sensation 40» с болюсным контрастным усилением изображения.
Объем и характер поражения ПЖ и ЗК оценивали по шкале Balthazar. Статистическая обработка полученных данных проводилась с помощью программы BIOSTAT.
Результаты и обсуждение
Динамическую оценку состояния паренхимы ПЖ и СС начинали с 3-х суток.
105 больных с ПН (I группа) после проведения консервативной терапии и стабилизации клинико-лабораторных данных выписаны из стационара с доказанными ОСЖ в СС и ЗК. Сроки наблюдения, в том числе амбулаторного, были в пределах 2-х лет. Ретроспективно анализируя течение заболевания, нам удалось получить ответ на вопрос: является ли жидкостная структура в СС и ЗК причиной повторного обращения за помощью и почему?
Объем очага накануне выписки из стационара не превышал 100 мл в 34 наблюдениях (32,4%), в 71 (67,6%) – более 100 мл. По данным УЗИ и МСКТ, у 56 больных (53,3%) жидкостные структуры не содержали секвестров. При первично проведенном микробиологическом исследовании пунктата у 16 пациентов (15,2%) в жидкостном очаге выявлены признаки обсемененности. Среди больных, выписанных с ОСЖ, в 31 случае из 105 (30%) (подгруппа А) в течение 6 месяцев отмечено исчезновение жидкостной структуры на фоне удовлетворительного состояния, что подтверждено результатами амбулаторного УЗИ в динамике. Еще у 35 пациентов (33%) не отмечено изменений ОСЖ в процессе наблюдения (подгруппа Б).
37% больных (39 человек) повторно госпитализированы стационар (подгруппа В), причем почти половина из них (53%) – экстренно, остальные обратились за помощью в поликлинику и в стационар в плановом порядке. Причиной повторной госпитализации были признаки интоксикации на фоне инфицирования ОСЖ (31 человек (79,5%)) и нарушение пассажа по желудочно-кишечному тракту (ЖКТ) – гастро- и дуоденостаз (8 больных (20,5%)).
При ретроспективном анализе клинического материала мы обратили внимание на ряд критериев, доступных для широкого использования (наличие интоксикации и исходные особенности жидкостных структур). При сравнении подгрупп А и Б было отмечено, что регресс ОСЖ чаще отмечен у пациентов молодого и среднего возраста. В подгруппе А больных старше 65 лет было всего 4 человека (12,9%), тогда как в подгруппе Б их было значительно больше – 16 (45,7%) (р=0,009). Мы предположили, что у пациентов пожилого и старческого возраста не следует рассчитывать на спонтанное рассасывание жидкостной структуры, сформированной на фоне ПН. Помимо этого, благоприятное течение ОСЖ на фоне клинической стабилизации чаще наблюдалось при небольшом объеме очага (не более 100 мл). В подгруппе А больных с объемом ОСЖ менее 100 мл было абсолютное большинство (29 (93,5%)), а в подгруппе Б – лишь 4 из 35 (11,4%) (p<0,001).
Широкое использование УЗИ и МСКТ накануне выписки больных из стационара позволило детально оценить структуру очага. Спонтанное исчезновение ОСЖ при динамическом наблюдении отмечено чаще при однородном содержимом. В подгруппе А отсутствие секвестров отмечено чаще (в 30 из 31 (96,8%)), чем в подгруппе Б (в 15 из 35 (42,5%) (p<0,001). Таким образом, в тех ситуациях, когда клинических проявлений ОСЖ нет, вероятность регресса очага выше при отсутствии секвестров в полости. Помимо того, при лабораторном исследовании содержимого ОСЖ в подгруппе А во всех случаях активность α-амилазы пунктата не превышала 100 ед/л, тогда как в подгруппе Б это доказано лишь в 19 случаях из 35 (54,3%) (p<0,001).
У больных с неизменным состоянием жидкостной структуры почти в половине наблюдений (45,7%) активность фермента составила от 100 до 500 ед/л. И, наконец, оценивая результаты бактериологических исследований пунктата, не было выявлено статистически достоверных различий по частоте выявления микрофлоры в подгруппах А и Б. Бактериальная обсемененность очагов встретилась, соответственно, лишь в 1 случае (3,2%) и – в 3 (8,6%) (p=0,695).
Таким образом, при благоприятном течении ОСЖ, сформированном на фоне ПН, на его спонтанное рассасывание можно рассчитывать у лиц молодого и среднего возраста, при очаге не более 100 мл, при отсутствии секвестров и активности α-амилазы в полости не более 100 ед/л. В группе больных, выписанных из стационара с ОСЖ, благоприятное течение (без клинической манифестации, в том числе инфицирования) выявлено в 62,9% случаев (у 66 из 105), что
позволяет использовать в повседневной работе выжидательную тактику при успешном лечении ПН и уточненной диагностике характера содержимого очага.
Сравнительный анализ полученных результатов среди больных с регрессирующими ОСЖ (подгруппа А) и с подтвержденным сохранившимся очагом (подгруппы Б и В) прежде всего показал, что пожилой и старческий возраст следует считать критерием повышенного риска по неблагоприятному течению ПН (таблица).
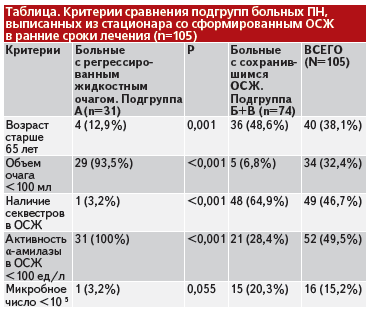
Лиц старше 65 лет среди больных с неблагоприятным течением ОСЖ было значительно больше, что подтверждает сделанный ранее вывод о том, что у больных пожилого и старческого возраста отсутствие динамики ОСЖ и осложненное течение встречались чаще, чем спонтанное рассасывание очага. Причем лиц старше 65 лет с осложненным течением ОСЖ в подгруппе В значительно больше, чем в подгруппе А с доказанным исчезновением жидкостного очага (соответственно, 20 из 39 и 4 из 31 (p=0,002)). Помимо этого, в подгруппах Б и В чаще объем жидкостного очага превышал 100 мл и содержал секвестры (таблица). Эти критерии, наряду с исходно высокой активностью α-амилазы в пунктате, препятствует регрессированию ОСЖ. Высокую активность фермента в жидкостной структуре, по-видимому, можно расценивать как один из фактов, подтверждающих сообщение очага с протоковой системой ПЖ, что мешает исчезновению полости.
В подгруппе А показатель активности фермента выше 500 ед/л не встретился ни в одном наблюдении, тогда как у пациентов остальных подгрупп это выявлено в 21 наблюдении из 74 (28,4%) (p=0,002). Из полученных данных следует, что подтверждение повышенной активности α-амилазы в ОСЖ не следует игнорировать, отказываясь от проведения лечебных мероприятий. При этом, чем выше уровень данного теста, тем больше вероятность неблагоприятного течения ПН
в последующем после выписки больного из стационара.
Из 105 случаев I группы результаты микробиологических исследований детрита, полученного с помощью ТП, подтверждали признаки обсемененности в 15,2% случаев (таблица). Среди микроорганизмов чаще выявлена Escherichia coli, Pseudomonas aeruginosa, Klebsiella и Staphylococcus, а также ассоциации бактерий. При первичной обсемененности в подгруппе В чаще подтверждалось инфицирование ОСЖ (12 из 39 (30,8%)), чем в подгруппе Б (3 из 35 (8,6%) (p=0,037), что явилось показанием к санационным вмешательствам.
Таким образом, при стабилизации состояния больных ПН на фоне лечения и при обнаружении жидкостных структур в СС и ЗК, необходим дифференцированный подход к ведению пациентов. При этом следует принимать во внимание возраст больных, объем ОСЖ, характер его содержимого (наличие секвестров), а также обнаружение в детрите высокой активности α-амилазы и микрофлоры, что является прогностическим критерием инфицирования. Отказ от осуществления лечебных хирургических мероприятий оправдан лишь у лиц молодого и среднего возраста при объеме очага менее 100 мл, не содержащего секвестры и при активности α-амилазы менее 100 ед/л.
При выявлении микрофлоры в жидкостной структуре следует продолжить хирургическое лечение, выбирая в каждом конкретном случае наиболее приемлемый его вариант. Дифференцированный подход к ведению больных с ОСЖ на фоне ПН возможен лишь в стационаре, оснащенном специализированной ультразвуковой хирургической службой и клинической лабораторией.
На основании ретроспективного исследования особое внимание было обращено на частоту инфицирования при санации ОСЖ. Соблюдение принципов асептики в процессе лечения позволила нам исключить возможность инфицирования очагов при чрескожных малоинвазивных вмешательствах. Прежде всего, мы проанализировали результаты лечения 124 больных (II группа), которым проводили пункционные малоинвазивные вмешательства под визуальным ультразвуковым контролем. В 32 случаях (25,8%) использованы ТП, в 92 (74,2%) – ПД. В 24 наблюдениях (19,4%) осуществлялись этапы бужирования дренажных каналов с последующей эндоскопической секвестрэктомией.
18 пациентов (14,5%) были вынужденно оперированы. Больных старше 65 лет, то есть пожилых и стариков, было всего 12 человек (9,7%). В большинстве случаев (92 (74,2%)) полости объемом более 100 мл содержали секвестры (в 89 случаях (71,8%)), при уровне активности α-амилазы в детрите более 100 ед/л в 83,1% (103). Микробное число пунктата из очага во 17 случаях (13,7%) не превышало 105. Исходная тяжесть больных к моменту проведения лечебных мероприятий составила 5–7 баллов в 55 случаях (44,4%), в 69 (55,6%) – 7–9 баллов.
При показателе SAPS 7–9 баллов чаще встречались секвестры в полости ОСЖ, чем у пациентов с меньшим уровнем интоксикации (соответственно, в 61 из 69 наблюдений (88,4%) и в 25 из 55 (45,5%)) (p<0,001).
С помощью малоинвазивных вмешательств очаг удалось ликвидировать в 2/3 наблюдений (в 94 из 124 (75,8%)). При этом у больных старше 65 лет санация оказалась неэффективной в 11 случаях из 12, что достоверно чаще, чем у лиц более молодого возраста (у 21 из 112 (18,8%)) (p<0,001). Таким образом, у больных пожилого и старческого возраста с ОСЖ на фоне ПН с трудом можно рассчитывать на окончательную санацию очага «закрытым» способом, что важно учитывать как один факторов прогнозирования эффективности.
В процессе лечебных малоинвазивных вмешательств по поводу ОСЖ мы обратили внимание на изменение характера содержимого жидкостного очага. В 16 случаях (12,9%) детрит в процессе лечения приобретал гноевидный характер, становился густым, вне зависимости от объема ОСЖ. Это наблюдалось чаще у пациентов старше 65 лет (в 8 случаях из 12), чем у больных моложе 65 лет (у 8 из 112) (p<0,001).
Первичная микробная обсемененность ОСЖ также чаще доказана у пожилых и стариков (в 8 из 12), чем у более молодых (в 9 из 112 (8%)) (p<0,001). При этом корреляционной связи между возрастом и изменением характера содержимого очага при доказанной микрофлоре в ОСЖ не обнаружено (r=0,206; p=0,436).
Отдельно мы попытались проследить изменения характера детрита у больных с секвестрами в ОСЖ и без них. Не выявлено достоверных различий частоты данного факта у больных различных возрастных групп. Если у больных старше 65 лет секвестры в очаге выявлены в 7 случаях из 12, то у пациентов моложе 65 лет – в 82 из 112 (73,2%) (p=0,763). Секвестры диагностированы в очагах различного объема. Однако различий в частоте выявления плотных включений в полости ОСЖ менее 100 мл и ≥100 мл не выявлено (соответственно, в 8 случаях из 32 (25%), при объеме более 100 мл – в 42 из 92 (45,7%) (p=0,065).
Статистически не отличалась частота микробной обсемененности у пациентов с ОСЖ различного объема. В очагах более 100 мл бактерии идентифицированы в 12 наблюдениях из 92 (13%), а при меньшем объеме – в 5 из 32 (15,6%) (p=0,946). Секвестрация ЗК существенно влияла на частоту подтверждения микрофлоры в ОСЖ.
При идентификации секвестров положительный результат бактериологических исследований отмечен у 12 больных из 50 (24%), а при отсутствии – лишь у 5 из 74 (6,8%) (p=0,013). Между частотой выявления секвестров и первичным обнаружением микрофлоры в очаге отмечена прямая корреляционная связь (r=0,337; p<0,001). Таким образом, необходимо более настороженно относиться к возможности развития инфицированного ПН, когда в ранние сроки заболевания в ОСЖ выявляются секвестры вне зависимости от объема. При этом корреляции между объемом жидкостной структуры и встречаемости микрофлоры нет (<100 мл с секвестрами – в 3 наблюдениях из 8, а при объеме ≥100 мл – в 9 из 42) (p=0,600).
Помимо 17 наблюдений, когда гнойные осложнения диагностированы в процессе малоинвазивных манипуляций, в 16 случаев из 107 (15%) верифицировано вторичное инфицирование очага с микробным числом ≥106, причем чаще при наличии секвестров (в 12 из 38 (31,6%)), чем без них (в 4 из 69 (5,8%)) (p<0,001), и при объеме очага менее 100 мл (у 5 из 5), чем при 100 мл и более (7 из 33) (p=0,003). Между частотой секвестрации и вторичным инфицированием очага прослеживается прямая корреляционная связь (r=0,289; p=0,003), независимо от объема полости. При планировании проведения малоинвазивных вмешательств следует учитывать вероятность развития инфицированного процесса.
Микрофлора в ОСЖ во II-й группе пациентов, подвергнутых малоинвазивной санации, диагностирована в 33 случаях из 124 (26,6%). Причем как первичное инфицирование, так и вторичное чаще наблюдалось при наличии секвестров в ОСЖ (p=0,005) и именно при объеме очага менее 100 мл (p<0,001).
При сопоставлении показателя активности α-амилазы в ОСЖ и результатов микробиологических исследований нет достоверных различий по выявлению микрофлоры при различном уровне активности фермента в очаге (как менее, так и более 500 ед/л). Соответственно, бактерии обнаружены в 12 из 60 наблюдений (20%) и в 5 из 64 (7,8%) (p=0,087). То есть уровень активности фермента в ОСЖ нельзя считать прогностически значимым критерием инфицирования очага.
Санационные мероприятия с использованием ТП, при отсутствии прогрессирования процесса в ПЖ и ЗК, на фоне стабилизации состояния больного в лечебных целях осуществляли от 3 до 7 раз у каждого из 32 пациентов с ОСЖ. При этом пациентов моложе 65 лет было большинство (30 из 32 (93,8%)). Объем очага в 28 случаях менее 100 мл (87,5%). Лишь в 4 наблюдениях из 32 (12,5%) ТП с лечебной целью применяли при очаге более 100 мл. При оценке пунктата отмечено, что в 20 наблюдениях из 32 (62,5%) очаг содержал секвестры. При этом почти в 2/3 случаях (в 21 (65,6%)) активность α-амилазы в детрите составила более 100 ед/л. Лишь у 5 пациентов (15,6%) при первично проведенных бактериологических исследованиях идентифицирована микрофлора. Тяжесть состояния больных к моменту санации ОСЖ по шкале SAPS в 17 случаях из 32 соответствовала 5–7 балов (53,1%), в 15 (46,9%) – 7–9 баллов. ТП позволили ликвидировать жидкостные очаги в 21 наблюдении из 32 (65,6%).
Оценивая эффективность тонкоигольных лечебных мероприятий, мы пришли к выводу, что при объеме более 100 мл использование ТП не целесообразно. Несмотря на соблюдение принципов асептики, у каждого пятого пациента отмечается инфицирование содержимого очага.
При идентификации микрофлоры в ОСЖ после первичной диагностической пункции, ни в одном случае не получили желаемого санационного эффекта. То есть, выявление обсемененности жидкостного очага можно считать неблагоприятным фактором развития инфицированного ПН. Помимо этого, одной из причин неудовлетворительного результата является наличие плотных включений в очаге.
При этом не следует проводить даже попытки лечебных ТП. Это подтверждается еще и тем, что почти у каждого пятого больного меняется характер детрита в процессе проведения многократных ТП, причем чаще у лиц старше 65 лет (p=0,042). Выявление первичного инфицирования очага и наличие секвестров должно служить показанием для применения дренирующих вмешательств.
Пункционное дренирование (ПД) при диагностированных жидкостных структурах проводилось в 92 случаях. Возраст больных старше 65 лет составил почти у каждого десятого больного (у 10 из 92 (10,9%)).
Что касается характеристики очага, то обращает на себя внимание, что в 88 случаях (95,7%) объем его составил более 100 мл. В 69 наблюдениях (75%) очаг содержал секвестры. У 82 пациентов (89,1%) активность α-амилазы содержимого полости составила более 100 ед/л, а у 12 (13%) при бактериологическом исследовании выявлена микрофлора.
Результаты лечения ОСЖ позволили убедиться, что ПД позволило ликвидировать жидкостную структуру в СС и ЗК в 73 случаях из 92 (79,3%). Эффективность санационных мероприятий оказалась значительно выше после ПД, чем после ТП при объеме ОСЖ более 100 мл (соответственно, в 70 из 88 (79,5%) и ни в одном наблюдении из 4 (p=0,002)). При объеме ОСЖ до 100 мл ликвидировать ОСЖ с помощью ТП удалось в 21 из 28 случаях, а при объеме более 100 мл – в 0 из 4 (p=0,017).
При использовании ПД также обращали внимание на изменение содержимого очага. После установления дренажа в полость ОСЖ объемом до 100 мл детрит становился более густым, гноевидным в 1 случае из 4 вне зависимости от объема очага. Результаты первично проведенных бактериологических исследований содержимого после дренирования показали, что микрофлора идентифицирована в 12 случаях из 92 (13%) (при ОСЖ до 100 мл – в 2 случаях из 4, при ОСЖ более 100 мл – в 10 из 88 (p=0,138)). При этом были выявлены статистически достоверные различия по динамике микробного числа при использовании различных вариантов чрескожной санации (ТП и ПД) очагов различного объема.
При первично доказанной обсемененности ОСЖ достоверных статистических различий эффективности малоинвазивных вмешательств не отмечено (p=0,593). Таким образом, если исходно в содержимом ОСЖ выявлены бактерии, рассчитывать на эффективность лечебных мероприятий, как с использованием ТП, так и ПД не следует, особенно среди больных пожилого и старческого возраста. Неэффективность ПД сформированной жидкостной структуры чаще отмечена у лиц старше 65 лет (в 9 из 10), чем у лиц более молодого возраста – (у 10 из 82 (12,2%)) (p<0,001).
Показанием к открытой (традиционной) санации ОСЖ в ранние сроки ПН в 18 наблюдениях явилось наличие секвестров в очаге при доказанной обсемененности его при микробном числе ≤105.
Сравнение результатов лечения у оперированных пациентов и больных после эндоскопической чресфистульной санации после чрескожного дренирования жидкостной структуры (68 человек) показало, что инфицирование очага при микробном числе ≥10 6 на фоне комплексного лечения во втором случае наблюдалось значительно реже. Если при открытой санации подобное отмечено во всех случаях, то при малоинвазивных вмешательствах – лишь у 11 больных (p<0,001), что подтверждает преимущество подобного подхода к лечению. Лишь одного больного пришлось вынужденно оперировать (1,5%). Помимо этого, у оперированных больных в 2 наблюдениях диагностированы в послеоперационном периоде интраабдоминальные гнойники, а еще у одного – кишечная непроходимость, тогда как при малоинвазивной санации подобного не отмечено ни в одном случае.
Таким образом, ОСЖ при ПН следует расценивать в качестве потенциального инфицированного жидкостного очага. Для подтверждения этого факта в повседневной работе необходимо проведение комплексного обследования, в том числе оценки характера содержимого жидкостной структуры на ранних сроках заболевания с целью своевременной идентификации инфицированного ПН.






Комментировать