Улучшение качества дифференциальной диагностики заболеваний грудной железы. Результаты проведенных исследований.
Головко Т.С., Крахмалева Л.П., Скляр С.Ю., Кротевич М.С., Процык Е.Е.,Национальный институт рака, Киев
Усовершенствование методов диагностики рака грудной железы — актуальнейший вопрос клинической онкологии. Статья посвящена улучшению качества дифференциальной диагностики заболеваний грудной железы.
Ретроспективно проанализирован архив обследований пациенток, обратившихся в Национальный институт рака с подозрением на рак грудной железы за период 2000-2010 гг., которым выполняли стандартные исследования. Выделена группа пациенток с редкими заболеваниями грудных желез, проанализированы особенности их лучевой диагностики.
Специалист, проводящий первое обследование пациентки, с учетом всех применяемых диагностических методов должен рассматривать каждое узловое образование как явление, требующее дифференциальной диагностики для исключения злокачественного процесса.
Введение
Интерес к вопросам маммологии в Украине неуклонно растет. Причин тому много. Главная — постоянная тенденция к увеличению заболеваемости и смертности женского населения от рака грудной железы (РГЖ). В структуре онкологической заболеваемости в Украине РГЖ занимает первое место. На учете в онкологических учреждениях в начале 2009 г. находилось 125 тыс. женщин с РГЖ. Ежегодно в Украине регистрируют более 16 тыс. новых случаев РГЖ, среди них 24,5% — у женщин репродуктивного и работоспособного возраста. Ежегодно от этого заболевания умирают более 7,8 тыс. женщин (из них более 20% — репродуктивного возраста) [7]. Уровень заболеваемости РГЖ за последние 20 лет повысился в 2,5 раза, ежегодный прирост при этом составляет >3% [11]. Известно, что результаты лечения новообразований любой локализации можно улучшить путем разработки, усовершенствования и широкого внедрения методов ранней диагностики и на сегодняшний день это актуальнейший вопрос и клинической онкологии, и лучевой диагностики.
Следует отметить появившуюся в последнее время тенденцию к индивидуализации как лечения, так и диагностики патологических изменений грудных желез. Этот процесс предполагает не только большую сумму знаний по патогенезу опухолевого роста и злокачественной трансформации ткани грудной железы, но и учитывает состояние данного организма. Все это позволяет построить цепочку индивидуального диагностического, профилактического и лечебного подхода [11].
В настоящее время проблема предупреждения и профилактики РГЖ все еще не решена. Известно, что РГЖ, как правило, связан с большим количеством клинических симптомов и не имеет четко определяемой начальной стадии. Поэтому вполне обосновано требование онкологической настороженности и повышения знаний врачей в данной области. Формированию этих знаний и их популяризации для улучшения качества дифференциальной диагностики заболеваний грудной железы посвящена эта статья.
Объект и методы исследования
Мы ретроспективно проанализировали архив обследований пациентов в возрасте от 10 до 85 лет, обратившихся в Национальный институт рака с подозрением на объемные образования грудной железы за период с 2000 по 2010 год. Женщинам в возрасте <40 лет в первую очередь проводилось ультразвуковое исследование (УЗИ) линейным датчиком с частотой 10-5 МГ и 14-6 МГ, которое в случаях необходимости дополнялось рентгенологическим — маммография в двух стандартных проекциях. Женщинам в возрасте > 40 лет проводили как рентгенологическое, так и ультразвуковое исследование.
При неясных ситуациях выполняли дополнительные маммографические (ММГ) укладки и прицельные снимки с увеличением. УЗИ в Врежиме дополнялось цветным (ЦДК) и энергетическим (ЭДК) допплеровским картированием. В этих же случаях нами был применен новый метод «визуальной пальпации» — эластография.
Соноэластографический модуль позволяет проводить оценку тканевой эластичности в режиме реального времени при помощи мягкого давления, осуществляемого стандартным ультразвуковым датчиком.
Всем больным с подозрением на злокачественные новообразования проводилась пункционная биопсия. Пациенты, у которых при цитологическом исследовании была выявлена высокая степень пролиферации ткани грудной железы были прооперированы, а их диагноз верифицирован гистологически. При отсутствии признаков пролиферации, определяемых цитологическим методом или трепан-биопсией, больные наблюдались в динамике.
Из всего количества обследованных была выделена группа пациенток с редкими (<1%) заболеваниями грудных желез, где были проанализированы особенности лучевой диагностики.
Результаты
Среди множества заболеваний грудной железы следует различать локальные, местные (маститы), доброкачественные опухоли, фиброаденоматозные локализованные узлы, кисты, галактоцеле, травматические очаги, липогранулемы и диффузные изменения (диффузные формы фиброаденоматоза), трудно диагностируемые карциноматозные маститы, инфильтративные формы РГЖ и другие.
Одним из редко выявляемых заболеваний грудной железы является плазмоцитарный (перидукальный) мастит. Морфологически понятие плазмоцитарный мастит связывается с эктазией крупных протоков грудной железы при наличии перидукального мастита.
Основой заболевания являются закупорка и расширение протоковой системы железы, сопровождаемые скоплением в них содержимого и выходом его в перидукальную ткань с вторичной воспалительной реакцией и последующим кистообразованием.
Клиническое течение эктазии крупных протоков вариабельно: болезнь может внезапно возникнуть и в течение нескольких дней исчезнуть. Но обычно она длится несколько лет. Процесс, как правило, односторонний. Поскольку страдают крупные протоки, узел располагается обычно вблизи соска или ареолы. Уплотненный участок сначала небольшой, но имеет тенденцию к увеличению. Иногда в процесс вовлекается вся грудная железа.
По мнению многих авторов плазмоцитарный мастит является потенциальным источником частых диагностических ошибок. Впечатления от пальпации грудной железы, как правило, заставляют предполагать наличие злокачественного образования, поэтому возникает необходимость дифференциальной диагностики этой патологии. На ранних стадиях развития заболевания в области ареолы определяются отдельные уплотненные тяжи (образное определение — «клубок червей»). При возникновении воспаления образуется плотный узел, который может быстро увеличиваться в размерах, при этом часто втягивается или деформируется сосок. При надавливании на область ареолы из соска могут появляться выделения различной плотности и цвета. Не более чем в 10% случаев определяются увеличенные регионарные лимфатические узлы (ЛУ). [12]
При маммографии определяют образование неравномерной плотности с кистовидно расширенными полостями, нередко эти полости имеют вид конусов, вершиной направленных к соску. Могут быть видны кальцификаты неправильной формы [9]. Наиболее часто высказывается мнение, что плазмоцитарный мастит не имеет специфических лучевых признаков ни при маммографии, ни при УЗИ, а клинически исключить РГЖ не представляется возможным [14].
Цитологическое исследование выделений из соска при их наличии показывает белковую бесструктурную массу, иногда с каплями жира и тельцами типа молозивных. Содержание клеточных элементов зависит от степени выраженности сопутствующих воспалительных проявлений. Обычно преобладают лимфоциты, плазмоциты и макрофаги. При гнойном характере воспаления увеличивается количество сегментоядерных лейкоцитов, могут выявляться фибробласты и в небольшом количестве эпителиальные клетки. В сложных случаях только срочное гистологическое исследование может помочь установить правильный диагноз.
Основой диагностики плазмоцитарного мастита является морфологическое исследование. Макроскопически пораженная зона представляет собой участок серовато-белого цвета без четких границ с единичными или множественными кистами, заполненными мутной беловатой или коричневатой жидкостью. Гистологическая картина представлена расширенными протоками, заключенными в грубоволокнистые соединительнотканные комплексы. Признаков интраканикулярной пролиферации не отмечено, стенки многих расширенных протоков молочных ходов утолщены и склерозированы. В просветах эктазированных протоков аморфные массы, ШИКположительный секрет, иногда макрофаги и слущенный эпителий.
Собственный опыт авторов связан со следующими наблюдениями.
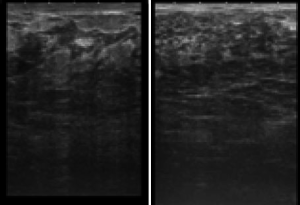
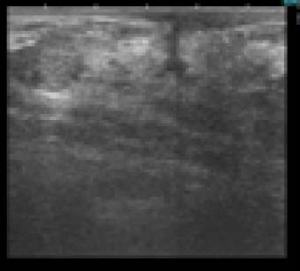
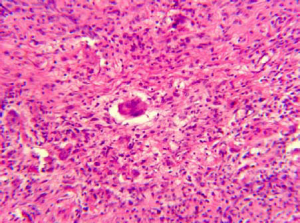
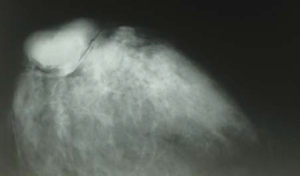
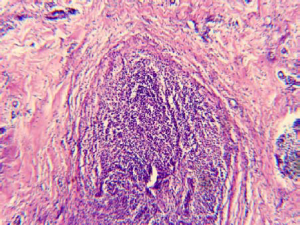
Пациентка Д., 36 лет, обратилась в поликлинику Национального института рака с жалобами на уплотнение в правой грудной железе и периодически (на протяжении двух лет) появление в ней болезненности. Клинически в верхнем наружном квадрате было выявлено уплотнение без четких контуров и границ, спаянное с окружающими тканями; выделения из соска отсутствовали. Эхографически (рис. 1) определяемое уплотнение не отличалось от окружающих тканей, расширения галактофор не выявлялись, изменений кровотока вокруг него не регистрировалось, что несколько не соответствовало данным литературы [10]. Регионарные лимфатические узлы не визуализировались. Маммографическая картина была сходна с маститом и также специфичностью не отличалась. Цитологическое исследование также не Рис. 1 внесло ясности в диагностику. Была проведена секторальная резекция грудной железы со срочным гистологическим исследованием, в результате которого и был установлен диагноз плазмоцитарный мастит (рис. 2).
Рис. 1. Эхограмма пациентки Д., 36 лет, с плазмоцитарным маститом
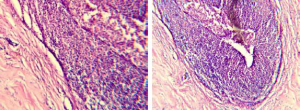
Рис. 2. Микрофотографии гистопрепарата пациентки Д., 36 лет, c плазмоцитарным маститом
Гематоксилин-эозин х100
Гематоксилин-эозин х200
В 5 случаях нами были зарегистрированы паразитарные кисты грудных желез. В литературе сообщения о выявлении этого заболевания в наших широтах уже описывались в 2010 г. [2], однако рентгенологические признаки, сопровождающие эту патологию и помогающие установить правильный диагноз, указаны не были.
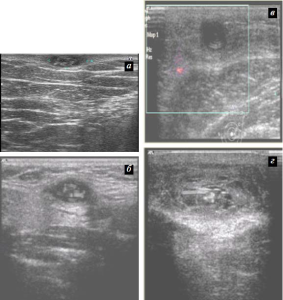
По нашим наблюдениям, все пациентки предъявляли жалобы на появление небольших (от 1 до 2 см) опухолей в грудных железах, доставляющих постоянный дискомфорт. Клинически объективно в одной из грудных желез у пациенток пальпировались плотные опухоли (в 4 случаях не спаянные с окружающими тканями, в одном — опухоль оказалась спаянной с кожей), без четких контуров, иногда с бугристыми контурами, безболезненными при пальпации. Лимфатические узлы во всех случаях оставались интактными. Диагноз паразитарного поражения клинически заподозрить не представлялось возможным. При маммографии в случаях паразитарных кист были зафиксированы уплотнения без четких контуров от 1 до 1,5 см в диаметре с наличием мелких петрификатов. При УЗИ визуализировались анэхогенные, округлые с четкими контурами и толстой капсулой образования, внутри которых определялись характерные, двухконтурные гипоэхогенные включения (рис. 3). Особенностью последних было также хорошо заметное в реальном масштабе и времени толчкообразное, не связанное с пульсовой волной, но усиливающееся при баллотации и компрессии датчиком движение.
Рис. 3. Эхограммы пациенток В., 36 лет (а), Д., 40 лет (б), У., 47 лет (в), О., 55 лет (г), с паразитарными кистами
При цитологическом исследовании опухолевых образований во всех случаях в препаратах выявлялись лейкоциты, бесструктурные массы и многоядерные клетки «инородных тел». В одном случае при повторном осмотре через неделю после обследования в проекции ранее пальпируемой опухоли в правой грудной железе образовался свищ, а пациентка описала самопроизвольно вскрывшуюся сутками раннее, расположенную поверхностно полость, из которой была извлечена белая нить длиной до 5,0 см. При проведении УЗИ на эхограмме (рис. 4) лоцировался расположенный подкожно гипоэхогенный тонкий свищевой ход, выходящий на поверхность кожи, подвижная гиперэхогенная, выявленная раннее структура отсутствовала.
Двум пациенткам с предполагаемым диагнозом паразитарных кист были выполнены оперативные вмешательства — секторальные резекции грудной железы. Интраоперационно при срочном гистологическом исследовании выявлены воспалительные инфильтраты, внутри которых определялись в одном случае подвижная, а во втором неподвижная белая нитевидная структура длиной до 5,0 см. При окончательном гистологическом исследовании в ткани грудной железы определялись воспалительные инфильтраты с очагами кровоизлияний и инородными телами по типу гельминтов.
Рис. 4. Эхограмма пациентки А., 33 года, со свищевым ходом (паразитарная киста, стрелкой указан свищевой ход)
Мы считаем, что при подозрении на наличие паразитарного поражения методом выбора при лучевом исследовании грудных желез должно быть УЗИ, которое может быть дополнено цветным и энергетическим допплеровским картированием, а также методом «визуальной пальпации» — эластографией. Компрессия при рентгенологическом исследовании может способствовать разрыву капсулы, ограничивающей паразита, и выходом его в окружающие ткани.
Туберкулез с образованием патологического очага в тканях грудной железы зарегистрирован нами в 3 случаях (согласно данным литературы поражение грудной железы при данном заболевании отмечается в 0,1% случаев) [11]. Клинически при специфическом туберкулезном поражении диагноз заболевания поставить трудно. В грудной железе определяется плотная опухоль с нечеткими, бугристыми контурами, иногда присутствуют признаки воспалительной инфильтрации окружающих тканей и кожи. Нередко отмечается увеличение подмышечных лимфатических узлов, которые остаются эластичными, подвижными и безболезненными при пальпации.
На рентгенограммах пораженной грудной железы выявляются нетипичные изменения, а именно: очаговые обызвествления, участки затемнения негомогенного характера, свойственные воспалительному процессу.
Собственный опыт авторов связан со следующим наблюдением.
Пациентка Н., 43 года, обратилась в поликлинику Национального института рака с жалобами на умеренно болезненное уплотнение в правой грудной железе, которое появилось 6 мес тому. Общий статус здоровья характеризовался слабостью и частыми подъемами температуры до субфебрильных значений. При клиническом осмотре врачом-маммологом было выявлено ассиметричное неоднородное тяжистое уплотнение в центральном отделе правой грудной железы, умеренно болезненное при пальпации. В правой подмышечной зоне определялась группа гиперплазированных безболезненных лимфатических узлов.
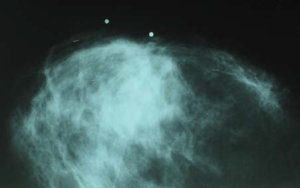
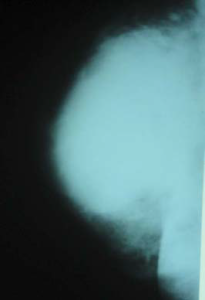
Характерная рентгенологическая картина грудной железы при туберкулезном поражении представлена на рис. 5.
Рис. 5. Рентгенограмма пациентки Н., 43 года, с туберкулезом правой грудной железы (прямая проекция)
При рентгенологическом исследовании отмечено, что правая грудная железа несколько деформирована за счет выраженного утолщения кожи в области ареолы и уплощения соска. Прозрачность правой грудной железы понижена за счет затемнения без четких контуров, локализующегося в центральных и внутренних квадрантах, имеющего неоднородную структуру, переходящую в окружающую ткань. Отмечается симптом умеренно выраженной гиперваскуляризации. При проведении УЗИ на эхограммах отмечалось нарушение обычной структуры и дифференцировки тканей грудной железы, которое не имело четких контуров и границ. В режиме цветного картирования регистрировалось повышение васкуляризации [8]. Следует подчеркнуть, что при подозрении на туберкулезное поражение решающее значение в диагностике патологического процесса имеет тщательный сбор анамнеза, а также цитологическое исследование очага поражения (исследование и посев материнского пунктата или биоптата), при котором выявляются микобактерии туберкулеза, клетки Пирогова—Ланганза, ткани туберкулезных гранулем [4]. Туберкулиновая проба положительная или резко положительная.
Несмотря на ряд особенностей формирования лучевого изображения туберкулеза с локальным поражением грудных желез, решающее значение в диагностике имеет цитологическая диагностика или биопсия и выявление в материале пунктата или биоптата специфических инфекционных изменений.
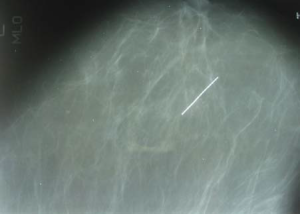
Инородные тела в грудной железе выявлены нами в 4 случаях: в одном — металлическая игла в правой грудной железе швеи (рис. 6), в двух — иголки кактусов и еще в одном — шовный материал, оставшийся после проведенной ранее операции. В случаях поражения ткани грудной железы инородными телами диагноз чаРис. 6 сто не вызывает сомнений. Клинически часто определяется очаговое уплотнение и инфильтрация окружающей ткани. Анамнестические данные и данные маммографии, УЗИ и гистологического исследования однозначно подтверждают предполагаемый диагноз (рис. 7).
Рис. 6. Рентгенограмма пациентки Р., 46 лет, с металлической иглой в левой грудной железе (прямая проекция)
Рис. 7. Микрофотография гистопрепарата пациентки Р., 46 лет, с инородным телом в грудной железе
Гематоксилин-эозин х200
Как клинический пример можно представить пациентку Р., 46 лет, которая обратилась в поликлинику Национального института рака с жалобами на болезненный участок и покраснение в области наружных квадрантов левой грудной железы. При осмотре врачом-маммологом был выявлен участок покраснения кожи с локальным повышением температуры на границе наружных квадрантов левой грудной железы. С целью дифференциальной диагностики маститоподобного рака и рожистого воспаления пациентка была направлена на маммографическое исследование. На маммограмме в левой грудной железе на границе наружных квадрантов определен инородный предмет удлиненной формы линейного характера, 3 см в длину. Во время оперативного вмешательства из тканей грудной железы была извлечена металлическая игла.
Таким образом, при диагностическом обследовании пациенток с подозрением на наличие инородных тел в грудной железе эффективными методами исследования являются и УЗИ, и маммография. Выбор метода исследования зависит от возраста пациентки и данных анамнеза.
Сифилис грудной железы выявляется довольно редко, обычно пациентки обращаются при возникновении в органе первичного шанкра или вторичной гуммы. Рентгенологически дифференциальную диагностику на стадии гуммы провести сложно. Наличие ассиметрии грудных желез, деформации одной из них, иногда гиперемии и отека кожи — клинические признаки патологического процесса. На поздних стадиях характерным является изъязвление кожи, может отмечаться втяжение соска. Постановке диагноза помогают анамнестические данные и проведение специфических серологических проб [6]. Маммографически в грудной железе определяются образования с изъязвлением на коже, плотной структуры, с четко отграниченной инфильтрацией подлежащих тканей (рис. 8).
Рис. 8. Рентгенограмма пациентки П., 68 лет, с сифилитической гуммой в правой грудной железе (прямая проекция)
Клиническим примером может быть пациентка П., 68 лет, которая обратилась с жалобами на увеличение и покраснение соска, наличие сукровичных выделений из трещин. При клиническом осмотре врач-маммолог отметил увеличение соска в размерах, кожа в области ареолы яркорозового цвета, с наличием мокнущих изъязвлений. При пальпации под соском определялось опухолевое образование, плотное, спаянное с окружающими тканями и кожей. Для подтверждения диагноза рака Педжета пациентке была назначена маммография.
На рентгенограмме (рис. 8) представлена опухоль в правой грудной железе, расположенная под соском, распространяющаяся на область границы внутренних квадрантов. Определяется отграниченное, однородное образование с ровными четкими контурами до 3 см в диаметре. В структуре грудной железы преобладает железистый компонент сливного характера. Диагноз подтвержден при исследовании биоптата, пациентка была направлена в специализированное учреждение, где получала специфическую терапию.
Таким образом, при подозрении на сифилитическое поражение ткани грудной железы обязательными являются анамнестические данные, маммографическое исследование, тщательное обследование и биохимические серологические пробы.
Абсцесс грудной железы мы выявили у 10 пациенток. Это воспалительная псевдоопухоль, развивающаяся в результате неадекватного лечения острого воспалительного заболевания грудной железы. Клинически патологический процесс проявляется размягчением и флюктуацией в месте сформировавшегося абсцесса [5, 3]. Рентгенологически выявляется затемнение высокой интенсивности с довольно четкими, отграниченными контурами, преимущественно округлой формы, внутри которого при УЗИ определяется неоднородное густое содержимое (рис. 9), выполняющее полость с неравномерно утолщенными на всем протяжении стенками с выраженными сосудистыми сигналами в окружающей ткани грудной железы.
Рис. 9. Рентгенограмма пациентки Т., 42 года, с абсцессом правой грудной железы (косая проекция)
Клинический пример — пациентка Т., 42 года, обратилась с жалобами на ухудшение общего состояния здоровья с повышением температуры до 39 0С, резкую боль и увеличение в объеме правой грудной железы. При клиническом осмотре врач-маммолог выявил отек кожи. В центральном отделе, практически занимая всю площадь органа, пальпировалось плотное болезненное образование с нечеткими неровными контурами. Был отмечен симптом флюктуации. Пациентке было назначено маммографическое исследование.
Правая грудная железа диффузно однородно затемнена за счет абсцесса, занимающего 2/3 объема грудной железы, оставляя участки просветления, расположенные по периферии.
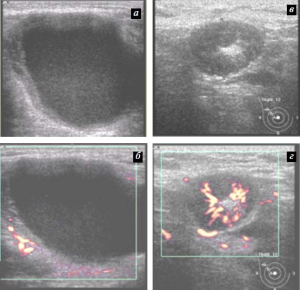
Комплексное маммографическое и УЗИ (с ЦДК и ЭДК) может быть достоверным при выявлении абсцесса грудной железы (рис. 10). В этом же случае информативным методом может быть метод эластографии. Диагноз обязательно должен быть подтвержден данными пункционной биопсии (рис. 11).
Рис. 10. Эхограмма пациентки Т., 42 года, с абсцессом правой грудной железы: видна хорошо ограниченная полость с гомогенным анэхогенным содержимым, в капсуле, с сосудистыми сигналами по периферии (а, б) и иперплазированный, веерообразно васкуляризированный лимфатический узел (в, г).
Рис. 11. Микрофотография гисто-препарата пациентки Т., 42 года, с абсцессом грудной железы
Гематоксилин-эозин х100
Гематоксилин-эозин х200
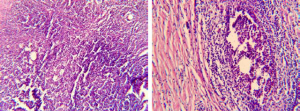
Воспалительный процесс (мастит) грудной железы отмечен нами в 18 случаях. Как правило, это заболевание связано с лактационным периодом у молодых женщин, но может выявляться и в любом возрасте (иногда, как осложнение после перенесенных инфекционных заболеваний). Решающим и наиболее важным отличительным признаком мастита от маститоподобной или отечно-инфильтративной формы РГЖ являОкончательный диагноз чаще всего устанавливается обратное развития клинических проявлений ется при цитологическом исследовании [1, 13], болезни через 2-4 нед после проведения курса иногда при гистологическом (рис. 12). интенсивной противовоспалительной терапии.
Рис. 12. Микрофотография гистопрепарата пациентки Е., 38 лет, с маститом грудной железы
Гематоксилин-эозин х100
Гематоксилин-эозин х200
Клинический пример — пациентка Р., 45 лет, обратилась в поликлинику Национального института рака с жалобами на резкую боль в правой грудной железе, увеличение ее в размерах. Пациентка отметила повышение температуры тела до 38,7 ос. При осмотре врачом-мамологом определялось увеличение грудной железы в объеме, кожные покровы красного цвета. При пальпации — грудная железа горячая и резко болезненная, что затрудняло оценку ее состояния. В правой аксиллярной зоне пальпировалась группа болезненных гиперплазированых лимфатических узлов (рис. 13а).
Рис. 13 а. Рентгенограмма пациентки Т., 45 лет, с воспалительным процессом правой грудной железы. На рентгенограмме отмечается диффузное усиление структурного рисунка, выраженная отечность кожи и подкожно-жирового слоя, усиление васкуляризации всей грудной железы
Рис. 13 б. Рентгенограмма пациентки Т., 45 лет: обратная динамика после проведения курса про-
тивовоспалительной терапии
Спустя 3 нед (рис. 136) пациентка явилась на контрольный осмотр. При клиническом осмотре врач-маммолог отметил значительное улучшение за счет уменьшения отека и нормализации окраски кожи. Болезненность практически не отмечалась. Для исключения скрытого течения заболевания и получения полной картины состояния грудной железы было назначено контрольное маммографическое исследование.
На рентгенограмме отмечалась обратная динамика после проведения курса противовоспалительной терапии: нормализация структурного рисунка, исчезновение отека и подкожно-жирового слоя, нормализация.
Таким образом, ведущими в постановке диагноза диффузного воспалительного процесса грудной железы являются комплексное обследование и динамическое наблюдение за пациенткой.
Выводы
Подытоживая клинические мероприятия и методы лучевой диагностики, необходимые для постановки дифференциального диагноза заболеваний грудной железы, считаем необходимым подчеркнуть следующее:
специалист, проводящий первое обследование пациентки, с учетом всех применяемых диагностических методов должен рассматривать каждое узловое образование или индурацию ткани грудной железы как явление, требующее дифференциальной диагностики для исключения злокачественного процесса;
диагностические мероприятия, проводимые в комплексе (с применением современных методов исследования, с учетом данных васкуляризации патологических процессов в грудной железе) значительно повышают точность дифференциальной диагностики и до минимума сводят процент диагностических ошибок.
Литература
- Ветшев Л.С. (1997) Возможности ультразвукового исследования в дифференциальной диагностике доброкачественных узловых образований и рака молочной железы. Хирургия, 6: 25-27.
- Головацкий А.Ф., Мякиньков В.Б., Нагаев Е.А. и др.( 2010) Случаи из клинической практики. Случай Dirofilaria repens молочной железы. Радіол. вісн., 1(34): 36-37.
- Нейштадт Э.Л. (2003) Патология молочной железы. Фолиант, с. 156-169.
- Семиглазов В.В., Крживицкий П.И. (2001) Лучевая диагностика минимального рака молочной железы. Вопр. онкол., 47(1): 99-102.
- Трофимова Т.П., Шарова Л.Е., Цукович И.Э. и др. (2000) Лучевая диагностика заболеваний молочной железы. Учебное пособие. МАПО, с. 41.
- Труфанов Г.Е. (2009) Руководство по лучевой диагностике заболеваний молочных желез, с 157-192.Федоренко З.П., Гайсенко А.В., Гулак Л.О. та ін. (2009) Рак в Україні. Бюл. Нац. канцерреєстру. Київ, 10: 70 с.
- Фисенко Е.П. (2009) Изменения кровотока как критерий диагностики рака молочной железы. Ангиология и сосудистая хирургия,15(1): 33-38.
- Харченко В.П., Рожкова Н.И.( 2005) Клин. маммол., с. 97-139.
- Харченко В.П., Рожкова Н.И. (2009) Маммология. Национальное руководство. «ГЭОТАР-Медиа», Москва, 126-179.
- Харченко В.П., Рожкова Н.И. (2009) Маммология. Национальное руководство. «ГЭОТАР-Медиа», Москва, 324 с.
- An Jia-ze, Yi Jun, Yang Hua Xibei guofang yixue zazhi (2004) Med. J. Nat. Def. Forces Northwest China. 25(6): 436-437.
- Cohen M.A., Sferlazza S.J. (2000) Role of sonography in evalution of radial scars of the brest, р. 1005-1045.
- Shousha S., Backhouse Ch., Dawson P. et al. (1988) Mammory duct ectasia and pituitary adenomas . Am. J. Surg. Pathol.,12: 130-133.







Комментировать