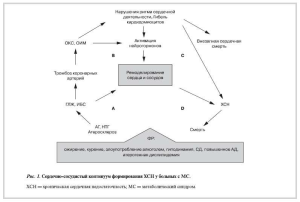
Этапы (стадии) сердечно-сосудистого континуума, разработанные в 2001 г. на совместном заседании Американской коллегиии Американской ассоциации сердца. Результаты проведенных исследований.
Для современного больного характерна множественность сопутствующих заболеваний — полиморбидность (независимое сочетание различных болезней у одного пациента), которые могут оказывать взаимное влияние на течение и клинические проявления патологий (принцип суперпозиции).
В настоящее время лечение пациентов с сердечно-сосудистыми заболеваниями (ССЗ), в том числе больных артериальной гипертонией (АГ), предусматривает воздействие, направленное не на один или несколько, а на все существующие факторы риска (ФР) у конкретного пациента. Появление в распоряжении практикующего врача препарата с плейотропными свойствами (одновременное воздействие на различные ФР) будет способствовать повышению приверженности пациентов к лечению.
Современные рекомендации по диагностике и лечению ССЗ придают большое значение выявлению и коррекции ФР развития патологических состояний сердечно-сосудистой системы, в частности хронической сердечной недостаточности (ХСН). Эти ФР во многом универсальны, т. е. характерны для большинства ССЗ, и хорошо известны. В настоящее время ФР подразделяют на «модифицируемые» — высокая частота сердечных сокращений (ЧСС), ожирение, повышенный уровень холестерина (ХС), повышенный уровень артериального давления (АД), нарушение толерантности к глюкозе (НТГ) или сахарный диабет 2-го типа, курение, и «немодифицируемые» — пожилой и старческий возраст, мужской пол, расовая принадлежность, отягощенный семейный анамнез, «мягкие» ФР — агрегационное состояние крови, низкий уровень липопротеидов высокой плотности (ЛПВП) и αлипопротеина, высокий уровень С-реактивного протеина, гомоцистеина, мочевой кислоты, тканевого активатора плазминогена-1, α-фактора некроза опухоли, интерлейкинов и т.д.
Каждый ФР имеет свой удельный вес в вероятности развития того или иного ССЗ. При этом сочетанное воздействие нескольких ФР на одного пациента способствует существенному увеличению риска развития сердечно-сосудистых осложнений — c 5,5% у пациентов с одним ФР до 21,8% у пациентов с 8 ФР и более [1].
В 1991 г. V. Dzau и E. Braunwald сформулировали понятие единого сердечно-сосудистого континуума, которое в течение последних 20 лет конца ХХ века и начала ХХI века прочно вошло в научномедицинскую практику. Применительно к практической медицине «континуум» (от английского «continuous» — постоянный, непрерывный) подразумевает непрерывную последовательность этапов развития заболевания — от ФР до летального исхода.
В 2001 г. на совместном заседании Американской коллегиии Американской ассоциации сердца были разработаны и рекомендованы этапы (стадии) сердечно-сосудистого континуума:
Стадия А — формирование ФР, начало профилактики и лечения каких-либо первых признаков заболевания для предупреждения ХСН;
Стадия В — годы лечения с использованием всех лечебно-профилактических мероприятий, с включением методов эффективного восстановления насосной функции сердца;
Стадия С — месяцы лечения с помощью всех мероприятий стадий А и В с использованием лекарственных средств, направленных на устранение осложнений и клинических признаков ХСН;
Стадия D — самая сложная стадия, когда нередко пациент нуждается в наблюдении и лечении в блоках интенсивной терапии, в ряде случаев возникает необходимость проводить кардиореанимационные мероприятия, подсадку искусственного левого желудочка, клеточную терапию, пересадку сердца, т.е. то, что требует серьезных финансовых затрат (рис. 1) [1].
Современную кардиологию невозможно представить без препаратов группы β-адреноблокаторов, которых в настоящее время известно более 30 наименований. За последние 50 лет клинической практики β-адреноблокаторы заняли прочные позиции в профилактике осложнений и в фармакотерапии ССЗ: АГ, ишемической болезни сердца, ХСН, метаболического синдрома (МС). Традиционно в неосложненных случаях медикаментозное лечение АГ начинают с β-адреноблокаторов и диуретиков, снижающих риск развития ИМ, нарушения мозгового кровообращения, ХСН и внезапной кардиогенной смерти.
Гетерогенность этиологии и механизмов формирования высокого АД в настоящее время общепринята клиницистами-кардиологами. По мнению Г.Г. Арабидзе, «мозаичная теория» демонстрирует тесное взаимодействие различных механизмов, составляющих интегральную систему регуляции АД [2]. Эта концепция привлекает все большее внимание исследователей и клиницистов. Однако общепринятая модель патогенеза АГ недостаточно учитывает вклад нарушений реологических свойств крови, определяемых углеводно-белково-липидным составом (гипергликемия, гиперфибринемия, атерогенная дислипидемия) и функциональным состоянием форменных элементов крови (тромбоциты, эритроциты, лейкоциты) в формировании высокого АД как интегрального показателя нарушений центральной и периферической гемодинамики.
АГ в экономически развитых странах относится к числу наиболее распространенных хронических неинфекционных заболеваний среди взрослого населения с высоким риском поражения органовмишеней: мозговые инсульты, инфаркт миокарда, первичный нефросклероз. За последние 5—10 лет во взглядах ведущих специалистов в области кардиологии на патофизиологию, диагностику и лечение АГ произошли весьма существенные изменения, которые были отражены в Европейских Рекомендациях по диагностике и лечению АГ (2003 г.). Окончательно признана полигенность эссенциальной АГ, что означает необходимость ее рассмотрения не только как болезни хронически повышенного АД, но и как сложный комплекс взаимосвязанных гемодинамических, метаболических и нейрогуморальных нарушений [1, 3, 4].
Ожирение признано неинфекционной эпидемией конца ХХ — начала ХХI веков из-за широкой распространенности среди населения, особенно в странах с развитой экономикой, высоким риском развития ССЗ, ранней инвалидизацией больных и преждевременной смертностью. В мире наблюдается настоящая эпидемия — 30% населения Земли страдают ожирением, не включая тех, у кого имеется лишь избыток массы тела. Ожирение — это не только избыточный объем жировой ткани, обладающий тенденцией к прогрессированию в отсутствие специфической терапии, но и сложный комплекс метаболических нарушений. Лидером по распространенности ожирения являются США. В России, по данным НИИ питания РАМН от 2005 г., у 55% россиян имеется избыточная масса тела, из них 22% страдают ожирением. Распространенность ожирения, по данным измерения индекса массы тела (ИМТ), коррелирует с частотой развития ожирения, диагностируемого на основании увеличения окружности талии (ОТ) [5—8].
Диагностика типа ожирения основывается на определении соотношения ОТ и окружности бедер (ОБ). Абдоминальный тип ожирения — ОТ/ОБ ≥1,0 для мужчин и более 0,85 для женщин. По результатам мета-регрессивного анализа 15 проспективных исследований, посвященных МС, было выявлена достоверная связь между ОТ/ОБ и риском возникновения ССЗ: каждый лишний сантиметр окружности талии увеличивает риск развития ССЗ на 2%, а при повышении ОТ/ОБ на 0,01 риск развития ССЗ возрастает на 5%.
У мужчин и женщин повышение массы тела часто сопровождается повышением АД, сопряженного с активацией симпатического тонуса и ренин-ангиотензин-альдостероновой системы с задержкой натрия и жидкости, увеличением объема циркулирующей крови, вызванных развитием резистентности к инсулину, нарушением уровней липидов плазмы в сторону атерогенной дислипидемии. Эти изменения имеют тенденцию к прогрессированию при дефиците эстрогенов, гормонов щитовидной железы. Таким образом, ожирение — один из факторов в «созвездии» метаболических нарушений, которые приводят к развитию АГ [3, 9, 10].
В последние годы в центре внимания находится проблема лечения пациентов с АГ, сочетающейся с метаболическими нарушениями со стороны липидного и гликемического профилей. Важным решением этой проблемы является использование вместо неселективных β-адреноблокаторов и тиазидных диуретиков метаболически нейтральных кардиоселективных блокаторов адренорецепторов у «проблемных» пациентов с АГ. Выбор антигипертензивной терапии у больных АГ сложен [3, 5, 9, 11—13]. Он обусловлен необходимостью исключения препаратов, неблагоприятно воздействующих на метаболизм глюкозы и липидов.
Все изложенное мотивировало проведение данного исследования для оценки метаболической нейтральности и терапевтической эффективности кардиоселективного β-адреноблокатора бисопролола (бисогамма, Вёрваг Фарма, Германия) у больных АГ с избыточной массой тела для профилактики ХСН.
Материал и методы
В клиническое исследование были включены 96 пациентов с АГ I—II стадии (52 мужчины, 44 женщины) в возрасте от 20 до 40 лет (средний возраст 32,4±3,5 года), у 76 (79,2%) пациентов ИМТ ≥25 кг/м2 и в среднем 31,2±1,3 кг/м2. По исходным демографическим и антропометрическим данным подгруппы мужчин и женщин с АГ не различались между собой (табл. 1).
Всем больным, включенным в программу исследования, до лечения и после него проводилось суточное мониторирование АД и ЭКГ на бифункциональном мониторе Card(X)plore. ЭхоКГ сердца и c целью изучения структурного состояния магистральных сосудов было проведено исследование толщины комплекса интима-медиа дистальных участков общей сонной и бедренной артерий с помощью допплер-УЗ-исследования в В-режиме на аппарате ELEGRA линейным датчиком 5—10 мГц. У всех наблюдаемых пациентов с АГ до лечения, после 4-недельной (выписка из стационара) и 4месячной терапии (амбулаторно) исследовали липидный состав крови (с расчетом индекса атерогенности — ИА = [ОХС – 0,5ТГ — ЛПВП]/ЛПВП) и углеводный профиль крови (глюкоза натощак), оценивали агрегационную активность тромбоцитов (ААТр), электрофоретическую подвижность эритроцитов (ЭФПЭ), содержание Mg в волосах. У 37 (38,5%) пациентов при исходном обследовании уровень магния в волосах был меньше нормы (17 мкг/кг) и в среднем составил 13,2±1,4 мкг/кг.
Селективный β1-адреноблокатор бисопролол применяли в качестве гипотензивной монотерапии по нарастающей схеме в зависимости от клинического эффекта от 2,5 до 10,0 мг 1—2 раза в сутки в течение 4 мес у 59 пациентов с АГ (средняя суточная доза 7,2±0,9 мг), у 37 больных АГ с сопутствующим «дефицитом магния» (Mg в волосах <17,0 мкг/кг) к гипотензивной терапии (средняя суточная доза бисопролола 6,1±0,6 мг) был добавлен магнерот 2 г/сут.
Одновременно с целью нормализации липидного состава крови всем больным в программу лечения был включен фенофибрат (трайкор) по 145 мг 1 раз в сутки; рекомендована ежедневная физическая нагрузка — ходьба в течение 40—60 мин.
Результаты
Результаты исследования до лечения и после него (через 4 мес) представлены в табл. 2.
Согласно представленным данным, к концу исследования (контрольная точка) САД снизилось статистически достоверно по сравнению с исходным уровнем на 11,7%, ДАД уменьшилось на 13,1%, т.е. через 4 мес лечения в среднем по группе были достигнуты целевые уровни АД (САД —136,7±4,8 мм рт.ст., ДАД — 84,1±2,9 мм рт.ст.).
Следует отметить, что при лечении больных АГ II стадии с дефицитом магния (Mg в волосах 13,2±1,4 мкг/кг) бисопрололом в дозе от 5 до 7,5 мг/сут (средняя суточная доза 6,1±0,6 мг) в сочетании с магния оротатом (2 г/сут) практически в 90% наблюдений привело к снижению ДАД в среднем на 15,6±6,5 мм рт.ст. (на 16,3%; р<0,01).
Нормализация липидного состава крови у больных АГ на фоне лечения бисопрололом подтверждается результатами наших исследований: ИА в целом по группе снизился на 11% (р<0,05), преимущественно за счет его статистически достоверного уменьшения на 14% в подгруппе больных с ИА > 2,5 (от 3,5±0,16 до 3,01±0,12; р<0,01). Уменьшение ИА произошло в результате суммарного изменения липидного состава крови в сторону антиатерогенных липидов: уровень ХС ЛПВП увеличился на 15,6% (0,96±0,04 до 1,11±0,07 ммоль/л; р<0,01), концентрация триглицеридов и ХС липопротеидов низкой плотности (ЛПНП) снизилась соответственно на 23,8% (с 2,1 до 1,6 ммоль/л; р<0,01) и на 6,0% (от 3,36 до 3,16 ммоль/л; р<0,05).
На протяжении 4-месячного наблюдения не выявлено случаев изменений патологического увеличения уровня глюкозы в крови. В подгруппе больных с исходным уровнем глюкозы натощак >5,5 ммоль/л к концу контрольного исследования отмечено достоверное снижение показателя на 16,4% (в среднем по подгруппе с 6,7±0,18 до 5,6±0,17 ммоль/л; р<0,01).
После лечения ААТр снизилась на 30,0% по сравнению с исходной, ЭФПЭ увеличилась на 27%. Увеличение ЭФПЭ к концу исследования на 27% суммарно по всей группе больных АГ на фоне лечения бисопрололом, возможно, опосредовано нормализацией липидного состава крови в сторону антиатерогенности. Известно, что нарушение липидного состава эритроцитарных мембран является одной из причин снижения способности эритроцитов к деформации, а, следовательно, к нарушению их подвижности и, в целом, текучести крови, что способствует повышению периферического сосудистого сопротивления и АД. Снижение агрегационной активности тромбоцитов к концу исследования на 30% суммарно по всей группе косвенно свидетельствует о наличии в тромбоцитарной мембране β-адренорецепторов.
Использование β-адреноблокаторов при лечении АГ оказывает эффект «успокоения» тромбоцитов, делая их нечувствительными к катехоламинам, что подтверждается результатами исследования ряда авторов и нашими наблюдениями [14].
Метаболическая нейтральность (отсутствие «атерогенного и диабетогенного» эффектов), достоверная гипотензивная и дезагрегационная активность делают бисопролол предпочтительным βадреноблокатором перед другими препаратами этой группы в программе лечения пациентов с АГ и ИМТ >25 кг/м2, сочетающихся с нарушением липидного и гликемического состава сыворотки крови.
ТИМ в ОСА и ОБА на протяжении всего периода наблюдения не отличалась от исходной (р>0,05) независимо от программы лечения, что свидетельствует о профилактическом эффекте бисопролола, проявляющемся замедлением ремоделирования резистивных сосудов у больных АГ.
Суммарно улучшение реологических свойств крови, нормализация углеводного и липидного состава крови, снижение АД, опосредованно способствуют восстановлению микроциркуляции и насосной деятельности сердца; в нашем исследовании ФВ к концу лечения (бисопролол, магния оротат, фенофибрат 145) достоверно увеличилась на 17,5% (р<0,01).
Обсуждение
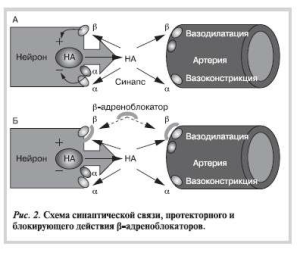
Препараты из группы β-адреноблокаторов отличаются друг от друга по наличию или отсутствию кардиоселективности, внутренней симпатической активности, мембраностабилизирующим, вазодилатирующим свойствам, растворимостью в липидах и воде, влиянию на агрегацию тромбоцитов, по продолжительности действия и путям выведения. Общеизвестно, что применение кардиоселективных β-адреноблокаторов при лечении АГ направлено на уменьшение минутного объема сердца (МОС) за счет отрицательного хронои инотропного эффектов, т.е. уменьшение ударного объема (УО) и ЧСС, так как МОС = УО×ЧСС; ингибирование продукции ренина и, как следствие, снижение уровня ангиотензина II; ослабление центральных адренергических влияний за счет блокады пресинаптических адренорецепторов.
Среди эффектов β-адреноблокаторов важное место занимает подавление прямых кардиотоксических воздействий катехоламинов за счет снижения их выброса из нейронов, через блокаду пресинаптических β-адренорецепторов (рис. 2).
На фоне гипотензивного эффекта β-адреноблокаторы оказывают кардиопротективное действие через ингибирование апоптоза кардиомиоцитов, активируемое β-адренергическими путями. Этот же механизм β-адреноблокаторов способствует снижению агрегации тромбоцитов, увеличению подвижности эритроцитов, предотвращает разрывы атеросклеротических бляшек и, как следствие, тромбообразование.
В настоящее время многие страны мира переходят на использование дженериковых препаратов для улучшения показателей фармакоэкономики — современной науки о возможностях качественного лечения большего числа пациентов за счет выверенного экономического подхода к терапии. Дженерик, выполненный на основе GMP-производства в соответствии со строгим контролем качества, является удачной бюджетной альтернативой при использовании для широких слоев населения. Особое внимание заслуживают компании, осуществляющие брендирование (продвижение) дженериков, обеспечивая тем самым их узнаваемость, а значит, имеющие все основания и способные отвечать за высокое качество таких препаратов.
На правах рекламы
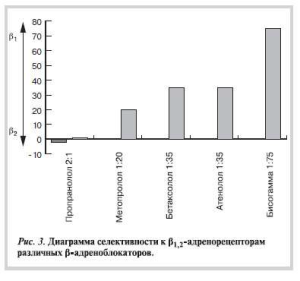
Бисогамма — брендовое название дженерика бисопролола. Это гидролипофильный высокоселективный β1-адреноблокатор, дающий мембраностабилизирующий эффект, не обладающий внутренней симпатомиметической активностью, с длительным периодом полувыведения (10—12 ч). Индекс β-селективности (ci/β1 к ci/β2) для бисопролола равен 75:1, для атенолола и бетаксолола — 35:1, для метопролола — 20:1 (рис. 3).
В терапевтически рекомендуемых дозах (от 2,5 до 20 мг) препарат почти не проявляет антагонистической активности в отношении β2-адренорецепторов и поэтому не вызывает таких метаболических эффектов, как гипергликемия, дислипидемия или гипокалиемия, не вызывает спазм артерий и бронхоспазм [7].
Фармакокинетической особенностью бисопролола как кардиопротектора являются его высокая биодоступность (>90%) и растворимость одновременно в липидах и в воде (амфофильность), что обусловливает двойной путь элиминации — через печень и почки, не требует коррекции терапевтической дозы при заболевании этих органов. Фармакокинетика бисопролола не зависит от патологических изменений белкового состава плазмы крови, например, при повышении концентрации кислых α1-гликопротеидов, так как 30% активного вещества в крови связано с белком плазмы.
Бисопролол при длительном применении не влияет на уровни фракций атерогенного ХС (триглицериды, ХС ЛПНП). В исследовании (в течение 13 мес) среди больных АГ, которые получали бисопролол в суточной дозе 5—10 мг, не было зарегистрировано достоверных изменений содержания ОХС, ХС ЛПНП, снижения концентрации ХС ЛПВП в сторону атерогенности [7, 8,15]. В последние годы клиническая практика характеризуется повышенным вниманием к изучению процессов агрегации тромбоцитов, эластичности и подвижности эритроцитов в сопоставлении с плазменными компонентами крови у больных с АГ [9]. Имеются данные, что под влиянием β-адреноблокаторов снижается ААТр и увеличивается подвижность эритроцитов, за счет улучшения эластичности мембраны.
β-Адреноблокаторы способствуют уменьшению проницаемости мембран клеточных элементов крови для Na+ и Cl– cо снижением внутриклеточной концентрации Ca2+. Подобная динамика электролитов улучшает морфофункциональные характеристики тромбоцитов и эритроцитов, что в итоге улучшает кровоток на уровне резистивных артериол и капиллярного русла [4, 11]. В наших исследованиях при лечении больных АГ бисопрололом документировано снижение ААТр на 30% с одновременным увеличением подвижности эритроцитов на 27%; это также внесло вклад в снижение САД и ДАД соответственно на 11,7 и 13,1%.
Таким образом, все изложенное, данные литературы и результаты исследования, представленные в данной статье, свидетельствуют о многокомпонентном гипотензивном эффекте бисопролола (бисогаммы) с метаболической нейтральностью, что позволяет рекомендовать данный кардиоселективный β-адреноблокатор при лечении больных с АГ, сочетающейся с ожирением, нарушениями липидного и гликемического состава сыворотки крови. Многопрофильность фармакологического воздействия бисопролола на континуум ССЗ позволяет надеяться на профилактические эффекты препарата в отношении ХСН.
Сведения об авторах: ГОУ ВПО Первый Московский государственный мдицинский университет им. И.М. Сеченова Минздравсоцразвития РФ Кафедра неотложных состояний в клинике внутренних болезней факультета послевузовского профессионального образования врачей Шилов А.М. д.м.н., проф., зав. кафедрой.
Литература:
1. Беленков Ю.Н. Вклад различных факторов риска в сердечно-сосудистую смертность. Что их объединяет? Пленум. Приложение к журналу «Сердце» 2006;5:1—3.
2. Арабидзе Г.Г. Принципы лечения артериальной гипертонии. Место антагонистов кальция. «Кардиология 99». Труды первого международного научного форума. 1999;54—57.
3. Ерофеева С.Б., Белоусов Ю.Б. Место β-адреноблокатора Бисопролола в лечении артериальной гипертензии. Фарматека 2004;6:23—26.
4. Марцевич С.Ю. β-адреноблокаторы в лечении гипертонической болезни — роль бисопролола (Конкор). Рус мед журн 2005; 10:25—28.
5. Недогода С.В., Барыкина И.Н., Брель У.А. и др. Возможности коррекции факторов риска у больных артериальной гипертензией на фоне ожирении. Леч врач 2008;4:91—92.
6. Koning L., Merchant A.T., Pogue J. et al. Waist circumference and waist-tohip ratio as predictors of cardiovascular events: meta-regression analysis of prospective studies. Eur Heart J 2007;28:850—856.
7. Leopold G. Bisoprolol: pharmacokinetic profile. Rev Contempor Pharmacother 1997;8:35— 38.
8. Steg P.G. Регистр REACH: глобальная оценка атеротромбоза у амбулаторных пациентов в стабильном состоянии. Ишемическая болезнь сердца 2007;3:2—3.
9. Мычка В.Б., Чазова И.Е. Метаболический синдром. Возможности диагностики и лечения. (Подготовлено на основе Рекомендаций экспертов ВНОК по диагностике и лечению метаболического синдрома). М 2008:1—16.
10. Терещенко С.Н., Жиров И.В. Амлодипин в лечении хронической сердечной недостаточности. CardioСоматика 2011;3:57—62.
11. Евдокимова М.А., Затейщиков Д.А. Место селективного бета-адреноблокатора Конкора (Бисопролола) в лечении ишемической болезни сердца. Фарматека 2005;10:21—26.
12. Beteridge D.J. The interplay cardiovascular risk factors in the metabolic syndrome and type 2 diabetes. Eur Heart J (Supplements G) 2004;l:3—7.
13. Fogari R., Zoppi A., Tettamanti F. et al. β-blocer effects on plasma lipids in antihypertensive therapy. J Cardiovasc Pharmacol 1990;16:76—80.
14. Задионченко В.С., Богатырева К.М., Станкевич Т.В. Тромбоцитарно-сосудистый гемостаз и реологические свойства крови при лечении атенололом больных гипертонической болезнью. Кардиология 1993;3:40—44.
15. Mengden Th., Vetter W. The efficacy of bisoprolol in the treatment of hypertension. Rev Contempor Pharmacother 1997;8:55—67.










Комментировать