Оценка церебрального кровотока у новорожденных различного гестационного возраста при внутриутробной инфекции. Результаты проведенных исследований.
Гулиев Н.Д., Фараджева А.М.
НИИ педиатрии им. К. Фараджевой, Баку, Азербайджан
Инфекционные заболевания у новорожденных, по данным различных авторов, выявляются у 50–60% госпитализированных доношенных новорожденных и у 70% недоношенных детей [4, 8].
Внутриутробная инфекция (ВУИ) оказывает негативное влияние на развитие плода и приводит к самопроизвольным выкидышам, преждевременному рождению детей и возникновению ряда заболеваний, в частности повреждений головного мозга у новорожденных [2, 4]. Однако своевременная диагностика поражения ЦНС, обусловленная внутриутробной инфекцией, бывает весьма затруднена в неонатальном периоде, так как на первый план чаще всего выступают общие симптомы в виде угнетения или возбуждения ЦНС. Кроме того, внутриутробная инфекция часто скрывается за такими диагнозами, как внутриутробная гипоксия, асфиксия и внутричерепная травма [1, 3]. Ряд авторов указывает на существование прямой связи между ВУИ и интраперивентрикулярыми кровоизлияниями [8].
Учитывая неспецифичность клинических проявлений внутриутробной инфекции во время беременности и в процессе адаптации новорожденных, ее диагностика в большинстве случаев затруднена и возможна лишь в результате сочетания клинических и лабораторно-инструментальных методов исследования [5, 9].
Цель исследования – оценка церебрального кровотока у новорожденных различного гестационного возраста при внутриутробной инфекции.
Материалы и методы
Было обследовано 150 новорожденных с ВУИ, подтвержденной иммуноферментным методом (наличием повышенного титра специфического IgM и IgG). Новорожденные были разделены на две группы: 68 доношенных новорожденных – 1-я группа, 82 недоношенных новорожденных – 2-я группа. В свою очередь эти группы были разделены на подгруппы по возрасту и периоду перинатального поражения ЦНС – острый период (первые 28 дней жизни) и восстановительный период (старше 28 дней).
В момент обследования состояние всех детей расценивалось как стабильное, в клинической картине ведущей была неврологическая картина здоровых недоношенных и 20 доношенных. Всем детям, кроме клинического осмотра с оценкой неврологического статуса и лабораторных исследований, на аппарате ALOKA-1700 (Япония) проводили ультразвуковое исследование головного мозга цветную допплерографию передней мозговой (ПМА) внутренней сонной (ВСА), базилярной (БА) артерий и вены Галена (ВГ) с определением максимальной минимальной, средней скоростей кровотока и индексов резистентности (ИР).
Статическая обработка полученных результатов проводилась методами вариационной статистики корреляционного анализа, t-критерия для определения достоверности различий в программе STATISTIKA 5.0.
Результаты и обсуждение
У матерей во время беременности были диагностированы инфекционные заболевания, в том числе цитомегаловирусная инфекция (52), токсоплазмоз (20) хламидиоз (14), уреаплазмоз (10) и пиелонефрит (3). Совпадение признаков инфекционных заболеваний у матерей и их новорожденных детей было обнаружено у 120 пар мать–новорожденный. В то же время у 30 пар признаки инфекционных заболеваний не совпадали, т.е. отсутствовали у матерей, но наблюдались у детей. В динамике ультразвукового исследования и краниальнокомпьютерной томографии у новорожденных были выявлены следующие структурные повреждения головного мозга: кровоизлияния (72), наружновнутренняягидроцефалия (34), кистозная трансформация головного мозга (20), перивентрикулярная лейкомаляция (18), минерализационная васкулопатия (12), вентрикулит (8), задержка миелинизации (3). Как правило, у детей наблюдалось несколько изменений со стороны мозга. Тяжесть состояния новорожденных была такова, что для 76 детей (50,6%) потребовалось интенсивная терапия и реанимация. Клинически у большинства детей (96) доминировал выраженный синдром угнетения ЦНС и значительно реже (24) нарастала возбудимость; наблюдались гипертензионно-гидроцефальный синдром (42), клонико-тонические судороги (21) и кожно-геморрагические изменения (20).
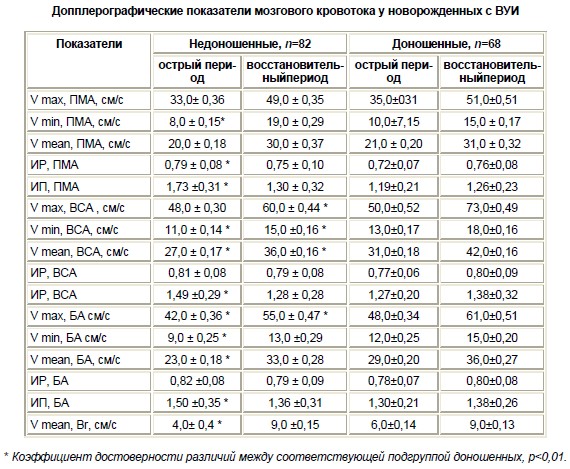
Как видно из таблицы, скорость кровотока во всех обследованных сосудах была выше у доношенных детей по сравнению с недоношенными, а также в восстановительном периоде по сравнению с острым. Установлено, что абсолютные скорости мозгового кровотока достоверно растут с увеличением массы тела гестационного и постнатального возраста ребенка (p < 0,01). Мозговой кровоток с перинатальным поражением ЦНС, обусловленным внутриутробной инфекцией, после выхода детей из критического состояния соответствует наиболее общим закономерностям развития; скорость кровотока у всех детей увеличивается с увеличением массы тела и возраста на протяжении 1го месяца жизни. Однако в разных артериях у детей 1-й и 2-й групп интенсивность этого процесса была различной. У детей с 37–40 неделями гестации, на протяжении 1-го месяца жизни происходило равномерное увеличение скорости кровотока во всех артериях без региональных различий. А у недоношенных новорожденных (36 НГ и ниже ) в первые месяцы жизни скорость кровотока достоверно нарастала в ПМА, затем в БА и медленнее всего – во ВСА; подобная тенденция была выявлена у недоношенных детей с гестационным возрастом менее 34 недель
Кроме того, у недоношенных детей ИР и ИП мозговых артерий были достоверно выше чем у недоношенных детей. С ростом ребенка эти показатели снижались, приближаясь к значениям доношенных детей [ 7].
При допплеграфическом исследовании к трудностям в выявлении отклонений относится высокая вариабельность абсолютных значений скоростей мозгового кровотока в разных сосудах. По нашим данным, коэффициент вариации скоростей составил от 16,2 до 64,8. При этом наиболее стабильным показателем у доношенных и недоношенных детей оказался ИР (с=9,8–15,4%). Поэтому при сравнении показателей мозгового кровотока мы пользовались не индивидуальным значениями, а средними для исследуемой подгруппы.
По данным нейросонографии у детей с различными структурными отклонениями был проведен анализ показателей мозгового кровотока. Так, при расширении боковых желудочков в области тела на 5 мм и более у 21 доношенного ребенка (30,8%) ИР и ИП были выше, чем у детей с нормальными размерами желудочков. Также в подгруппе доношенных детей с вентрикуломегалией в течение восстановительного периода чаще выявлялся синдром внутри черепной гипертензии (в 54,4% случаев).
В группе детей, родившихся недоношенными, различий в значениях индексов между пациентами с вентрикуломегалией (50% случаев) и без вентрикуломегалии выявлено не было; у детей с расширением желудочковой системы было отмечено достоверное повышение скорости кровотока в ПМА и ВГ (р < 0,01). По-видимому, на фоне физиологичной для недоношенных детей высокой резистентности мозговых сосудов нивелируется влияние повышенного внутричерепного давления.
Допплерография является существенным дополнением в нейросонографии и помогает в диагностике перинатальных поражений мозга, обусловленных внутриутробной инфекцией.
Таким образом, полученные данные указывают на возможность и целесообразность включения в комплекс обследования новорожденных с перинатальным поражением ЦНС, обусловленным внутриутробной инфекцией, допплерографического анализа мозгового кровотока, позволяющего на раннем этапе выявить отклонения и тем самым облегчить диагностику локализации и тяжести поражения.
ЛИТЕРАТУРА
- Барашнев Ю.И. др. Структурные поражения головного мозга у новорожденных с врожденной инфекций // Рос. вестн. перинат. и педиатрии. – 2006. – № 2. – С. 10–14.
- Внутриутробные инфекции и патология новорожденных // Под ред. К.В. Орехова. – М.: Медпрактика, 2002. – 252 с.
- Лобанова Л.В. // Рос . вестн. перинат. педиатрии. – 2001. – № 4. – С. 21–25.
- Цинзерлинг В.А., Мельникова В.Ф. Перинатальные инфекции: практ. рук. – СПб.: Элби, 2002. – 353 с.
- Фрузе К., Кахел В. Инфекционные заболевания беременных и новорожденных. – М.: Медицина, 2003. – 422 с.
- Berger R., Carnier J. // J. Perinatal. – 2000. – Vol. 28, N 4. – Р. 261–285.
- Deeg K.,Wolf A. // J. Ultraschall Med. – 2000. – Vol. 21, N 6. – Р. 259–264.
- Handrick W., Roos R., Braun W. Fetale and neonatale infctionen. – Stutgart:Hippocrate,Verlog, 1991. – 380 p.
- SvigosJ. // J .Perintal, 2001. – Vol. 6. – P. 14–18.
Статья опубликована в журнале «Медицинские новости», № 4, 2011.









Комментировать