Болезнь Крона: детальное описание случаев из медицинской практики, проиллюстрированные рентгеновскими снимками. Медицинский дневник пациентов. Анализ заболеваемости детей и подростков педиатрического отделения МОНИКИ структура воспалительных заболеваний кишечника.
Т. К. Тюрина, кандидат медицинских наук Е. В. ЛукинаТ. А. Бокова, доктор медицинских наук, профессорГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва
На основании анализа заболеваемости детей и подростков педиатрического отделения МОНИКИ структура воспалительных заболеваний кишечника (ВЗК) претерпевает определенные изменения. Так, по данным годового отчета десятилетней давности не было зарегистрировано ни одного случая болезни Крона (БК) среди 200 пациентов с различными заболеваниями желудочно-кишечного тракта (ЖКТ), а язвенный колит (ЯК) диагностирован у трех детей. В 2009–2010 гг. в клинике стали наблюдаться единичные случаи регистрации БК, в 2013 г. заболевание диагностировано у трех детей из 176 больных гастроэнтерологического профиля. Несомненно, что патоморфоз ВЗК и опыт работы с этими больными получили соответствующее статистическое отражение.
Болезнь Крона — хроническое заболевание, характеризующееся сегментарным трансмуральным гранулематозным воспалением, поражающим различные зоны ЖКТ [1]. В Европейском консенсусе по болезни Крона от 2010 г. представлены возможные схемы ведения больных, что не исключает использование соответствующих региональных рекомендаций, в том числе и у детей [2, 3]. Тактика лечебных мероприятий согласно международным и российским стандартам включает использование помимо охранительного режима и диетотерапии (диета № 4 с ограничением или полным исключением молочных продуктов) противовоспалительных препаратов первого ряда — 5-аминосалициловой кислоты (Сульфасалазин, Пентаса, Салофальк, Месакол и пр.), кортикостероидов (преднизолон, гидрокортизон, будесонид).
Одним из препаратов выбора на данном этапе для терапии первой линии является Буденофальк — топический кортикостероид, который выпускается в виде микрогранул будесонида. Благодаря рН-зависимой оболочке, активное вещество высвобождается в терминальном отделе подвздошной и восходящем отделе ободочной кишки, всасываясь на 90% и разрушаясь при первом прохождении через печень, что снижает вероятность системных нежелательных лекарственных реакций.
Препаратами второго ряда являются иммуносупрессоры (азатиоприн, метотрексат, 6-меркаптопурин, циклоспорин А), третьего ряда — биологически активные цитокины (инфликсимаб, адалимумаб).
Следует отметить, что, несмотря на имеющиеся критерии диагностики, определение активности (тяжести), распространенности заболевания и ответа на лечение, отмечаются затруднения при выявлении БК и тактики ведения больного в педиатрической практике.
Представляем клинический случай поздней диагностики БК, обусловленной особенностями течения заболевания, у девушки-подростка с сопутствующими заболеваниями органов пищеварения и тактики лечебных мероприятий.
Пациентка И., 17 лет, поступила в отделение с жалобами на слабость, головные боли, боли в животе, возникающие после еды и в ночное время, неустойчивый стул со склонностью к запорам, однократного эпизода наличия прожилок крови в стуле.
Анамнез жизни: родилась у здоровых родителей, от второй нормально протекавшей беременности и родов. Вес девочки при рождении 3000 г., длина 51 см, на грудном вскармливании до 1,5 мес. На первом году жизни выявлены признаки дисбактериоза кишечника, который характеризовался изменением качественного и количественного состава микрофлоры, чередованием запоров и поносов. Перенесенные заболевания: острые респираторные вирусные инфекции, ветряная оспа. Прививки проведены по плану. Аллергологический анамнез отягощен: на мед отмечалась сыпь на коже. В школьном возрасте у девочки было выявлено отставание в физическом развитии конституционального характера.
Анамнез заболевания: первые указания на интенсивные боли в животе относятся к 2011 г. В августе 2012 г. после острого гнойного бронхита (стационарное лечение) длительно сохранялся субфебрилитет, периодически возникали эпизоды разжиженного стула без патологических примесей. С этого времени у девочки нарастали гастроэнтерологические и астеноневротические жалобы, участились респираторные заболевания, отмечалось снижение веса. Наблюдалась у гастроэнтеролога, проводилась медикаментозная коррекция дисбактериоза кишечника. Одновременно наблюдалась иммунологом, неврологом, гинекологом, получала терапию препаратами прогестерона по поводу дисфункции яичников.
В феврале 2013 г. самочувствие больной ухудшилось, снизился аппетит, участились боли в животе. Девочка направлена в стационар по месту жительства, где была диагностирована язвенная болезнь желудка. При эндоскопическом исследовании выявлены две язвы слизистой оболочки антрального отдела желудка диаметром 4,0 и 7,0 мм. Проведена эрадикационная терапия, при выписке (контрольная эзогастродуоденоскопия (ЭГДС)) — язвенных дефектов не обнаружено. При этом, несмотря на нормализацию эндоскопической картины, жалобы на боли в животе сохранялись.
Повторная госпитализация через 5 месяцев после выписки (август 2013 г.) в связи с усилением болевого синдрома с диагнозом: хронический гастродуоденит, эрозивный бульбит, дуоденогастральный рефлюкс. Сопутствующая патология: деформация желчного пузыря (перегиб), хронический тонзиллит, вазомоторный ринит, инфицирование вирусом Эпштейн–Барра, дисфункция яичников. При обследовании впервые отмечено ускоренное СОЭ до 59 мм/ч, повышение CРБ до 50 мг/л, снижение уровня сывороточного железа до 4,5 мкмоль/л. При ЭГДС — рубцовые изменения луковицы 12-перстной кишки. Была проведена колоноскопия: в пределах осмотра (нисходящий отдел) толстой кишки патологии не выявлено, признаки геморроя. Рентгенограмма органов грудной клетки и магнитно-резонансной томографии головного мозга — без патологии. Консультация онколога — данных за онкологическую патологию нет. Проведенное лечение: диетотерапия, Омез, Де-Нол, Маалокс, Мотилиум, Пробифор, Мексидол, витамины. Пациентка выписана без значимого улучшения состояния. При дальнейшем амбулаторном наблюдении сохранялись резкие боли в животе после каждого приема пищи, продолжалось снижение массы тела (до 39 кг), усилились метеоризм, запор, слабость, головокружение. В октябре 2013 г. больная была направлена в детскую клинику МОНИКИ.
В МОНИКИ находилась с 28.10.2013 г. по 19.12.2013 г. При госпитализации состояние расценено как тяжелое. При осмотре отмечалась выраженная бледность и сухость кожных покровов, периорбитальный цианоз, капиллярит. Вес 39 кг, рост 157 см, физическое развитие ниже среднего, дисгармоничное (рост — 25-й процентиль, вес ≤ 3-го процентиля). Истощение, практически отсутствует подкожно-жировой слой (дефицит массы тела 33%). На верхушке сердца выслушивается функциональный систолический шум. Артериальное давление 95/50 мм рт. ст. Язык густо обложен белым налетом. При пальпации живота отмечается болезненность в эпигастральной и правой подвздошной областях. Стул по типу «овечьего», без патологических примесей. Общий анализ крови: гемоглобин — 106 г/л, тромбоциты — 498 тыс., п/я — 9,5%, анизоцитоз, микроциты, пойкилоцитоз, СОЭ по Вестергрену 100 мм/час. В биохимическом анализе крови СРБ — 23,69 мг/л, уровень белка, билирубина, холестерина, трансаминаз, электролитов, креатинина, железа, альфа-амилазы, прокальцитонина — в пределах нормы. В коагулограмме — фибриноген 4,01 г/л, присутствует слабо выраженный волчаночный антикоагулянт. Электрофорез белков сыворотки крови — общий белок 81 г/л, альбумин — 45,6%, α-1 — 6%, α-2 — 15%, β-1 — 5,4%, β-2 — 7,3%, γ — 20,7%. Иммуноглобулины А, M, G, E, ЦИК 3% и 4%, латекс-тест, HCT-тест, антитела к двуспиральной ДНК, антинуклеарный фактор, антитела к цитоплазме нейтрофилов, антифосфолипидные иммуноглобулины — в норме. LE-клетки не обнаружены. Общий анализ мочи: без патологии. Копрограмма: стул оформленный, коричневый, мышечные волокна с исчерченностью — большое количество, жир нейтральный — единичные капли, слизь — не обнаружена, лейкоциты и эритроциты — единичные в препарате. Исследование кала на скрытую кровь — резко положительная реакция. Исследование кала на дисбактериоз — рост Candida albicans 4 × 104 степени. На электрокардиографии (ЭКГ) изменения миокарда желудочков с ЭКГ-признаками гипокалиемии. Ультразвуковое исследование органов брюшной полости: фиксированный перегиб в выходном отделе желчного пузыря, в просвете небольшое количество рыхлого осадка.
Эзофагогастродуоденоскопия: слизистая пищевода розовая, в нижней трети гиперемирована. Кардия смыкается не полностью, пролапс слизистой желудка в пищевод. В просвете желудка большое количество жидкости, на стенках слизь, перистальтика усилена, складки среднего калибра, утолщены за счет отека. Угол желудка подтянут по малой кривизне, проходим. На задней стенке луковицы 12-перстной кишки плоская язва 3 × 7 мм, симптом «манной крупы». Заключение: язва луковицы 12-перстной кишки. Гастроэзофагеальный рефлюкс. Гастродуоденит.
Колоноскопия: слизистая прямой кишки розовая, складки сохранены, сосудистый рисунок прослеживается. Сигмовидная кишка подвижна, слизистая ее гиперемирована, в просвете и на стенках кишки слизь. Перистальтика сохранена. Слизистая нисходящей, поперечно ободочной, восходящей кишки розовая, сосудистый рисунок прослеживается, складчатость сохранена. В просвете купола небольшое количество содержимого. Баугиниева заслонка в виде розетки, сомкнута, пройти через нее не удалось. Заключение: сигмоидит.
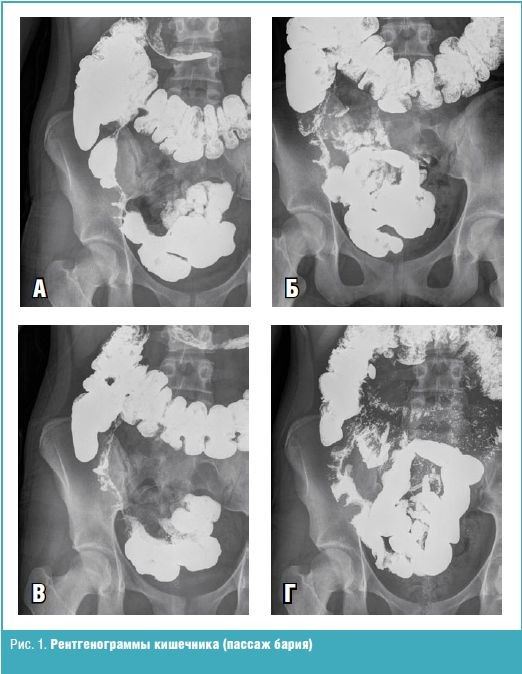
Рентгенологическое исследование тонкой кишки с пассажем бариевой взвеси: петли тощей и подвздошной кишки обычно расположены. Рельеф слизистой и просвет их петель не изменены. Через 4 часа от начала исследования контрастировался терминальный отдел подвздошной кишки и его переход в слепую кишку: на протяжении дистальных 12–14 см участок кишки отделен от остальной массы петель, стенки уплотнены, просвет неравномерно сужен с чередованием участков мешковидного расширения, наличием полиповидного рельефа слизистой и депо бариевой взвеси. Заключение: рентгенологическая картина терминального илеита. Долихосигма.
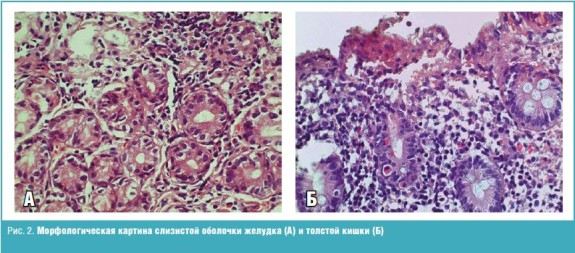
Гистологическое исследование биоптата желудка: фрагмент слизистой антрального отдела желудка с признаками умеренного выраженного минимальной степени активности хронического воспаления, очаговыми диапедезными кровоизлияниями в собственной пластинке, дисрегенераторной перестройкой покровно-ямочного эпителия. Hp не определяется.
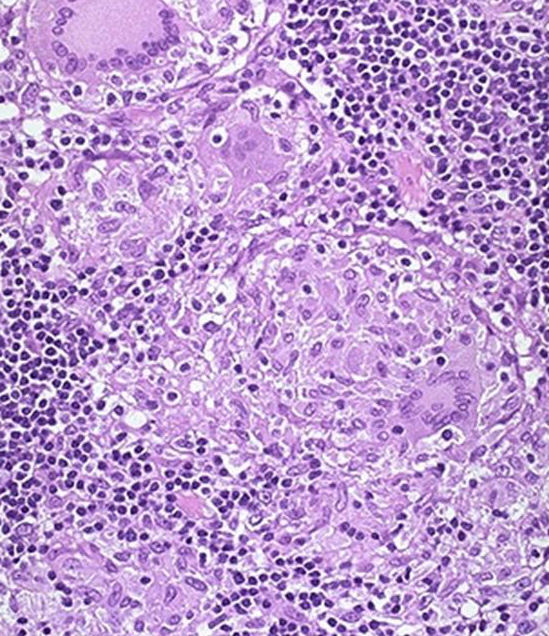
Гистологическое исследование биоптата толстой кишки: фрагменты слизистой кишки с дисрегенераторной перестройкой крипт, умеренно выраженной лимфоплазмоклеточной воспалительной инфильтрацией с примесью эозинофилов, единичным лимфоидным фолликулом без центра размножения в собственной пластинке, поверхностными диапедезными кровоизлияниями.
Диагноз: болезнь Крона тонкой кишки, впервые выявленная, стенотическая форма, тяжелое течение с высокой степенью активности. Хронический гастродуоденит, обострение. Деформация привратника и луковицы 12-перстной кишки. Хроническая трещина заднего прохода. Хронический геморрой. Долихосигма. Дисфункция билиарного тракта на фоне аномалии развития желчного пузыря (перегиб). Панкреатопатия. Аменорея.
Терапия: стол индивидуальный, с исключением молочных продуктов, сырой клетчатки, Пентаса 3000 мг в сутки, омепразол, Энтерол, флуконазол, панкреатин, Мальтофер, витамины В1 и В6, свечи с облепиховым маслом.
Состояние девочки улучшилось через две недели от начала терапии: стала более активной, появился аппетит, уменьшился болевой синдром. ЭГДС в динамике: слизистая пищевода розовая. Кардия смыкается. В просвете желудка мутная жидкость. Перистальтика усилена, слизистая желудка гиперемирована. Складки утолщены за счет отека, расправляются не полностью. Привратник и луковица деформированы. Слизистая 12-перстной кишки отечная, изменения по типу «манной крупы». В анализах крови в динамике: фибриноген 4,34 г/л, СРБ 15,32 мг/л. При выписке жалоб не предъявляла, стул ежедневно без патологических примесей, прибавка в весе 4 кг.
В апреле 2014 г. самочувствие девочки ухудшилось, появилась примесь крови в стуле, боли в животе, метеоризм, снижение веса. Госпитализирована в гастроэнтерологическое отделение МОНИКИ. Проведена коррекция терапии, назначен Буденофальк в дозе 9 мг в сутки, азатиоприн в дозе 2 мг/кг в сутки, Омез, Эрмиталь, флуконазол. На фоне проводимой терапии самочувствие девушки улучшилось.
Таким образом, на ранних этапах диагностики болезни Крона у девушки-подростка в клинической картине заболевания преобладал выраженный болевой синдром, который при четкой положительной эндоскопической динамике язвенного дефекта слизистой оболочки желудка и 12-перстной кишки был недооценен. Наличие болевой и диспепсической симптоматики, значимая потеря веса, маркеры воспаления обуславливали диагностический поиск, направленный на уточнение причины болезни. При этом выполненная колоноскопия без биопсии не позволила изменить клиническое мышление лечащего врача и уточнить заболевание кишечника. Установленные эрозивно-язвенные изменения слизистой оболочки желудка и 12-перстной кишки оказались решающими для подтверждения диагноза язвенной болезни, завершения диагностического поиска, отказа от рентгенологического исследования органов ЖКТ и продолжения назначенного симптоматического лечения.
Имеющиеся у пациентки клинические, эндоскопические, рентгенологические, морфологические изменения желудка и 12-перстной кишки, подвздошной и толстой кишки формировали мнение у педиатра МОНИКИ о едином патологическом процессе — болезни Крона. Определенные сложности были при уточнении характера патологических клинических и морфологических симптомов слизистой оболочки толстой кишки. Однако убедительных данных за БК с поражением нескольких отделов желудочно-кишечного тракта у больной недостаточно.
Ухудшение состояния больной через 3 месяца после выписки из педиатрического отделения МОНИКИ может быть обусловлено несколькими факторами: нарушение диеты в том числе, употребление молочных продуктов, прекращение или нерегулярный прием Пентасы. Возможно, имеет место и естественное течение болезни. Назначение Буденофалька и азатиоприна позволило вновь добиться клинической ремиссии. Собственный опыт ведения детей с ВЗК предусматривает полное исключение продуктов, содержащих молоко, индивидуальный подход к назначению аминосалицилатов, цитостатиков, стероидной терапии и формирование приверженности ребенка и его родителей к лечению [4]. Динамика клинических симптомов заболевания у пациентки в дальнейшем не исключают применения других методов лечения.
Представленное наблюдение демонстрирует сложности ведения больного подростка с БК. Отмечено затруднение ранней диагностики БК у подростка с эрозивно-язвенными поражениями желудка и 12-перстной кишки. Подчеркивается значение рентгенологического обследования и биопсии слизистой оболочки кишечника при выполнении колоноскопии у больного с хронической гастроэнтерологической патологией. Акцентируется значение приверженности к лечению подростка.
Литература
- Белоусова Е. А. Европейский консенсус по лечению болезни Крона // РМЖ. 2012, № 15, с. 741–747.
- Потапов А. С. Болезнь Крона у детей и подростков. Клинические рекомендации по диагностике и лечению. М., 2010, 13 с.
- Рекомендации Российской гастроэнтерологической ассоциации по лечению болезни Крона у взрослых (проект) // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2013, т. 22, № 6, с. 66–82.
- Богданович Н. Е., Римарчук Г. В., Лозовская Л. И. Хронические заболевания толстой кишки / Хронические неспецифические заболевания кишечника у детей. Под ред. Баранова А. В. М.: Медицина, 1986, с. 107–159







Комментировать