Классификация обморочных (синкопальных) состояний. Диагностика обмороков. Эффективность использования методов диагностики обмороков. Лечение пациентов с обмороками.
Белорусского государственного медицинского университета
Бова А.А.
По данным Фрамингемского исследования, обмороки, или синкопе (греч. syn соединение, связь; коріеіппрерывать, отключать), встречаются в течение жизни у 3 % мужчин и 3,5 % женщин. Каждый третий-четвертый взрослый человек перенес на протяжении жизни хотя бы один обморок. Чаще всего (до 93 % случаев) встречаются доброкачественные нейрогенные обмороки, имеющие благоприятный прогноз и не требующие длительного медикаментозного лечения, реже обмороки, связанные с кардиологическими, неврологическими и другими заболеваниями [1].
Нередко обморок является первым и единственным симптомом жизнеугрожающих состояний и при отсутствии своевременной диагностики ухудшает прогноз течения болезни, а также повышает риск внезапной смерти. Поэтому дифференциальная диагностика обмороков чрезвычайно важна [3, 4].
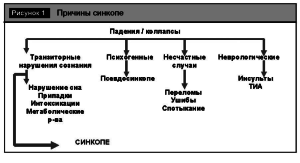
Внезапные нарушения сознания могут встречаться в клинической практике врачей любой специальности. Они могут быть проявлениями различной церебральной и соматической патологии и представляют собой одну из важных проблем современной медицины (рис. 1).
Обморок синдром, характеризующийся кратковременной и относительно внезапной потерей сознания; утратой мышечного тонуса и падением; спонтанным возвращением сознания (в положении лежа).
Основным механизмом всех обморочных состояний является гипоперфузия головного мозга. Уровень смертности среди лиц с синкопальными состояниями составляет 7,5%, среди больных с синкопе сердечной этиологии 18-33 % [2].
Классификация обморочных (синкопальных) состояний
Нейрогенные / нейромедиаторные рефлекторные синкопальные синдромы. Обусловлены рефлекторным воздействием вегетативной нервной системы на регуляцию сосудистого тонуса (его ослаблением) и/или сердечного ритма (его замедлением):
- Вазовагальный обморок (простой обморок).
- Обморок при гиперчувствительности каротидного синуса.
- Ситуационный обморок: при виде крови; при кашле, чихании; при стимуляции рецепторов желудочно-кишечного тракта; при мочеиспускании; при физической нагрузке; другие причины.
- Невралгия тройничного или языкоглоточного нерва.
Ортостатические обмороки. Обусловлены неспособностью вегетативной нервной системы поддерживать сосудосуживающие механизмы это приводит к формированию ортостатической гипотензии, особенно при гиповолемии.
- Обмороки при автономной недостаточности.
- Синдромы первичной автономной недостаточности («истинной» автономной недостаточности, множественной системной атрофии, болезни Паркинсона с автономной недостаточностью и пр.).
- Синдромы вторичной автономной недостаточности (диабетическая нейропатия, нейропатия при амилоидозе и др.).
- Алкоголизм, медикаментозные воздействия.
- Гиповолемия.
- Кровотечения, диарея, болезнь Аддисона.
Обмороки при аритмиях сердца. Обусловлены снижением сердечного выброса, который не соответствует потребностям кровообращения при следующих состояниях:
- Дисфункции синусового узла (включая синдром брадикардии-тахикардии).
- Нарушения предсердно-желудочкового проведения.
- Пароксизмальные суправентрикулярные и желудочковые тахикардии.
- Наследственные синдромы (синдром удлиненного QT, синдром Brugada).
- Нарушения работы имплантированного устройства (кардиостимулятора, кардиовертерадефибриллятора).
- Аритмии, вызванные лекарствами.
Обмороки при структурных поражениях сердца и легких. Обусловлены снижением сократительной способности сердца, неадекватной потребностью кровообращения при клапанных пороках сердца, остром инфаркте миокарда / ИБС, обструктивной кардиомиопатии, миксоме предсердия, остром расслоении аорты, болезнях перикарда / тампонаде сердца, тромбоэмболии легочной артерии / легочной гипертензии.
Цереброваскулярные синкопе. Обусловлены пережатием сосуда, кровоснабжающего как верхнюю конечность, так и часть мозга, при сосудистых синдромах обкрадывания.
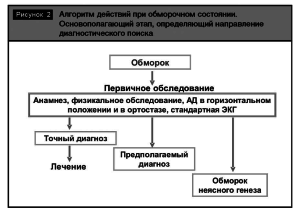
Диагностика обмороков
При проведении диагностики обморочного состояния необходимо ответить на следующие ключевые вопросы [6]:
- Относится ли потеря сознания к обмороку?
- Есть ли у пациента заболевания сердца?
- Есть ли в анамнезе указания на клинические особенности, на основании которых можно предположить диагноз?
Важно уточнить обстоятельства, предшествующие обмороку:
- положение (лежа, сидя или стоя);
- вид деятельности (отдых, изменение позы, во время или после физической нагрузки, во время или сразу после мочеиспускания, дефекации, кашля или глотания);
- предрасполагающие факторы (душные помещения, длительное стояние, постпрандиальный период);
- сопутствующие обстоятельства (испуг, интенсивная боль, повороты головы).
Необходимо также уточнить (у больного или очевидцев) обстоятельства начала обморока: тошнота, рвота, недомогание, потливость, волнение, боль в шее или плечах, потемнение в глазах, сердцебиение, перебои в работе сердца.
Важно уточнить картину бессознательного периода (со слов очевидцев): падение (резкое или мягкое); цвет кожи (бледность, цианоз, покраснение); продолжительность потери сознания; тип дыхания; наличие судорог и их продолжительность; начало судорог относительно начала приступа; прикусывание языка.
Следует изучить постсинкопальный период: тошнота, рвота; потливость; озноб; недомогание; потеря ориентации; мышечные боли; цвет кожных покровов; травматизация при падении; боль в грудной клетке; ощущение сердцебиения; непроизвольные отправления.
При сборе анамнеза уточняются фоновые факторы:
- случаи внезапной смерти у родственников, врожденные заболевания сердца, проявляющиеся аритмиями или обмороками;
- перенесенные заболевания сердца;
- неврологический анамнез (эпилепсия, нарколепсия, паркинсонизм);
- нарушения обмена веществ (диабет и пр.);
- прием лекарственных препаратов (гипотензивные, антиангинальные, антидепрессанты, антиаритмические, мочегонные средства и препараты, удлиняющие интервал QT);
- при повторных обмороках: дата первого синкопального эпизода и количество эпизодов за определенный промежуток времени.
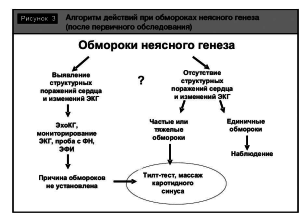
Алгоритм действий при обморочных состояниях описан на рис. 2 и 3.
При назначении диагностических тестов необходимо выделить наиболее информативные и эффективные для данного случая. Критериями эффективности должны быть высокая воспроизводимость результатов. Результаты теста должны позволять прогнозировать развитие и исход спонтанных событий. Механизмы события, спровоцированного при тесте, не должны отличаться от механизма спонтанного события.
Тилт-тест (проба с пассивным ортостазом) позволяет воспроизвести и диагностировать основные типы нейрогенных обмороков. Есть несколько протоколов выполнения тилт-теста (ТТ).
- Вестминстерский протокол: угол наклона стола — 60°; продолжительность до 45 минут.
- Итальянский протокол: медикаментозная стимуляция изопротеренолом (1-3 мкг/мин) либо нитроглицерином (400 мкг аэрозоля). Длительность «лекарственной» фазы 15-20 минут.
Показания для проведения тилт-теста:
1) даже единственный обморок неясного генеза при высоком риске (риске травматизации, связанном с профессиональной деятельностью);
2) повторные обмороки при исключении органического поражения сердца;
3) повторные обмороки у пациентов с органическим поражением сердца, когда «кардиальный» генез обмороков исключен;
4) подтверждение нейрогенной природы обмороков;
5) установление гемодинамического типа обмороков, в том числе на фоне медикаментозной терапии;
6) дифференциальный диагноз обмороков с судорогами и эпилепсией;
7) установление причины повторных «падений» неизвестной этиологии;
8) установление причины развития повторных пресинкопальных состояний и головокружений.
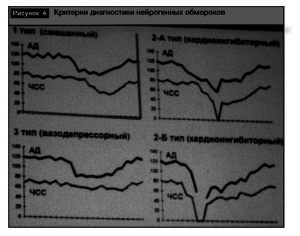
Типы нейрогенных обмороков (НО)
Тип 1 (смешанный): во время обморока ЧСС уменьшается, однако составляет не менее 40 ударов в минуту, либо урежается менее 40 ударов в минуту, но это длится не более 10 секунд. Падение АД опережает урежение ЧСС (рис. 4).
Тип 2А (кардиоингибиторный без асистолий): ЧСС уменьшается до уровня менее 40 ударов в минуту, длится более 10 секунд, однако асистолия длится не более 3 секунд. Снижение АД опережает урежение ЧСС.
Тип 2Б (кардиоингибиция с асистолией): асистолия длится более 3 секунд. Снижение АД совпадает с урежением ЧСС.
Тип 3 (вазодепрессорный): во время обморока ЧСС не уменьшается более чем на 10% от максимальной в ходе титл-теста. Значительное снижение АД.
Хронотропная недостаточность определяется при отсутствии прироста ЧСС при ТТ (или прирост менее 18% от исходного). Избыточный прирост ЧСС (тахикардия как сразу после перехода в ортостаз, так и в ходе ТТ вплоть до наступления обморока ), ЧСС более 130 в минуту.
Интерпретация тилт-теста
У пациентов без структурных поражений сердца тест диагностически значим и не требует дальнейших исследований, если в ходе его выполнения воспроизведен спонтанный обморок.
У пациентов со структурными поражениями сердца «кардиальная» причина обмороков должна быть исключена в первую очередь, как более опасная, несмотря на имеющуюся симптоматику нейрогенных обмороков.
Проведение ТТ с алкогольной провокацией. Показания: обмороки неясного генеза после алкогольной интоксикации. Методика: после первого ТТ (с медикаментозной стимуляцией изопротеренолом) алкогольная провокация.
В клиностазе: 350 мл 5% пива (17,5 г этанола) в течение 5 минут, затем ТТ (30 минут).
Эффекты алкоголя: увеличение ЧСС в положении лежа и стоя; вазодилатация сосудов нижних конечностей и органов брюшной полости.
Отмечен положительный эффект от ингибиторов обратного захвата серотонина.
В диагностике могут быть использованы и другие методы: массаж каротидного синуса, проба Вальсальвы, велоэргометрическая проба, а также комплексное обследование, позволяющее исключить кардиальную патологию.
Показания для проведения массажа каротидного синуса:
1) обмороки, причина которых остается неясной после первоначального обследования, у пациентов старше 40 лет;
2) обмороки, связанные с поворотами головы. Перед обследованием должен быть исключен риск возникновения инсульта, связанный с поражением сонных артерий.
Массаж выполняется справа и слева поочередно в положении пациента лежа на спине и в ортостазе при непрерывном контроле ЭКГ и АД. Минимальная продолжительность массажа 5 с, максимальная 10 с.
Мониторирование ЭКГ показано при развитии обмороков во время или непосредственно после физической нагрузки.
Интерпретация результатов. Класс 1. Тест с физической нагрузкой является положительным, если:
а) во время или сразу после нее воспроизводится обморок, а также регистрируются электрокардиографические и гемодинамические изменения;
b) во время нагрузки даже при отсутствии обморока развивается АВ блокада 2 степени типа Mobitz 2 или полная поперечная блокада.
Проба с физической нагрузкой показана приобмороках во время или непосредственно после физической нагрузки.
Интерпретация результатов. Класс 1. Тест с физической нагрузкой является положительным, если:
a) во время или сразу после нее воспроизводится обморок, а также регистрируются электрокардиографические и гемодинамические изменения;
b) во время нагрузки даже при отсутствии обморока развивается АВ блокада 2 степени типа Mobitz 2 или полная поперечная блокада.
Электрофизиологическое исследование (ЭФИ) возможно при следующих обстоятельствах:
Класс 1. Если при начальном обследовании предполагается, что причиной обморока была аритмия.
Класс 2. Для уточнения природы аритмии, которая уже была идентифицирована как причина обморока; у пациентов, характер профессиональной деятельности которых требует гарантированного исключения кардиальных причин обморока.
Класс 3. У пациентов с нормальной ЭКГ, отсутствием заболеваний сердца и без жалоб на сердцебиение ЭФИ обычно не проводится.
«Золотой стандарт» при диагностике обмороков — регистрация ЭКГ в момент спонтанного обморока (объективное выявление аритмии или достоверное исключение аритмогенного компонента).
При определенных обстоятельствах показаны специальные неврологические обследования:
Компьютерная томография при наличии очаговой неврологической симптоматики;
Электроэнцефалография при судорожной активности;
Допплерография сосудов мозга или сонных артерий при выслушивании шумов над сонной артерией или признаках сосудисто-мозговых наруЭффективность разных методов диагностики сошений в анамнезе.
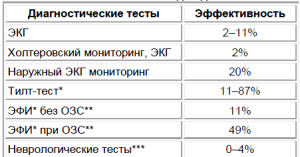
Эффективность разных методов диагностики со-ставляет от 0 до 87 % (таблица).
Эффективность использования методов диагностики обмороков
Провокационный тест; ** органические заболевания сердца; *** (КТ, допплерография сонных артерий)
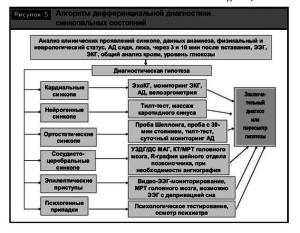
Дифференциальная диагностика синкопальных состояний (рис. 5)
Круг дифференциальной диагностики синкопальных состояний широк. Успех диагностики во многом зависит от анализа клинической картины с опросом самого больного и очевидцев обмороков с обязательным уточнением факторов провокации, клинической картины обморока, предобморочного и послеобморочного состояний, тщательным сбором анамнестических данных, анализом данных лабораторных и инструментальных методов обследования [5].
Первым шагом алгоритма дифференциальной диагностики синкопальных состояний является формулирование диагностической гипотезы (т.е. определение возможного типа приступов) на основании особенностей клинической картины обмороков, анамнестических данных, базовых методов обследования, включая физикальный и неврологический статус, измерение АД сидя, лежа, через 3 и 10 мин после вставания, ЭКГ, ЭЭГ, общий анализ крови, уровень глюкозы в крови.
Второй шаг подтверждение гипотезы путем получения специфических параклинических данных, поддерживающих или отвергающих диагностическую гипотезу. Большое клиническое значение имеет изучение клинических и патофизиологических характеристик приступа, который развивается в условиях клинического эксперимента при проведении провокационных проб или спонтанно во время мониторинга при частых приступах.
Это возможно далеко не всегда. В распоряжении клиницистов часто имеются лишь косвенные данные, позволяющие только с некоторой степенью вероятности судить о генезе синкопе.
В основе патогенеза нейрогенных обмороков лежит нарушение вегетативного обеспечения системы кровообращения, что эпизодически приводит к неадекватным сосудистым реакциям со снижением сосудистого тонуса и частоты сердечных сокращений. Непосредственной причиной обмороков является церебральная гипоперфузия.
Непросто дифференцировать обмороки и эпилептические приступы, прежде всего атонические и генерализованные судорожные с неярко выраженным судорожным компонентом или без адекватного описания приступов очевидцами.
Атонические припадки проявляются внезапной утратой мышечного тонуса, нередко в сочетании с отключением сознания, могут быть как парциальными (при лобной и височной локализации очага), так и генерализованными.
«Височные синкопе» могут начинаться с ауры в виде головокружения, затем следует медленное отключение сознания с «обмяканием», возможно появление судорог и автоматизмов.
Диагностика эпилепсии, особенно в начале заболевания, осложняется отсутствием эпилептической активности на рутинной ЭЭГ. В таких случаях проводится исследование ЭЭГ после депривации сна, видео-ЭЭГ-мониторирование бодрствования и сна, что позволяет зафиксировать эпилептическую активность в 90% случаев. Нередко диагностические затруднения возникают при дебюте эпилепсии у пациентов с обмороками в анамнезе, а также при выявлении у больного с обмороками эпилептиформной активности на ЭЭГ.
Правильная и своевременная диагностика кардиальных синкопальных состояний залог адекватного лечения и более благоприятного прогноза для жизни. Дифференциальная диагностика проводится, прежде всего, с нейрогенными обмороками, а также в ряде случаев с эпилептическими припадками. Потеря сознания и нередко судороги во время кардиальных обмороков обусловлены резким уменьшением минутного объема сердца. В клинической картине кардиогенных обмороков возможно развитие признаков острой левожелудочковой недостаточности.
Многие серьезные нарушения ритма сердца часто не ощущаются больными. При подозрении на кардиогенный генез приступов рекомендуется комплексное кардиологическое обследование, включающее ЭхоКГ, чреспищеводную эхокардиографию, суточный мониторинг ЭКГ, АД, велоэргометрическую пробу и т.д.
Синдром ортостатической гипотензии встречается при многих неврологических и соматических заболеваниях. Постуральная гипотензия и обмороки развиваются из-за недостаточности компенсаторных реакций в ответ на ортостаз, вследствие дефицита адренергических влияний в рамках первичной или вторичной вегетативной нейропатии, а также вследствие кровопотери, приема лекарств.
Диагностика ортостатического обморока основана на клинических особенностях развития обмороков, а также на положительных результатах проб с активным и пассивным ортостазом. Наиболее распространены проба Шеллонга (снижение систолического на 20 мм рт. ст. и больше, диастолического на 10 мм рт. ст. при вставании с отсутствием компенсаторной тахикардии); проба с 30-минутным стоянием, считающаяся положительной при постепенном снижении артериального давления; тилттест; а также суточный мониторинг АД. Для определения нозологической принадлежности ортостатической гипотензии проводится поиск других возможных признаков поражения вегетативной системы, таких как тахикардия в покое, гипертензия в положении лежа, гипогидроз, импотенция, гастропарез, запоры, диарея, недержание мочи, снижение зрения в сумерках, апноэ во сне, и признаков тяжелой соматической патологии.
Трудно дифференцировать обмороки у больных с цереброваскулярными заболеваниями. Обнаружение признаков атеросклеротического процесса или аномалий развития экстраи интракраниальных артерий головы по данным ультразвукового и ангиографического обследования, сосудистого поражения головного мозга по данным нейровизуализации, а также очаговой неврологической симптоматики во время приступа и в межприступный период позволяет диагностировать сосудисто церебральные синкопе, которые по своей сути представляют собой транзиторные ишемические атаки. С другой стороны, необходимо помнить о риске возникновения синкопальных состояний иного генеза у пациентов с цереброваскулярными заболеваниями, прежде всего кардиальных, сочетании обмороков разного генеза у одного больного. Поэтому данный контингент пациентов нуждается в комплексном кардиологическом обследовании. Кроме того, обнаружение островолновых феноменов на межприступной ЭЭГ у больных с цереброваскулярными заболеваниями приводит к гипердиагностике эпилепсии. С другой стороны, эпиактивность на ЭЭГ при сосудистой эпилепсии нередко отсутствует, что также приводит к неправильному диагнозу.
Психогенные приступы редко бывают единственным симптомом конверсионных проявлений, но диагностируются они еще реже, чем встречаются. Как правило, кроме клинических особенностей припадков наблюдаются и другие стигмы, носящие эмоциогенный характер (ощущение кома в горле, исчезновение голоса, разнообразные чувствительные нарушения, зрительные расстройства, болевые синдромы). Проведение психологического обследования, осмотр психиатра, исключение органической патологии приводят к правильной трактовке «обмороков».
Лечение пациентов с обмороками
Лечение зависит от механизма развития обмороков, от риска смерти (связанного с основным заболеванием, а также индивидуального риска у пилотов, водителей и проч.), частоты и тяжести синкопальных эпизодов.
Цель терапии предотвращение обмороков, уменьшение риска смерти.
В первую очередь следует научить пациентов «избегать» обмороков, исключать триггеры, вести «правильный» образ жизни, обязательны физические тренировки динамические физические нагрузки, тилт-тренинг, рекомендуется компрессионный трикотаж.
Из фармакологических средств назначаются бетаблокаторы, антиаритмики, мидодрин. Показана также электрокардиостимуляция.
Литература
- Бова А.А.Синкопальные состояния в клинической практике: учеб.-метод. пособие. Мн.: Асобны, 2009. 45 с.
- Вегетативные расстройства: Клиника, лечение, диагностика / под ред. A.M. Вейна. М., 1998. 752 с.
- Гуков А.О., Жданов А.М.// Кардиология. 2000. № 2. С. 92-96.
- Метелкина Л.П., Верещагин К. В.// Нейрохирургия. 2005. № 4. С. 7-12.
- Носкова Т.Ю.// Атмосфера. Нервные болезни. -2007. № 2.
Данная статья взята из журнала «Медицинские новости», № 7, 2010.




Комментировать