Неврологические нарушения при онкогематологических заболеваниях. Типы поражения ЦНС. Описание поражений.
Пономарёв В.В., Жарикова А.В.
Белорусская академия последипломного образования, Республиканский научно-практический центра радиационной медицины и экологии человека МЗ РБ, Гомель
Неврологические нарушения при онкогематологических заболеваниях (ОГЗ) относятся к числу вто- ричных поражений нервной системы. Они объеди- няют различные по механизмам развития и локали- зации патологические состояния нервной системы, связанные с опухолевыми заболеваниями системы крови. Онкогематологические заболевания состав- ляют 3% всех новообразований у взрослых и 36,6% у детей [4, 13, 18]. История изучения данной про- блемы насчитывает более 160 лет: в 1845 г. Р. Вирхов впервые описал хронический миелолейкоз. Значительный прогресс в исследованиях достигнут за последние 10–15 лет, стало известно огромное количество научных фактов, радикально изменив- ших фундаментальные представления об онкоге- матологических заболеваниях. Полученные с по- мощью современных молекулярно-генетических методов новые данные позволили объяснить хро- мосомные механизмы развития этой патологии, изменились взгляды на ее патогенез, иными стали терапевтические подходы. Однако, несмотря на существенные достижения, ряд вопросов диагно- стики и выбора лечебной тактики при ОГЗ оконча- тельно не решен. Больные нередко оказываются в поле зрения не только неврологов и гематологов, но и врачей других специальностей (нейрохирургов, терапевтов).
Присоединение неврологической симптоматики к основным симптомам онкогематологических забо- леваний значительно усугубляет тяжесть состояния больных и влияет на исход [4–6]. Наблюдается неуклонный рост частоты неврологических ослож- нений химиотерапии (ХТ), в основном обусловлен- ный интенсификацией противоопухолевого лечения и широким использованием нейротоксичных цито- статиков [16]. Увеличение продолжительности жиз- ни при ОГЗ способствует проявлению токсических эффектов химиотерапии [12, 16, 20].
Выделяют три основных типа развития неврологи- ческих нарушений при ОГЗ. Как правило, пораже- ние нервной системы развивается остро или подо- стро на фоне ярких клинических проявлений онкогематологических заболеваний (общей слабости,повышения температуры до субфебрильных цифр, увеличения периферических лимфатических узлов, гепатоспленомегалии и гиперлейкоцитоза в пери- ферической крови). При втором типе развития (встречается значительно реже) неврологическая симптоматика предшествует клинической картине онкогематологических заболеваний. Третий тип: поражение нервной системы возникает спустя 1–3,5 года после лечения ОГЗ (в том числе алло- трансплантации костного мозга) в стадии костно- мозговой ремиссии [13, 23]. Патоморфологические нарушения при ОГЗ обычно связаны с замещением нормальной гемопоэтической ткани опухолевыми клетками и (или) инфильтрацией ими различных отделов нервной системы [4–6]. Наиболее типич- ные изменения – формирование лейкемических инфильтратов, а также демиелинизация, астроцитоз, глиоз [23].
Поражение нервной системы встречается при всех видах лейкозов, однако чаще (в 40–65% случаев) – при лимфобластных лейкозах [19]. При миелобла- стных лейкозах неврологические проявления встречаются реже, преобладая при рецидивах за- болевания [13]. По мнению R. Walker, лейкоз может поразить нервную систему в любом месте и при любом течении болезни [28]. Поражение централь- ной нервной системы при лейкозах (нейролейке- мия) обычно носит метастатический характер, что доказано прямыми методами хромосомного анали- за, выявившего в бластных клетках цереброспи- нальной жидкости (ЦСЖ) те же изменения хромо- сомного набора, что и в клетках костного мозга [13]. При разрушении мягкой мозговой оболочки лейке- мические инфильтраты могут проникать в вещество головного и спинного мозга. По данным F. Garzuly et al., церебральные лейкемические очаги встречаются при миелобластных лейкозах в 12 раз чаще. Инфильтраты твердой мозговой оболочки, спинно- мозговых корешков и периферических нервов преобладают при лимфобластных лейкозах [22].
Нейролейкемия характеризуется прежде всего менингеальным и гипертензивным синдромами. У больных отмечаются распирающая головная боль, тошнота и рвота по утрам, отек дисков зрительных нервов, ригидность затылочных мышц, синдром Кернига [5]. Реже наблюдаются диплопия, слабость лицевой мускулатуры, другие признаки поражения черепных нервов [5]. В ЦСЖ обычно обнаруживают цитоз с преобладанием бластов. Обнаружение все- го 1 атипичной клетки в 1 мкл ЦСЖ означает, что в ЦНС находится уже 105 бластных клеток [11]. Клас- сический диагностический критерий нейролейкемии– обнаружение бластных клеток в цитопрепарате ЦСЖ при цитозе > 5 в 1 мкл (кл/мкл), сопровожда- ющееся неврологической симптоматикой [21]. Лейкемическое поражение ЦНС может протекать бессимптомно и ЦСЖ бывает нормальной, но затем развивается острая неврологическая патология [25]. В таких ситуациях при компьютерной томографии головного мозга может обнаруживаться очаго- вое поражение вещества мозга [4]. У 50% больных без клинических проявлений нейролейкемии с нор- мальной ЦСЖ при морфологическом исследовании выявляется лейкозная инфильтрация оболочек го- ловного мозга [4]. В 20% случаев при онкогемато- логических заболеваниях имеют место интракрани- альные геморрагии (субдуральные, эпидуральные и внутримозговые гематомы) [24] или инфаркты мозга, развитие которых связано с тромбоцитопе- нией, лейкостазами, гипергомоцистеинемией или коагулопатией [15]. Могут наблюдаться мозжечковые симптомы паранеопластического характера за счет избыточной продукции цитокинов и активаторов плазминогена [16, 17].
Поражение периферической нервной системы при лейкозах также встречается. Оно может быть свя- зано с самим заболеванием или с осложнениями терапии [10, 12, 16]. На вероятность развития невропатий у пациентов с лейкозами влияют воз- раст пациентов, обусловливающий изменение фармакокинетики химиопрепаратов, сопутствую- щие заболевания, предшествующее поражение пе- риферических нервов за счет сахарного диабета, хронической интоксикации алкоголем и др. [10, 16]. Невропатии наблюдаются почти у половины боль- ных, но только у 5–10% из них имеют грубую клини- ческую симптоматику, выражающуюся в нарушениях тактильной и болевой чувствительности, паре- стезиях, мышечной слабости, онемении конечно- стей или нейропатической боли [2, 5, 6]. Инфиль- трация бластными клетками периферических не- рвов при лейкозах проявляется разнообразными двигательными и чувствительными нарушениями в конечностях с формированием картины сенсомо- торной аксональной полиневропатии или поражением черепных (чаще лицевого, тройничного, отво- дящего) нервов [10]. Иногда такая патология напо- минает синдром Гийена – Барре [10, 12, 26]. При хроническом лимфолейкозе описаны случаи сен- сомоторной полиневропатии, связанной с IgM- антиганглиозидными антителами, хронической вос- палительной демиелинизирующей полиневропатии, множественной мононевропатии, связанные с вас- кулопатией или инфильтрацией спинномозговых корешков и нервных стволов [10, 13]. Демиелини- зирующая полиневропатия у больных с парапроте- инемиями (моноклональная гаммапатия, множе- ственная миелома, макроглобулинемия Вальден- стрема) часто бывает обусловлена секрецией им- муноглобулинов, способных взаимодействовать с миелин-ассоциированным гликопротеином [10].
Онкогематологические заболевания сопровожда- ются такими серьезными осложнениями, как бакте- риальные, грибковые и вирусные менингиты и ме- нингоэнцефалиты, обусловленные миелотоксиче- ским агранулоцитозом [7]. Для ОГЗ также характер- но развитие анемического синдрома, как проявле- ние самого заболевания и как осложнение химио- терапии. Анемический синдром может сопровож- даться дефицитом витамина В12 и фолиевой кис- лоты с развитием гипергомоцистеинемии, которая является одним из факторов развития деменции и может стать одной из причин развития когнитивных нарушений [9]. Описаны случаи развития прогрес- сирующей лейкоэнцефалопатии при хроническом лимфолейкозе на фоне аутоиммунной гемолитиче- ской анемии [27].
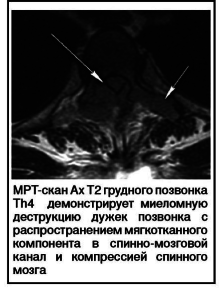
Основная причина неврологических осложнений при множественной миеломе (ММ) – прямое по- вреждение нервной системы опухолевыми клетка- ми [2]. Большинство вариантов множественной ми- еломе отличается выраженной тенденцией к очаго- вому опухолевидному росту. Пролиферирующие в костном мозге миеломные клетки приводят к раз- рушению костного вещества [2, 6]. В первую оче- редь деструктивные процессы развиваются в плос- ких костях, позвоночнике и своде черепа с развити- ем оссалгического синдрома. При прогрессирова- нии болезни нарастает разрушение костей с про- растанием опухолевого инфильтрата из позвоноч- ника, ребер или мягких тканей паравертебрального пространства в спинномозговой канал [2]. В дебюте множественной миеломы часто встречается болевой синдром в позвоночнике, положительные симптомы натяжения в сочетании с чувствительными нарушениями, эпизодическое недержание мочи, преходящая дисциркуляторная ишемическая мие- лопатия. У 10% пациентов развивается компресси- онно-спинальный синдром различного уровня с нижним парапарезом или параплегией, с наруше- нием функции тазовых органов [6]. Мышечную слабость, потерю чувствительности и нарушение функций тазовых органов следует рассматривать как предвестник развития пареза, что должно слу- жить сигналом к немедленному обследованию больного с целью определения уровня компрессии спинного мозга [2, 5]. В данной ситуации наиболее информативна магнитно-резонансная томография (рисунок).
Рисунок. МРТ грудного отдела позвоночника и спинного мозга больного К.с множественной миеломой
Нередко больные длительное время до установления диагноза множественной миеломы проходят лечение у невролога по поводу невропатии, радикулопатии, люмбоишиалгии [2]. По мнению М.И. Пузикова и др., у пациентов, получавших лечение по поводу множественной миеломы, рано проявля- лись симптомы дисфункции вегетативной нервной системы, пирамидные и мозжечковые нарушения, нарушения вазомоторной реактивности и ауторегу- ляции мозгового кровотока, системные нарушения микроциркуляции [14]. Данные изменения в сочета- нии с комбинированной химиотерапией могут спо- собствовать развитию метаболической энцефало- патии, когнитивным нарушениям [2, 14]. Продукция моноклонального белка при множественной миеломе приводит к увеличению вязкости крови, зача- стую с развитием разнообразных неврологических проявлений (парестезии, сонливость, головная боль, головокружение, нистагм, атаксия, диплопия, снижение слуха) [1, 2, 6]. Нарушение микроцирку- ляции в сосудах головного мозга и связанные с ним нарушения межуточного обмена в нервной системе могут стать причиной парапротеинемической комы. Быстрота развития коматозного состояния различ- ная. У некоторых больных оно возникает внезапно, у других развивается постепенно после ряда про- дромальных симптомов (дезориентация, психозы, нарушения когнитивных функций) [2, 6].
Особого внимания заслуживают симптомы ОГЗ у больных в периоде полной ремиссии других прояв- лений лейкоза, чаще при лимфобластных лейкозах. Подобные нарушения расцениваются как рецидивы лейкозов с изолированным экстрамедуллярным поражением. Клиническая картина рецидивов у 42,8% больных аналогична первичному эпизоду, у остальных вовлечение нервной системы носит более распространенный характер [3].
Одним из специфичных, но нечастых проявлений миелобластных лейкозов (20%) считается развитие хлором, представляющих собой лейкозную опухолевидную инфильтрацию зеленой окраски. Хлоро- мы обычно носят множественный характер, лока- лизуются избирательно (глазницы, грудина, ребра, тела позвонков), обладают агрессивным ростом. Прорастая окружающие ткани, хлоромы могут ком- премировать прилегающие структуры нервной системы [8, 13].
С внедрением в клиническую практику пересадки костного мозга для лечения лейкозов картина ОГЗ изменилась. По данным F. Graus et al. [23], наиболее часто у больных с трансплантацией костного мозга (n = 425) встречались внутричерепные (чаще субдуральные) гематомы (3,8%), метаболические энцефалопатии (3%), инфекции ЦНС (2%).
Причинами неврологических осложнений химиоте- рапии ОГЗ являются в основном нейротоксические цитостатики (винкаалкалоиды, производные платины, метотрексат, циклофосфамид), глюкокортико- стероиды, интерфероны [16]. Нейротоксичность может проявляться на всех уровнях нервной си- стемы. Периферическая нейротоксичность пред- ставлена периферическими вегетативными нару- шениями (запоры, холинергический синдром, син- дром Рейно), дистальной и краниальной невропа- тией различного характера. Центральная нейроток- сичность может сопровождаться двигательными нарушениями (пирамидными, мозжечковыми, экс- трапирамидными), нарушениями уровня сознания (сонливость, обмороки), вегетативными и психове- гетативными нарушениями (вегетативные кризы и лабильность, тревога, депрессия, астения), голов- ными болями и нарушением памяти. Информации о нейротоксичности после завершения лечения ОГЗ в литературе мало. Встречаются единичные сооб- щения о полиневропатии, синдроме Рейно и транзиторных ишемических атаках после лечения цисплатином, а также констатация ухудшения когнитивных функций у пациентов, получавших лечение различными цитостатиками [16].
Диагностика нейролейкемий обычно не вызывает затруднений при возникновении неврологических нарушений на фоне развернутой клинической кар- тины лейкоза и его лабораторного подтверждения (наличие бластных клеток в пунктате костного моз- га или периферической крови). Значительные сложности возникают у клинициста, если невроло- гическая симптоматика развивается у больных с лейкозом в стадии костномозговой ремиссии, осо- бенно в случаях, опережающих клинику лейкоза. Это связано с тем, что у таких больных отсутствуют патогномоничные неврологические или нейровизу- ализационные изменения. В подобных случаях ве- дущее диагностическое значение приобретают ци- тологические исследования ЦСЖ с помощью мо- ноклональных антител для выявления лейкемических (бластных) клеток [5].
Заслуживает внимания исследование когнитивных функций у больных с гемобластозами как ранний признак нарушений микроциркуляции головного мозга и нейротоксичности химиопрепаратов с помощью методов нейропсихологического тестирования, исследования когнитивного вызванного потен- циала, иммунологических анализов с выявлением бета-амилоида и фосфорилированного тау- протеина в ЦСЖ как маркѐров ранних стадий нейродегенеративного процесса и деменции.
При лечение нейролейкемии сочетают интрате- кальные введения препаратов с облучением голо- вы. Люмбальные пункции с введением лекарствен- ных препаратов выполняют с коротким интервалом (обычно 1–2 дня). Все пункции проводят на фоне индукционной химиотерапии [4, 5]. Число пункций зависит от того, насколько быстро достигнута сана- ция ЦСЖ. Затем в перерыве между двумя курсами консолидации проводят облучение головы в дозе 2400 рад. Большое значение придается профилак- тике ОГЗ путем 5 интратекальных введений тех же препаратов 1 раз в 3 месяца на фоне поддержива- ющей терапии лейкоза [4].
Современная медицина для предотвращения раз- вития ОГЗ предлагает применение альфа- интерферонов (гливек в дозе 5 млн ед. подкожно; длительность лечения определяется молекуляр- ным ответом, в среднем составляет 6–9 месяцев) и L-аспарагиназы [4, 5]. При множественной миеломе эффективны программы химиотерапии с использо- ванием лечебного плазмафереза с целью профи- лактики осложнений гипервискозного синдрома и развития парапротеинемической комы [2]. При ком- прессии спинного мозга и подтверждении ее опухо- левой природы одним из основных методов лече- ния является локальная лучевая терапия. Допол- нительно назначается дексаметазон в высоких до- зировках – 16 мг в сутки. Другой вариант лечения компрессии спинного мозга – интенсивная систем- ная ХТ. Декомпрессионную ляминэктомию выполняют редко [4].
Для профилактики нейротоксических эффектов цитостатиков при лечении онкогематологических па- циентов разрабатываются протекторы, обеспечивающие избирательную защиту здоровой ткани без уменьшения противоопухолевого действия химиотерапии. Это амифостин, глутамин, нимодипин, ко- роткие фрагменты адренокортикотропного гормона, нейротрофины, семакс, инсулиноподобный фактор роста-1, фактор роста нерва [12, 16].
Коррекция неврологических нарушений должна проводиться своевременно с целью обратимости нарушений, вызванных непосредственным действием опухолевых клеток и нейротоксичностью препаратов. Целесообразно использование сосу- дистых и ноотропных препаратов, средств, улуч- шающих тканевой обмен, блокаторов кальциевых каналов, антихолинэстеразных средств, витаминов, ненаркотических анальгетиков, психотропных пре- паратов и препаратов альфа-липоевой кислоты [12, 16]. Рецидивы нейролейкозов рассматривают как появление и пролиферацию нового, чаще всего устойчивого к проводимой терапии клона лейкемических клеток. В качестве лечения назначают метотрексат, цитозар и преднизолон, а также обязательную системную индукционную терапию [12].
Таким образом, своевременная диагностика невро- логических проявлений онкогематологической па- тологии и рационально выбранная лечебная такти- ка позволяют предотвратить рецидивы заболева- ния, сохранить жизнь больных и улучшить ее качество.
ЛИТЕРАТУРА
1. Абдулкадыров К.М. Клиническая гематоло- гия. – М., 2006.
2. Бессмельцев С.С., Абдулкадыров К.М. Множественная миелома. – СПб., 2004.
3. Варламова И.В. Рецидивы поражения ЦНС и их лечение при острых лейкозах и гематосаркомах: автореф. дис. канд. мед. наук. –М., 1993. – 24 с.
4. Волкова М.А. Клиническая онкогематология.– М., 2001.
5. Воробьева А.И. Руководство по гематологии.– Т. 1.– М., 2002.
6. Воробьева А.И. Руководство по гематологии.– Т. 2.– М., 2002.
7. Готман Л.Н., Яцык Г.А., Воробьев В.И. // Те- рапевт. архив.– 2010. – Т.82, №1.–С. 56–58.
8. Гусев Е.И., Бурд Г.С., Никифоров А.С.Неврологические симптомы, синдромы, симптомокомплексы и болезни. – М.: Медицина, 1999.
9. Калашникова Л.А., Добрынина Л.А., Устю- жанина М.К. // Невролог. журн. – 2004. – Т.9,№3. – С. 48–54.
10. Левин О.С. Полиневропатии. – М., 2005.
11. Мякова Н.В., Карачунский А.И. // Гематол. и трансфузиол. – 2000. – Т.45, № 6. – С. 37–40.
12. Переводчикова Н.И. Руководство по химиотерапии опухолевых заболеваний. – М.,2005.
13. Пономарев В.В. Редкие неврологические синдромы и болезни. – СПб., 2005.
14. Пузиков М.И., Пряников И.В., Давтян А.А. //Клин. неврол. – 2009. – №1.– С. 9–12.
15. Чечеткин А.О., Ионова В.Г. // Невролог. журн. – 2004. – №3. – С. 48–54.
16. Шатрова И.Н., Фокина Н.М. // Невролог. журн. – 2006. – №4. – С. 5–9.
17. Anderson K., Blomstrand C., Frizel M. et al. //Lakartidningen. – 1990. – Vol. 87, N 20. –P. 1761–1764.
18. Akenami F.O., Koskiniemi M., Farkkila M. et al.// J.Clin. Pathol. – 1997. – Vol. 50, N 2. –P. 157 160.
19. Aysun S., Topcu M., Gunay M. et al. // Pediatr.Neurol. – 1994. – Vol. 10, N 1. – P. 40–43.
20. Cowell C.T., Dietsch S. // J. Pediatr. Endocrinol.Metab. – 1995. – Vol. 8, N 4. – P. 243–252.
21. Doerfell W, Zintl F., Malke H. et al. // Haemotol.Blood Ransfuse. – 1990. – Vol. 33. – P. 494–515.
22. Garzuly F. // Orv. Hetil. – 1994. – Vol. 135,N24. – P. 1291–1295.
23. Graus F., Saiz A., Sierra J. et al. // Neurology. –1996. – Vol. 46, N4. – P. 1004–1009.
24. Hidetoshi N., Sungdo K., Takaaki T. et. al. // Eur. Spine J. – 2009. – Vol. 18, N2. – P. 220–223.
25. Laningham F., Kun L, Reddick W. et al. // Neuroradiology. – 2007. – Vol. 49, N 11. –P. 873–888.
26. Rison R. // Cases J. – 2008 – Vol.1 – P255.
27. Visco C., Marchioni E., Pomponi F. et al. // Ann.Hematol. – Vol. 88, N 2. – P. 188–189.
28. Walker R.W. Neurologic complications of leu- kemia // Neurol. Clin. – 1991. – Vol. 9, N 4. –P. 989–999.
Источник: Медицинские новости. – 2011. – №1. – С. 6-9.



Комментировать