Выполнение интубации трахеи для защиты дыхательных путей. Методы, облегчающие интубацию и их описание.
Автор(ы): Др. Сасанка С. Дхараб (Тасмания, Австралия)
Выполнение интубации трахеи для защиты дыхательных путей до настоящего времени остается золотым стандартом анестезиологии и интенсивной терапии. В большинстве случаев привычная оротрахеальная или назотрахеальная интубация выполняется при помощи ларингоскопа с прямым или изогнутым клинком. Существуют методы, облегчающие интубацию, например, внешнее надавливание на гортань, а также вспомогательный инструментарий: бужи, стилеты и щипцы Мэйджилла.
Возникающие во время интубации сложности могут быть следствием ряда факторов. Кроме того, сложная интубация может быть трудно прогнозируемой. В подобной ситуации нужно иметь готовую тактику действий и уметь пользоваться необходимым оборудованием. Грамотный подход к проблеме трудной интубации помогает предотвратить летальный исход, осложнения и/или сердечно-сосудистые нарушения, возникающие вследствие гипоксии Анестезиолог должен владеть общими элементами алгоритма действий в случае «сложных дыхательных путей» («СДП»).
Основные моменты этого алгоритма включают:
- Распознавание случая «сложных дыхательных путей» («СДП»);
- Придания пациенту оптимального для манипуляций в области дыхательных путей положения;
- Тактика при случае «сложных дыхательных путей» («СДП») у пациента под общей анестезией;
- Тактика ведения пациента, которого невозможно как интубировать, так и вентилировать;
- Подтверждение положения эндотрахеальной трубки;
- Экстубация или смена эндотрахеальной трубки у пациента с «сложными дыхательными путями» («СДП»).
В течение многих лет предпринимались попытки оценки различных факторов, приводящих к трудной интубации, что в результате привело к развитию ряда вспомогательных методов. Из предложенных техник лучше всего выбирать ту, которая наилучшим образом подходит к условиям Вашей работы.
Оротрахеальная интубация с помощью прямой ларингоскопии
После установки внутривенного доступа и преоксигенации выполняется индукция в анестезию. Необходимо иметь источник кислорода и принадлежности для масочной вентиляции.
При потере сознания может развиваться обструкция дыхательных путей; ниже представлены основные механизмы ее развития:
- Релаксированное мягкое небо опускается на заднюю стенку глотки;
- Расслабление мышц диафрагмы рта позволяет языку опускаться на заднюю стенку глотки (западение языка);
- Надгортанник закрывает вход в гортань.
Предупреждение механической обструкции дыхательных путей
Для предупреждения механической обструкции дыхательных путей могут быть использованы различные приспособления:
- Ротоглоточный (орофарингеальный воздуховод) Весьма эффективен, хотя следует соблюдать осторожность при его введении, чтобы избежать повреждения зубов и мягких тканей полости рта пациента.
- Носоглоточный (назофарингеальный воздуховод)
В период пробуждения после общей анестезии может переноситься пациентом лучше, чем ротоглоточный. Менее выражены саливация и кашель. Введение этого воздуховода может осложниться носовым кровотечением.
- Ларингеальная маска (ЛМА)
Может быть использована для первичного восстановления проходимости дыхательных путей у пациента без сознания. Применятся для неотложного восстановления проходимости дыхательных путей, однако, не защищает от регургитации и аспирации желудочного содержимого.
- Ротоглоточный воздуховод с манжетой (The Cuffed Oropharyngeal Airway — COPA)
Представляет собой модифицированный ротоглоточный воздуховод, снабженный надувной манжетой, расположенной на дистальном его конце.
- Ларингеальная трубка (ЛТ)
Короткая S-образная трубка с двумя манжетами: маленькой пищеводной манжетой на дистальном конце, которая блокирует вход в пищевод и снижает риск раздутия желудка во время вентиляции, и большой фарингеальной манжетой, стабилизирующей положение трубки и обтурирующей носо- и ротоглотку. Между двумя манжетами расположено вентиляционное отверстие, находящееся в проекции входа в гортань. Ларингеальная трубка (ЛТ) устанавливается вслепую при помощи специальных «зубных меток».
При необходимости интубации следует приготовить:
- Подушку или надувное кольцо
С помощью которых можно поднять голову на 8-10 см над поверхностью стола. Этот прием помогает совместить геометрические оси гортани и глотки, что облегчает интубацию. У беременных или пациентов, страдающих ожирением, подушка может подкладываться под плечи и межлопаточную область, что позволяет поднять верхнегрудной отдел позвоночного столба, улучшая визуализацию гортани во время прямой ларингоскопии.
- Исправный ларингоскоп с двумя клинками
- Надежную систему отсасывания
- Интубационный стилет и резиновый буж Эшманна (Eschmann)
- Два зажима Мэйджилла
- Спрей для местной анестезии и увлажняющий гель для смазывания трубки (любрикант)
- Пластырь или полоску ткани для фиксации эндотрахеальной трубки
- Cтетоскоп (для подтверждения правильного положения интубационной трубки)
- Принадлежности для тампонады глотки в случае оперативных вмешательств в области носовых ходов, полости рта, языка и глотки
- Средства мониторинга
- Необходимо иметь ассистента, который оказывает помощь при интубации
Помимо того, что ассистент подает ларингоскоп, эндотрахеальную трубку или отсос, его помощь может понадобиться при необходимости внешнего давления на гортань или отведения правого угла рта для улучшения визуализации голосовой щели. Надавливание на гортань производится в проекции щитовидного хряща и может быть направлено как назад, так и вперед, что помогает визуализировать голосовую щель. Не следует путать этот прием с перстневидной компрессией (прием Селлика).
Некоторые из распространенных причин трудностей при прямой ларингоскопии
- Неправильное положение пациента
Избыточное переразгибание шеи ведет к трудностям при визуализации голосовой щели. Избыточное сгибание затрудняет введение ларингоскопа в полость рта.
- Недостаточная миорелаксация
- Положение клинка ларингоскопа
Язык не должен прослеживаться с правой стороны клинка.
- Идентификация анатомических структур
Визуализация надгортанника является ключом к выведению голосовой щели.
- Положение кончика клинка
Если кончик клинка недостаточно глубоко введен в валлекулу, визуализация гортани будет ближе к III степени сложности; если введен слишком глубоко (в пищевод) — визуализация гортани становится полностью невозможной. Последняя ситуация типична при интубации новорожденных.
- Избыточные усилия при выполнении давления на перстневидный хрящ затрудняют ларингоскопию.
- Лучше всего позиционирование гортани для интубации может выполнить только сам врач, осуществляющий интубацию
Попросите ассистента установить пальцы на нужную область шеи, а далее сами управляйте его рукой. По достижении наилучшей визуализации ассистент продолжает давить на гортань.
Дополнительные средства / оборудование для облегчения интубации
- Рукоятки для ларингоскопов
Использование короткой рукоятки облегчает введение клинка в полость рта в случаях, когда рукоятку обычной длины использовать неудобно, например, у пациентов с увеличенными молочными железами, беременностью или ожирением.
- Клинки
Наиболее часто у взрослых применяется клинок Макинтоша. Прямой клинок Миллера обычно используется у детей. Полио-клинок был создан для интубации пациентов, находящихся на кирасной ИВЛ («железное легкое» — «ironlung»); на данный момент его использование может оказаться полезным в случаях трудной интубации на фоне больших, «нависающих» молочных желез.
- Адаптеры
Эти приспособления устанавливаются между рукояткой и клинком ларингоскопа для изменения угла между ними, что может помочь в визуализации передних отделов гортани.
- Специальные ларингоскопы
Клинок ларингоскопа МакКоя (McCoy) имеет сгибающийся кончик, положение которого может контролироваться анестезиологом (рисунок «Ларингоскоп МакКоя»).
Рисунок «Ларингоскоп МакКоя»
Кончик клинка сгибается в верхнем (переднем) направлении и поднимает надгортанник. Согласно отзывам, использование клинка МакКоя позволяет перевести III степень сложности интубации (визуализации голосовой щели) по Кормаку-Лехану (Cormack-Lehane) во II, а II — в I. Для визуализации гортани и установки проводника для интубационной трубки может быть также использован ригидный бронхоскоп.
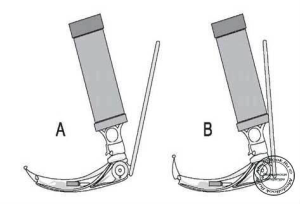
- Стилет
Представляет собой покрытую пластиком гибкую металлическую проволоку, которая используется для придания эндотрахеальной трубки необходимой изогнутой формы и жесткости (рисунок «А — Интубация с использованием стилета. В — интубация с использованием резинового бужа.»).
Рисунок «А — Интубация с использованием стилета. В — интубация с использованием резинового бужа.»
Необходимо соблю дать осторожность, поскольку использование стилета может привести к травме дыхательных путей.
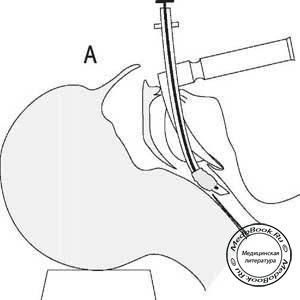
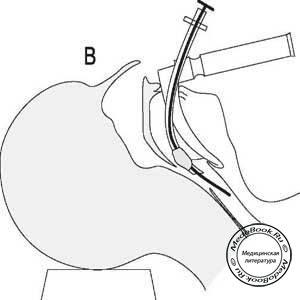
- Интродюсер
Представляет собой ригидный проводник направитель для проведения интубационной трубки в гортань. Примером типичного направителя является резиновый буж, который имеет слегка загнутый кончик (рисунок «А — Интубация с использованием стилета. В — интубация с использованием резинового бужа.») и пластиковый полый катетер для смены трубок. Просвет последнего служит для подачи кислорода. Интродюсер особенно ценен, когда визуализируется небольшая часть гортани или только надгортанник. Анестезиолог подводит загнутый кончик интродюсера под край надгортанника и далее в гортань до уровня, когда можно почувствовать кольца трахеи. Если кольца трахеи не ощущаются, существует риск введения интродюсера в пищевод. При корректной установке проводника по нему в трахею вводится интубационная трубка; далее интродюсер удаляется.
Однако, при попытке проведения трубки по бужу нередко возникают трудности. В подобной ситуации нужно действовать по следующему алгоритму:
- Интродюсер введен в дыхательные пути на необходимую глубину?
- Не слишком ли велико различие между внешним диаметром интродюсера и внутренним диаметром трубки?
Разогретая (мягкая) и хорошо смазанная трубка малого размера (обычно 6, 6,5 или 7,0) лучше проходит по направителю (обычно резиновый буж) поскольку не «провисает» и не выталкивает интродюсер из дыхательных путей. Усиленную (ригидную) эндотрахеальную трубку обычно легче провести по бужу, поскольку она мягче.
- Гортань расположена слишком высоко?
В этом случае подтягивание языка вперед является приемом помогающим провести трубку в нужном направлении.
- Достаточна ли миорелаксация?
- Просвет гортани слишком мал для проведения трубки этого диаметра Используйте трубку диаметром на полразмера меньше.
- Трубка упирается в переднюю комиссуру?
Поверните трубку вокруг своей оси на 90° против часовой стрелки. Этот прием позволяет развернуть косой срез трубки назад и облегчает ее проведение.
Прогнозирование трудной интубации
Разработаны методы прогнозирования потенциально трудной интубации. Шкала Маллампати основана на оценке структур ротоглотки пациента, сидящего напротив анестезиолога. Пациента просят открыть рот и высунуть язык. Открывающийся при этом вид на структуры ротоглотки позволяет анестезиологу судить о вероятной сложности интубации. Оценка зависит от опыта специалиста, который ее выполняет.
Прогнозирование трудной интубации по классификации Маллампати и классификации Кормака — Лихана
Смена эндотрахеальной трубки
При необходимости замены ранее установленной интубационной трубки:
- Проверьте надежность внутривенного доступа
Необходимо иметь в наличии все препараты для проведения анестезии и купирования возможных нарушений. Проверьте наличие дополнительного инструментария и оборудования (см. выше).
- Необходимо седатировать пациента и ввести миорелаксанты.
- Перед сменой трубки в течение 3 минут выполняется преоксигенация Смена трубки может быть затруднена и занять определенное время.
- Удалите секрет из ротоглотки для улучшения визуализации.
- Проведите интродюсер в трубку и удалите ее, оставляя интродюсер на месте
Далее необходимо провести по интродюсеру новую трубку и удалить его. Может потребоваться трубка меньшего диаметра, так как на фоне предшествующей интубации дыхательные пути могут быть отекшими.
- Убедитесь в правильном положении трубки путем наблюдения за экскурсиями грудной клетки, аускультации или при необходимости с помощью капнографии.
Вентиляция и интубация невозможны
- Если пациента не удалось заинтубировать, оставьте попытки и возвратитесь к масочной вентиляции Если вентиляция адекватна, подумайте о дополнительных методах и приспособлениях, которые могут оказаться полезными в сложившихся обстоятельствах.
- Если масочная вентиляция не удается, даже несмотря на использование дополнительных приспособлений, позовите кого-нибудь на помощь
Если это возможно, разбудите пациента или подготовьтесь к экстренной крикотиреотомии (коникотомии).
- Через перстнещитовидную (коническую) мембрану вводится канюля 14G или крикотиреотомическая канюля
Через нее в легкие пациента под давлением подается кислород, что является вариантом струйной транстрахеальной вентиляции (СТТВ — ТиУ).
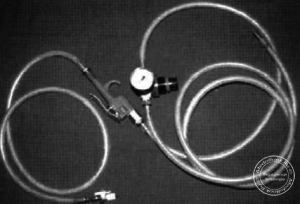
- Источником кислорода являются централизованная система подачи или баллон
Источники соединены с регулятором давления и струйным приводом, который далее сообщается с крикоти- реотомической канюлей посредством соединения Люэр (рисунок «Аппарат для струйной вентиляции в собранном виде»).
Рисунок «Аппарат для струйной вентиляции в собранном виде»
Помните, что кислород находится под высоким давлением! При использовании этого способа ИВЛ существует риск баротравмы. Необходимо точно настроить давление вентиляции и убедиться в отсутствии каких- либо препятствий на пути экспираторного потока.
- Струйная вентиляция работает за счет высокой скорости струи кислорода, которая увлекает за собой значительные объемы воздуха, входящие в открытую голосовую щель (эффект Вентури).
- Поддержание оксигенации остается основной целью СТТВ, что достигается путем уменьшения дыхательных объемов, высокой частоты дыхания (20-40/мин) и удлинением соотношения времени вдоха к времени выдоха (1:Е) (до 1:4).
- В качестве источника сжатого кислорода может быть использована экстренная подача 02 анестезиологического аппарата, что можно осуществить путем присоединения неподатливого контура к общему газовому выходу и 15-мм коннектором для эндотрахеальной трубки
Однако, необходимо заметить, что многие современные аппараты оборудованы клапаном безопасности, который не позволяет создавать избыточное давление в контуре и, таки образом, делает невозможным проведение СТТВ.
- Коннектор интубационной трубки размером 7,5 может быть соединен с цилиндром шприца Люэр — 3 мл, позволяет соединить самораздувающийся мех с одной стороны и канюлю для СТТВ — с другой Некоторое количество кислорода может быть доставлено путем сильного сдавления мешка, но это уже не «струйная вентиляция».
- Все представленные мероприятия носят характер временных.
Назотрахеальная интубация при помощи прямой ларингоскопии
- В носовые ходы может быть введен местный анестетик (спрей), например, 4-10% кокаин (максимум 1,5 мг/кг) который, кроме того, обладает вазоконстрикторными свойствами или 2-10% лидокаин (максимум 3 мг/кг).
- Для снижения риска носового кровотечения могут быть использованы сосудосуживающие препараты (фенилэфрин, псевдоэфрин) в виде назального спрея.
- Необходимо смягчить интубационную трубку путем погружения ее в теплую чистую воду.
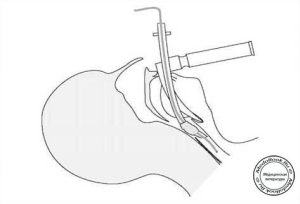
- Интубационная трубка вводится в одну из ноздрей перпендикулярно поверхности лица и аккуратно вводится пока кончик трубки не появится в задней части ротоглотки. При необходимости трубка направляется в гортань при помощи щипцов Мейджилла. Поверните интубационную трубку таким образом, чтобы ее скос был обращен назад. Этот прием облегчает прохождение трубки в гортань.
Рисунок «Катетер для отсасывания, проведенный через назотрахеальную трубку»
Экстренная интубация трахеи
- В экстренных ситуациях, при недавнем приеме пищи или наличии рефлюкса всегда выполняется быстрая последовательная индукция
Быстрая последовательная индукция включает в себя преоксигенацию в течение 3 минут, внутривенное введение целевой (ограниченной) дозы анестетика (например, 3-4 мг/кг тиопентала натрия) и быстродействующего миорелаксанта (например, суксаметоний 1-1,5 мг/кг).
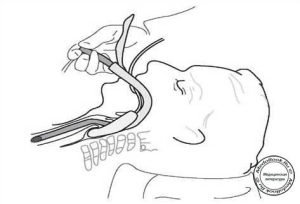
- Как только пациент теряет сознание, ассистент должен начать выполнять прием Селлика Прилагаемое давление ведет к сдавлению пищевода между перстневидным хрящом и телом шестого шейного позвонка, что предупреждает регургитацию содержимого желудка в ротоглотку.
- Рука выполняющего прием Селлика ассистента может препятствовать введению ларингоскопа в полость рта
В этой ситуации может быть использован ларингоскоп с короткой рукояткой.
- Давление на перстневидный хрящ прекращается только после подтверждения правильного положения эндотрахеальной трубки и раздутия ее манжеты.
Интубация трахеи в сознании
Показания к проведению интубации в сознании
- Обструкция верхних дыхательных путей;
- Известная или предполагаемая трудная интубация;
- Пациент с нестабильным переломом шейного отдела позвоночника, когда любой тракции шеи следует избегать;
- Полный желудок (данный подход принят в США);
- Декомпенсированная дыхательная недостаточность, когда индукция в анестезию может привести к внезапной смерти пациента.
Анестезии дыхательных путей
Для анестезии дыхательных путей необходимо выполнить следующие действия:
- На протяжении всей процедуры пациенту подается кислород (например, через носовые канюли) Необходимо установить внутривенный доступ и системы мониторинга.
- Внутривенно вводится снижающий секрецию слизистых препарат, например, атропин 400-600 мкг или гликопирролат 200-400 мкг.
- Пациент седатируется для создания комфорта, при этом не подвергая риску безопасность процедуры Например, могут быть использованы бензодиазепины (мидазолам 1,5-2 мг) и короткодействующие опиоиды (фентанил 150 мкг). Хотя препараты обоих групп имеют специфичные антагонисты, необходимо соблюдать осторожность в отношении избыточного угнетения дыхания.
Местная анестезия дыхательных путей
Местная анестезия дыхательных путей проводится следующим образом:
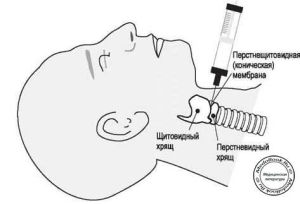
- Поверхностная анестезия обеспечивается использованием 2-4% раствора лидокаина (максимальная доза — 3 мг/кг), который наносится на слизистые полости рта, языка, глотки и носовых ходов при помощи спрея, полоскания или вдыхания в небулизированной форме. Для анестезии носовых ходов могут быть также использованы хлопковые тампоны, смоченные в растворе анестетика. Чрез-гортанная инъекция местного анестетика выполняется в области перстещитовидной мембраны и обеспечивает анестезию области, расположенной ниже голосовых связок. Для выполнения инъекции необходимо найти перстнещитовидную (коническую) связку и ввести иглу в просвет гортани; корректное положение кончика иглы перед введением подтверждается свободной аспирацией воздуха в наполненный физиологическим раствором шприц (рисунок «Транстрахеальная инъекция).
Вводится 2-4 мл 4% раствора лидокаина; в более высокой концентрации анестетик лучше инфильтрирует слизистые оболочки. На введение раствора пациент реагирует кашлем, в связи с чем игла должна быть быстро удалена, чтобы избежать каких-либо повреждений.
- Подготовьте инструментарий, необходимый для избранной техники интубации (фибробронхоскоп или набор для ретроградной интубации).
- Запланируйте порядок ваших действий. Необходимо иметь запасной план действий на случай, если попытка интубации при помощи избранной тактики окажется неудачной.
Непрямая ларингоскопия
- Гибкий фиброоптический ларингоскоп
Этот инструмент позволяет выполнить непрямую визуализацию гортани, что коренным образом изменило отношение к проблеме трудной интубации. В основе его действия лежит передача света и изображения по стекло-волоконному пучку. Световолоконная оптика неустойчива к механическим воздействиям, что требует деликатного обращения с ней. Ларингоскоп может иметь аспирационный канал для удаления секрета из полости рта и глотки, инсуффляции кислорода или инсталляции раствора местного анестетика. Перед использованием фиброоптического ларингоскопа необходимо пройти соответствующее обучение. К недостаткам метода относятся: плохое качество изображения при избыточном количестве секрета или кровотечении, значительная исходная стоимость и высокие требования и цена сервисного обслуживания. Кроме того для детей и взрослых требуются гибкие фиброоптические ларингоскопы различных размеров.
- Ригидный ларингоскоп (для непрямой визуализации)
Этот инструмент также использует фиброоптику для визуализации голосовой щели и имеет канал для инту- бационной трубки. Стоимость ригидного ларингоскопа высока, обучение использованию занимает значительное время, а частота удачной ларингоскопии мала.
Слепые методики интубации трахеи
Представленные методики требуют физического контроля для проведения интубационной трубки в голосовую щель.
Ларингеальная маска и интубационная ларингеальная маска
В течение последних лет ларингеальная маска (ЛМ) стала, по всей видимости, наиболее значимым нововведением в анестезиологию. Она может использоваться в качестве направляющего канала для введения в гортань бужей, фиброоптического бронхоскопа или, в некоторых случаях, интубационной трубки меньшего диаметра. В этих случаях ларингеальная маска (ЛМ) обычно не извлекается до окончания анестезии.
Интубационная ларингеальная маска (ИЛМ — НМД)
Интубационная ларингеальная маска (ИЛМ — ^МА) представляет собой металлическую трубку исходно заданной формы и снабжена обычной для ЛМ манжетой (рисунок «Интубационная ларингеальная маска»).
Рисунок «Интубационная ларингеальная маска»
Специально разработанная для этой цели интубационная трубка вводится через интубационную ларингеальную маску (ИЛМ) в гортань. После подтверждения положения трубки интубационная ларингеальная маска (ИЛМ) удаляется, а трубка остается на месте.
Проводник Августина (Augustine)
Приспособление представляет собой одноразовый пластиковый на-правитель анатомической формы, имеющий канал и специальный стилет. Он совмещает в себе характерные черты ротоглоточного воздуховода, стилета, бужа и устройства для контроля пищеводной интубации. Трубка одевается на направитель сверху, после чего полый стилет используется для обнаружения трахеи. Положение стилета подтверждается при помощи введения воздуха через его просвет при одновременной аускультации желудка (контроль пищеводной интубации). После исключения введения направителя в пищевод по нему вводится эндотрахеальная трубка.
Необходимым условием применения направителя Августина является нормальное открытие рта. По сравнению с обычной ларингоскопией эта процедура является более травматичной, несмотря на минимальную потребность в сгибании шейного отдела позвоночника.
Ретроградная интубация трахеи
Эта методика впервые описана D. J. Waters в 1963 г. В основе методики лежит введение ретроградного проводника через перстнещитовидную мембрану и далее — в полость рта или носа. По мере появления кончика проводника (при кашле) он подхватывается и по нему направляется интубационная трубка.
Описано множество случаев ретроградной интубации, выполненных с использованием различных методик и приспособлений.
- В качестве ретроградного проводника может быть использован эпидуральный катетер или сосудистый проводник (используемый для катетеризации центральных вен по Сельдингеру).
Последний отличается большей прочностью и имеет J-образный кончик, который обеспечивает снижение травматичности при нахождении в дыхательных путях.
- Пункция перстнещитовидной мембраны выполняется при помощи внутривенной канюли 16 G.
Важно удостовериться, что проводник легко проходит через канюлю. Введенная канюля должна оставаться в приданном ей положении, даже после введения в нее проводника. Некоторые исследователи рекомендуют в качестве точки введения канюли использовать перстнетрахеальное пространство, которое в отличие от перстнещитовидного меньше васкуляризировано. Кроме того, увеличение расстояния от точки введения до голосовой щели предупреждает выскальзывание интубационной трубки после удаления проводника.
- Можно также использовать менее гибкий и не такой тонкий антероградный проводник, например, катетер для отсоса 14-16 F, который надевается на ретроградный проводник и облегчает введение интубационной трубки.
Важно ввести антероградный проводник на необходимую глубину, чтобы предупредить его удаление при кашле или удалении ретроградного проводника. Кашлевой рефлекс обычно хорошо подавляется после транстрахеальной инсталляции раствора анестетика. После введения антероградного проводника ретроградный удаляется. Эндотрахеальная трубка вводится по антероградному проводнику, который удаляется после подтверждения интубации трахеи.
- Процедура может выполняться в сознании при условии адекватной местной анестезии дыхательных путей.
Седация или введение небольших доз индукционных анестетиков позволяет пациенту легче перенести манипуляции.
- Ретроградная интубация может быть чрезвычайно полезной, когда прочие методы не дали результата, но может выполняться и в плановом порядке.
Ретроградная интубация не требует дорогостоящего оборудования и легко осуществима при наличии базовых анатомических знаний. Противопоказания малочисленны и включают инфекционный или опухолевый процесс в области пункции или нарушения свертывания. В отличие от фибробронхоскопии наличие крови в дыхательных путях не затрудняет манипуляции.
Светящиеся стилеты или зонды
Метод основан на использовании гибкого стилета с источником света на конце. Стилет вводится в интубаци- онную трубку и сгибается до L-образной формы. Голова пациента полностью разгибается. Трубка со стилетом вводится строго по средней линии полости рта; внезапное появление проходящего света на поверхности шеи (транслюминация) свидетельствует о вхождении кончика в гортань. После введения трубки стилет удаляется.
Интубация трахеи «вслепую»
Интубация трахеи может быть выполнена при отсутствии прямой и непрямой визуализации голосовой щели. Для этого могут быть использованы назотрахеальная интубация «вслепую» или тактильная оротрахеальная интубация.
Назотрахеальная интубация трахеи «вслепую»
Процедура может быть выполнена у находящегося в сознании пациента. Необходимыми условиями являются разумная седация, местная анестезия дыхательных путей или сохранение адекватного дыхания у анестезированного пациента. Голова укладывается как для прямой ларингоскопии, после чего в одну из ноздрей аккуратно вводится смягченная, хорошо смазанная интубационная трубка (обычно 6-6,5 мм для взрослых) до тех пор, пока она не достигнет глотки. Затем нижняя челюсть выводится вперед, а свободная ноздря закрывается. Если пациент в сознании, необходимо попросить его закрыть рот и глубоко дышать. В случае анестезированного пациента трубка медленно продвигается вперед до появления на ее внешнем конце дыхательных шумов. В этой ситуации крайне полезна капнография. Дыхательные шумы и наличие характерной капнографической кривой указывают на введение трубки в трахею. Назотрахеальная интубация вслепую остается весьма полезной техникой, так как не требует дополнительного оборудования и приспособлений и может быть выполнена в любых условиях.
Тактильная оротрахеальная интубация («вслепую»)
Метод впервые предложен William MacEwen в 1880 г. Интубация трахеи выполняется с помощью непосредственной пальпации гортани во время проведения трубки.
Заключение статьи «Методы интубации трахеи»
В реальных клинических условиях возможно комбинированное применение представленных методик: все зависит от особенностей клинического случая, оснащенности и опыта анестезиолога. Стоя перед выбором наилучшей для этого случая интубации методики, необходимо взвесить все эти факторы.






Комментировать