МЕДИКО-СОЦІАЛЬНІ ПРОБЛЕМИ ОРГАНІЗАЦІІ НАДАННЯ МЕДИЧНОЇ ДОПОМОГИ НОВОНАРОДЖЕНИМ В УКРАЇНІ — ПРОБЛЕМИ ТА ПЕРСПЕКТИВИ
Основные направления деятельности по улучшению предоставления медицинской помощи новорожденным детям. Данные Госкомстата Украины относительно состояния здоровья новорожденных за 2006 год.
Є.Є. Шунько, О.Г. Суліма, Н.М. Пясецька, Т.В. Кончаковська, О.Т. Лакша, Ю.Ю. Краснова,
Національна медична академія післядипломної освіти ім. П.Л. Шупика, м. Київ МОЗ України
Резюме. Показаны основные направления деятельности по улучшению предоставления медицинской помощи новорожденным детям. Приведены данные Госкомстата Украины относительно состояния здоровья новорожденных за 2006 год.
Медична допомога новонародженим на сучасному етапі має наступні складові:
- догляд та ведення здорової новонародженої дитини;
- виходжування дітей з малою масою тіла при народженні;
- первинна реанімація новонароджених, інтенсивна терапія та післяреанімаційний догляд і виходжування;
- інтенсивна терапія новонароджених з перинатальною патологією;
- інтенсивна терапія та виходжування дітей з дуже та екстремально малою масою тіла;
- безперервний медичний розвиток в системі післядипломної освіти;
- сучасні технології догляду та лікування новонароджених, засновані на даних доказової медицини.
Для забезпечення якості медичної допомоги важливе значення має створена в Україні система лікувально-профілактичної допомоги новонародженим, яка включає післяпологові відділення спільного перебування матері та дитини, відділення інтенсивної терапії новонароджених родопомічних закладів міського та обласного рівнів, відділення інтенсивної терапії новонароджених обласних (міських) дитячих лікарень, відділення патології новонароджених та виходжування недоношених дітей обласних (міських) дитячих лікарень, УДСЛ «ОХМАТДИТ», Інституту ПАГ АМН України.
З 01.01.2007 р. Україна перейшла на критерії реєстрації перинатального періоду відповідно до рекомендацій ВООЗ, що регламентовано наказом МОЗ України від 29.03.06 р. №179 (пологи реєструються з повних 22 тижнів вагітності, 500 г маси тіла дитини при народженні). Перехід України на критерії реєстрації перинатального періоду, рекомендовані ВООЗ, є необхідним та надзвичайно важливим кроком, який дасть можливість порівнювати показники перинатальної статистики в Україні та провідних країнах світу з метою відповідного аналізу, перинатального аудиту та прийняття обґрунтованих рішень і програм щодо обсягу та спрямованості заходів на рівні держави.
Результатом виконання нових перинатальних та неонатальних програм щодо покращення організації та забезпечення медичної допомоги вагітним, роділлям та новонародженим, концентрації зусиль держави, фахівців на підвищенні ефективності перинатальної та неонатальної допомоги буде зниження неонатальної та малюкової смертності, підвищення якості надання лікувальнопрофілактичної допомоги дітям та матерям, покращення якості життя дітей, народжених з малою масою тіла.
Водночас перехід на критерії реєстрації перинатального періоду відповідно до рекомендацій ВООЗ зумовить об’єктивне прогнозоване підвищення рівня неонатальної і малюкової захворюваності і смертності.
В 2006 р. в Україні народились 457358 дітей. Спостерігається позитивна динаміка народжуваності в Україні. Недоношених дітей з масою тіла від 1000 г народилось 19118; показник передчасних пологів склав 4,18.
В 2006 р. збільшилась кількість дітей з дуже малою масою тіла при народженні — 500–1499 г, їх кількість склала 2829 (в 2005 р. таких дітей зареєстровано 2365). З екстремально малою масою тіла (500–999 г) народилось 1304 дітей. Збільшення кількості дітей з дуже малою массою тіла при народженні (500–1499 г) є позитивним показником, який свідчить про більш ретельну реєстрацію дітей з дуже малою масою тіла при народженні, зміну існуючої практики щодо ведення передчасних пологів та виходжування недоношених дітей зазначеної вагової категорії.
Незважаючи на збільшення кількості дітей з массою тіла при народженні 500–1499 г, співвідношення кількості дітей за ваговими категоріями 500– 999 г та 1000–1499 г лишається таким, що не відповідає даним міжнародної статистики та загальнобіологічним закономірностям онтогенезу людини.
Медична допомога новонародженим в лікувальнопрофілактичних закладах України надається відповідно до діючих наказів МОЗ України щодо акушерсько-гінекологічноїї та неонат ологічної допомоги. Основними наказами МОЗ України та законодавчими документами регламентоовано ведення фізіологічних та ускладнених пологів, фізіологічнного догляду та виигодовування здоровогоо новонародженого, проведення первиної реанімації та післяреанімаційногго догляду, надання невідкладної медичної допомоги новонародженим та недоношеним дітям, порядок перевведеня новонароджених з перинатальною патологією та недон ошених дітей в лікувально-профілактичніі заклади обласного (міськогго) рівнів.
Протяягом 2005–2007 pp. робочою групою МОЗ розроблено клінічні протоколи «Медичного догляду за здоровою новонародженною дитиною», «Жовтяниця новонароджених», «Меддична допоммога діттям з малоюю масою тіла при народженні», «Первинна реанімація новонароджениих та післяреанімаційна допомога», «Розлади ддихання у новонароджених», які створено за підтримки проекту «Здоров’я матері та дитини» та затверджено відповідними наказами МОЗ.
Продовжується робота над розробкою клінічного протоколу «Неонатальні інфекції». Спільно з Українсько_Швейцарським проектом «Перинатальнне здоров’я» мультидисциплінарною робочою групою із залученням міжнародних експертів розроблено клінічні настанови щодо ведення новонароджених та необхіддних медичних втручань у новонароджених, медичної допомоги вагітним та новонародженим з вродженими вадами розвитку, транспортування новонароджених, інтенсивної терапії та виходжжування дітей з дуже та екстремально малою масоою тіла. Клінічні протоколи, затверджені МОЗ, та клінічні настанови є підґрунтяям для розробки та адаптації клінічних протоколів на рівні області та лікувальних закладів охорони здоров’я матері та дитини.
В 2006 р. розроблено та затверджено наказ МОЗ Україн и щодо підтримки грудного вигодовуваня на 2006–2010 рр., в якому представлено критерії оцінки лікувально-профілактичних закладів відповідно до званя ««Лікарня, доброзичлива до дитини» для жіночих консультацій, пологових стаціонарів, дитячих поліклінік, віділень для дітей раннього віку.
В 2006 р. проведено Конгрес неонатологів України (м. Київ, травеньь 2006 р.), науковий сиимпозіум з питаньь інтенсивноої терапії та виходжування недоношених дітей (АР Крим, м. Судак, вересень 2006 р.).
В жоввтні 2007 р. в Одесі проведено Перший з’їзд неонатологів Українни, на якому було обговорено питаня організації медичної допомоги новонародженим на сучасному етапі.
За статистичними даними Держкомстату України за 2006 р., в Україні показник неонатальної смертності є стабільним з незначноюю тенденцією до зниженя і становить 5,,6‰ проти 5,7‰ в 2005 р., показник перинатальної смертності становить 88,7‰ проти 8,9‰ вв 2005 р., показник ранньої неонатальної смертності становитть 3,7‰ проти 3,8‰ в 2005 р.., показник малюкової смертності – 10,5‰ проти 10,2‰ в 2005 р. (табл.).
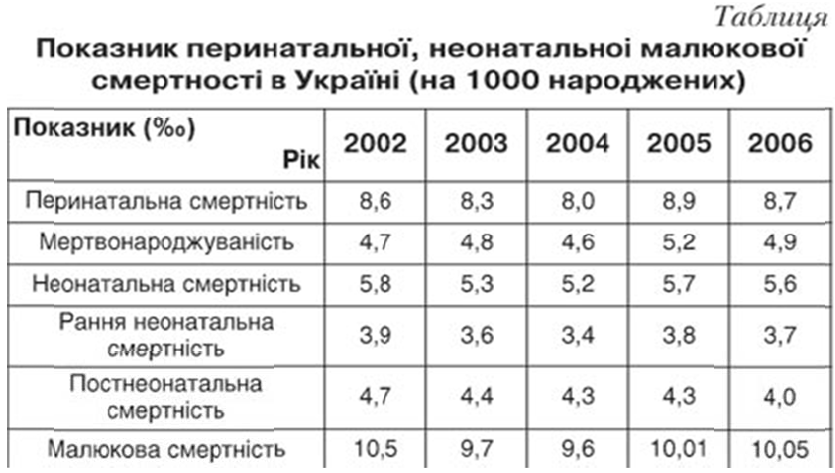
Таким чином, за даними Держкомстату України за 2006 р., показник неонатальної смертності в Україні становить 5,6%. Найвищий показник неонатальної смертності та найбільше зростаня цього показника в 2006 р. Зареєстровано в Чернівецькій області — 9,1‰‰ проти 6,77‰ в 2005 рр., що свідччить про значні проблеми таа недостатній рівень організації та забезпеченя медичної допомоги вагітним та новонародженим в в регіоні.
Також високі показники неонатальної смертності, що значно перевищують загальнодержавний показник, зареєстровано в Кіровогградській (88,0‰ проти 6,6‰ в 2005 р.), Хмельницьккій (7,0‰ проти 6,5‰ в 2005 p .), Луганськіій (6,9‰ проти 5,6‰ в 2005 р.), Івано-Франківській (6,7‰ проти 7,6‰), Донецькій (6,5‰ проти 6,8‰), Черкаській (6,5‰ проти 4,8‰), Одеській (6,3‰ проти 5,7‰ в 2005 р.), Запорізькій (6,0‰ проти 6,5‰ в 2005 р.), Тернопільській (6,0‰ проти 6,2‰) областях.
Привертає увагу зниження показників неонатальної смертності в 2006 р. порівняно з 2005 р. у Волинській (3,9‰ проти 4,2‰), Житомирській (4,9‰ проти 5,5‰), Полтавській (3,4‰ проти 4,3‰), Рівненській (4,8‰ проти 6,6‰), Сумській (5,0‰ проти 8,1‰), Харківській (3,9‰ проти 6,5‰), Херсонській (4,0‰ проти 6,1‰), Чернігівській (4,7‰ проти 6,6‰) областях.
Зниження неонатальної смертності у Волинській, Житомирській, Полтавській, Рівненській, Сумській, Харківській, Херсонській та Чернігівській областях зумовлено відповідними змінами в організації медичної допомоги вагітним та новонародженим, покращенням оснащення неонатологічних відділень інтенсивної терапії, організацією відділень інтенсивної терапії новонароджених на обласному рівні, регіоналізацією перинатальної та неонатальної допомоги, що дозволяє на кожному рівні надання допомоги вагітним, роділлям та новонародженим надати своєчасну, необхідну кваліфіковану та спеціалізовану допомогу.
Зниження неонатальної смертності зумовлено, насамперед, оптимальною організацією медичної допомоги новонародженим: забезпеченням ефективної роботи виїзних консультативних неонатологічних бригад, забезпеченням надання ефективної медичної допомоги новонародженим на етапі акушерського стаціонару та на рівні обласної дитячої лікарні у відділеннях інтенсивної терапії новонароджених, патології новонароджених та виходжування недоношених дітей.
Важливе значення має підготовка сім’ї до народження дитини, ефективне спостереження за вагітними, особливо жінками груп ризику, зі своєчасною діагностикою вроджених аномалій розвитку плоду або інших порушень та скеруванням цих жінок в обласні центри охорони здоров’я матері та дитини або перинатальні центри.
Також важливе значення має впровадження сучасних перинатальних технологій, у тому числі ведення вагітності, пологів, догляду, вигодовування новонароджених та надання кваліфікованої медичної допомоги хворим новонародженим в разі потреби.
Найвищі показники та темпи зростання ранньої неонатальної смертності в 2006 р. зареєстровано в:
- Чернівецькій області — 6,6‰ проти 4,7‰;
- Черкаській області — 4,9‰ проти 3,6‰;
- Луганській області — 4,8‰ проти 3,5‰;
- Тернопільській області — 4,4‰ проти 4,0‰;
- Одеській області — 4,3‰ проти 3,8‰;
- Вінницькій області — 4,4‰ проти 3,7‰.
Таким чином, найвищий рівень ранньої неонатальної смертності в 2006 р. зареєстровано в Чернівецькій (6,6‰), Кіровоградській (5,2‰), Черкаській (4,9‰), Луганській 4,8‰), Вінницькій (4,4‰), Тернопільській (4,4‰), Одеській (4,3‰), Хмельницькій (4,8‰) областях та м. Севастополі (4,4‰).
Високі показники ранньої неонатальної смертності свідчать про низькій рівень репродуктивного здоров’я населення України, недостатній рівень діагностики стану внутрішньоутробного плоду, народження дитини в стані декомпенсації внаслідок гіпоксії та важкої асфіксії, народження дітей з множинними вродженими вадами розвитку, у тому числі несумісними з життям.
Рівні смертності новонароджених зазначених областей потребують проведення детального аналізу стану надання медичної допомоги вагітним та новонародженим в пологових будинках та забезпечення ліжками неонатологічного профілю з відповідним оснащенням в обласних дитячих лікарнях з розробкою відповідних заходів щодо усунення цих недоліків.
Найвищі показники перинатальної смертності в 2006 р. відмічено в Чернівецькій (12,2‰ проти 10,2‰), Вінницькій (10,9‰ проти 8,8‰), Кіровоградській (10,8‰ протии 11,9‰), АР Крим (10,2% проти 10,7‰), Черкаській (10,7‰ проти 7,9‰), Донецькій (10,2‰ проти 9,8‰) областях. Аналіз показників постнеонатальної смертності засвідчив найвищі показники у Житомирській (5,9‰ проти 4,2‰), Луганській (5,2‰ проти 6,1‰), Кіровоградській (5,2‰ проти 4,8‰), Миколаївській (5,4‰ проти 5,2‰), Херсонській (5,4‰ проти 6,5‰) областях.
Загальнодержавний показник постнеонатальної смертності в Україні в 2006 р. становив 4,0‰ проти 4,3‰ в 2005 р. Значне зниження постнеонатальної смертності відмічено в Чернівецькій (4,1‰ проти 6,0‰), Закарпатській (4,0‰ проти 5,6‰), Івано_Франківській (3,8‰ проти 5,2‰), Полтавській (3,5‰ проти 4,4‰), Чернігівській (4,0‰ протии 5,1‰), Сумській (2,3‰ проти 3,5‰) областях.
Позитивна динаміка показників неонатальної та постнеонатальної смертності в Чернігівській, Сумській та Полтавській областях є результатом організації відділень інтенсивної терапії новонароджених обласних дитячих лікарень з виїзними неонатальними бригадами, необхідним оснащенням та навчанням медичного персоналу.
За даними 2006 р., показник захворюваності новонароджених становить 201,97, спостерігається зниження показника захворюваності новонароджених, що є результатом впровадження сучасних перинатальних технологій, дотримання фізіологічних підходів ведення пологів, теплового ланцюжку, догляду та вигодовування новонароджених відповідно до клінічних протоколів та наказів МОЗ України.
За даними Центру медичної статистики МОЗ, найвищі показники захворюваності новонароджених в 2006 р. зареєстровано в Черкаській (277,57), Рівненській (259,61), Київській (255,35), Херсонській (254,81), Дніпропетровській (232,56) областях, м. Севастополі (254,90), що потребує аналізу причин та структури захворюваності новонароджених, рівня впровадження сучасних технологій ведення вагітності, пологів та новонароджених згідно існуючих клінічних протоколів та наказів МОЗ України.
Найнижчі рівні захворюваності новонароджених зареєстровані в Миколаївській (155,47), Львівській (155,53), Волинській (163,50) областях, АР Крим (167,80). Структура причин захворюваності новонароджених у 2006 р.:
I — внутрішньоутробна гіпоксія, асфіксія в пологах — 29014 (63,35) дітей;
II — уроджені аномалії розвитку — 9960 (21,84);
III — синдром дихальних розладів — 6558 (14,38);
IV — гемолітична хвороба новонароджених — 3675 (8,06);
V — інфекції, специфічні для перинатального періоду — 2169 (4,76);
VI — уроджені пневмонії — 1801 (3,95);
VІІ — внутрішньочерепні і субарахноїдальні крововиливи — 704 (1,54).
Так, в структурі причин захворюваності новонароджених провідне місце належить внутрішньоутробній гіпоксії плода та асфіксії новонароджених (табл.2).
Впровадження сучасних методів діагностики стану плода відповідно до клінічного протоколу «Дистрес плода» забезпечить можливість своєчасної діагностики та родорозрішення за показаннями з боку плода, що є важливим для ефективної медичної допомоги новонародженим.
Сучасні підходи до встановлення діагнозу «Асфіксія новонароджених» ґрунтуються на оцінці стану плода, визначенні кислотно_лужного стану крові новонародженого, клінічній оцінці стану дитини з моменту народження, протягом першої доби та перших 72 годин життя.
В структурі захворюваності новонароджених відмічається зростання питомої ваги уроджених аномалій розвитку, деформацій та хромосомних порушень. Так, за останні два роки зросла захворюваність новонароджених на уроджені аномалії, деформації та хромосомні порушення у Донецькій, Житомирській, Луганській, Львівській, Миколаївській, Одеській.
Тернопільській, Херсонській, Чернівецькій областях. Висока питома вага уроджених аномалій розвитку в структурі захворюваності та смертності новонароджених потребує підвищення якості пренатальної профілактики та діагностики, розробки та впровадження спільних науково-практичних клінічних програм, що об’єднують медичних генетиків, акушерів-гінекологів, неонатологів, дитячих хірургів та педіатрів.
Всього в 2006 році в акушерських стаціонарах померло 1142 дитини в періоді новонародженості, серед них 593 доношених, 549 недоношених новонароджених.
Показник смертності новонароджених в акушерських стаціонарах України становить 2,50 на 1000 народжених живими. Аналогічний показник в 2004 р. становив 2,18, в 2005 р. — 2,62 на 1000 народжених живими.
Найвищі показники смертності новонароджених в акушерських стаціонарах, переважно за рахунок уроджених аномалій розвитку, зареєстровано в Чернівецькій (5,75), Одеській (4,28), ІваноФранківській (4,10), Київській (3,85), Черкаській (3,61), Донецькій (3,52), Кіровоградській (3,44) областях.
Залишається досить високою питома вага новонароджених, які померли в родопомічних закладах, серед усіх померлих новонароджених, що свідчить про існуючі проблемні питання надання медичної допомоги новонародженим в родопомічних закладах, транспортування новонароджених та недостатню кількість ліжок інтенсивної терапії новонароджених у відповідних відділеннях обласних або міських дитячих лікарень. Найбільша питома вага новонароджених, що померли в родопомічних закладах, зареєстрована в Одеській, Донецькій областях та м. Києві.
Також лишається високим показник питомої ваги новонароджених, що померли в першу добу життя, який складає в середньому в Україні 34,4%. Аналіз структури причин ранньої неонатальної смертності засвідчив, що переважна більшість новонароджених помирає протягом перших 0–3 діб життя, важкість стану новонароджених та несприятливий вихід захворювання зумовлені захворюванням внутрішньоутробного плода внаслідок несвоєчасно встановленої гіпоксії та асфіксії, вроджених аномалій розвитку, внутрішньоутробної інфекції (табл.3).
Найнижчі показники смертності новонароджених в акушерських стаціонарах в 2006 р. зареєстровано у Миколаївській (0,60), Житомирській (0,71), Волинській (0,85), Харківській (1,08), Львівській (1,36), Рівненській (1,47), Полтавській (1,73) областях, що зумовлено регіоналізацією перинатальної та неонатальної допомоги, відповідним оснащення та навчанням медичного персоналу.
В 2006 р. знизилась смертність новонароджених з синдромом респіраторного розладу та інших респіраторних порушень, Так, показник смертності в 2005 р. Становив 0,68 на 1000 народжених живими, в 2006 р. Аналогічний показник становить 0,61.
Структура причин смертності новонароджених:
I — синдром респіраторних розладів — 279 (0,61) дітей;
II — вроджені аномалії розвитку — 276 (0,61);
III — внутрішньоутробна гіпоксія, асфіксія в пологах — 169 (0,37);
IV — інфекції, специфічні для перинатального періоду — 104 (0,23);
V — вроджені пневмонії — 103 (0,23);
VI — внутрішньошлуночкові та субарахноїдальні крововиливи — 86 (0,19).
Найвищі показники смертності новонароджених з синдромом респіраторних розладів мають Чернівецька (2,08), Донецька (1,16), Хмельницька (1,11), Вінницька (1,10), Запорізька (0,92) області, що свідчить як про недостатній рівень профілактики і лікування дихальних розладів у новонароджених, недостатність сучасного медичного обладнання, так і про певний дефіцит ліжок відділень інтенсивної терапії новонароджених та виходжування недоношених дітей, кадрів лікарів-неонатологів та лікарів — дитячих анестезіологів, що надають невідкладну медичну допомогу новонародженим.
Серед новонароджених, що померли внаслідок респіраторних розладів в акушерських стаціонарах, переважають доношені діти, що свідчить про недостатній рівень діагностики стану плода. Перехід України на критерії реєстрації перинатального періоду відповідно до рекомендацій ВООЗ зумовив підвищення кількості дітей з дуже малою та екстремально малою масою тіла, що, в свою чергу, зумовлює прогнозоване підвищення питомої ваги респіраторного дистрес-синдрому, внутрішньошлуночкових крововиливів та інфекцій перинатального періоду в структурі причин неонатальної смертності.
Таким чином, серед причин неонатальної смертності провідне значення мають вроджені вади розвитку, респіраторний дистрес_синдром та інші респіраторні порушення, важка асфіксія при народженні, інфекції перинатального періоду, вроджені пневмонії.
Зросла смертність новонароджених в акушерських стаціонарах від уроджених аномалій (Вінницька, Дніпропетровська, Житомирська, ІваноФранківська, Луганська, Херсонська, Хмельницька, Черкаська, Чернівецька та Чернігівська області) та внаслідок окремих станів, що виникли в перинатальному періоді (АР Крим, Вінницька, Донецька, Запорізька, Івано-Франківська, Київська, Луганська, Миколаївська та інші області).
Серед новонароджених дітей, що померли протягом неонатального періоду, переважають доношені діти, що не відповідає сучасним стандартам надання перинатальної допомоги.
Структуру причин смертності недоношених дітей визначають респіраторний дистрес-синдром та інші респіраторні порушення, внутрішньоутробнагіпоксія плода та асфіксія в пологах, внутрішньошлуночкові крововиливи, вроджені аномалії розвитку, інфекції перинатального періоду, вроджені пневмонії. Надзвичайно актуальною залишається проблема внутрішньоутробних, перинатальних та нозокоміальних інфекцій плода та новонародженого.
Проведений аналіз неонатальної захворюваності та смертності свідчить, що переважна більшість новонароджених, що отримують медичну допомогу в неонатологічних відділеннях, мають постнатальний перебіг захворювання плода на фоні екстрагенітальної, акушерської або репродуктивної патології матері, яка досить часто поєднана або зумовлена інфекціями, що передаються статевим шляхом або вірусами (вірус гепатиту В, ЦMB, герпетичні віруси, ВІЛ тощо).
Важливою проблемою відділень інтенсивної терапії новонароджених є нозокоміальні інфекції, що потребує впровадження програми інфекційного контролю відповідно до сучасних технологій, навчання медичного персоналу.
Таким чином, на сьогодні у новонароджених переважає поєднана патологія, що розвивається на фоні внутрішньоутробної гіпоксії плода, асфіксії новонародженого, внутрішньоутробної інфекції, морфофункціональної незрілості, метаболічних розладів, порушень гомеостазу та гемодинаміки у плода та новонародженого.
Прогнозоване підвищення показників перинатальної та неонатальної смертності в 2007–2008 рр. потребує ретельного аналізу проблемних питань перинатальної та неонатальної допомоги в кожній галузі з розробкою обґрунтованого плану дій щодо подолання та вирішення існуючих проблем.
На сьогодні особливого значення набуває індивідуалізований прогноз ризику вагітності та пологів, регіоналізація пери-та неонатальної допомоги, профілактика невиношування, своєчасна профілактика респіраторного дистрес-синдрому в разі загрози передчасних пологів, діагностика стану внутрішньоутробного плода, медико-генетичне обстеження та консультування — рання пренатальна діагностика вад розвитку плода, біофізичний профіль плода, ультразвукова допплерографія фетоплацентарного комплексу, діагностика внутрішньоутробних інфекційплода та новонародженого, забезпечення необхідного обладнання для обстеження, інтенсивної терапії, виходжування та лікування новонароджених.
Нові вимоги до перинатальної та неонатальної допомоги потребують постійного післядипломного навчання лікарів та середнього медичного персоналу, яке здійснюється як шляхом навчання в закладах післядипломної медичної освіти ІІІ–ІV рівнів акредитації, так і шляхом участі в роботі науково_практичних конференцій, наукових симпозіумів, навчальних семінарів-тренінгів з актуальних питань перинатології та неонатології.
Важливе значення має тісна співпраця акушерів-гінекологів та неонатологів при впровадженні сучасних перинатальних технологій щодо фізіологічних пологів, догляду за здоровою новонародженою дитиною та підтримки грудного вигодовування, а також при перинатальному веденні вагітних з високим ризиком передчасних пологів, особливо в разі ризику передчасних пологів в терміні гестації менш ніж 32 тижні.
Для підвищення ефективності виходжування передчасно народжених дітей та лікування новонароджених з перинатальною патологією на етапах обласних дитячих лікарень необхідно оснащення відділень неонатологічного профілю сучасним обладнанням для проведення кардіореспіраторного моніторингу, неінвазивної респіраторної підтримки, дослідження кислотно-лужного стану крові, ультразвукової допплерографії, сучасної фототерапії, впровадження сучасних методів виходжування недоношених дітей з дотриманням принципів догляду, спрямованого на оптимальний розвиток дитини.
Важливе значення має організація катамнестично-консультативних кабінетів (відділень) з комп’ютерною базою даних в обласних дитячих лікарнях для спостереження та необхідної лікувально_консультативної допомоги дітям, що народились з дуже малою масою тіла, важкою перинатальною патологією.
Створення комп’ютерної бази даних неонатологічних центрів (відділень) сприятиме здійсненню аналізу результатів інтенсивної терапії та виходжування недоношених дітей і новонароджених з важкою перинатальною патологією з визначенням проблемнихпитань, на які слід спрямувати зусилля.
На сьогодні рівень неонатальної смертності визначають:
- стан репродуктивного здоров’я жінок;
- невиношування вагітності;
- рівень діагностики стану та патології внутрішньоутробного плода;
- стан та рівень надання медичної допомоги новонародженим — наявність підготовлених кадрів, оснащення, оптимальна взаємодія з акушерською службою, наявність консультативних виїзних неонатологічних бригад, впровадження сучасних перинатальних технологій.
- Ефективність надання медичної допомоги новонародженим забезпечується наступними факторами та вимогами:
- чітке дотримання регіоналізації перинатальної та неонатальної допомоги з виконанням лікувально-профілактичними закладами І, ІІ та ІІІ рівнів своїх функцій;
- покращення якості пренатальної діагностики стану та розвитку плода;
- дооснащення родопомічних установ обладнанням відповідно до рівня надання допомоги;
- оснащення неонатологічних відділень перинатальних центрів, обласних (міських) дитячих лікарень медичним обладнанням відповідно до рівня надання допомоги;
- оснащення відділень виходжування недоношених обласних (міських) дитячих лікарень сучасним обладнанням респіраторної підтримки (системи СРАР, неінвазивна вентиляція) з метою надання постінтенсивної допомоги та інтенсивного виходжування недоношених, що дозволить раціонально використовувати ліжка відділень інтенсивної терапії новонароджених зазначених лікувальних закладів;
- забезпечення необхідного інструментального обстеження новонароджених відповідно до рівня надання допомоги — нейросонографія, рентгенографія, ультразвукова допплерографія;
- забезпечення необхідного лабораторного обстеження новонароджених із застосуванням сучасних мікрометодик — контроль кислотно-лужного стану, електролітів крові, біохімічний контроль, бактеріологічне, вірусологічне обстеження тощо;
- дооснащення міських пологових будинків відповідним обладнанням з метою забезпечення виконання функцій ІІ рівня перинатальної допомоги;
- дооснащення існуючих міських пологових будинків (з кількістю пологів понад 1000 на рік) із забезпеченням можливості транспортування вагітних з районів, транспортування новонароджених в неонатологічні відділення міського неонатологічного центру (міської дитячої лікарні)ІІ рівня допомоги відповідно до умов організації медичної допомоги вагітним та новонародженим області;
- збільшення кількості ліжок інтенсивної терапії новонароджених, патології новонароджених і виходжування недоношених та дооснащення неонатологічних відділень на базі обласних (та міських) дитячих лікарень відповідно до кількості пологів — 1 ліжко ІТН на 500 пологів на область (ліжка відділення ІТН родопомічного закладу III рівня та ліжка відділення ІТН обласної (міської) дитячої лікарні);
- навчання медичного персоналу;
- забезпечення кадрами середнього медичного персоналу і лікарями з урахуванням нових вимог до організації та надання медичної допомоги новонародженим;
- забезпечення умов транспортування вагітних та новонароджених відповідно до міжнародних стандартів.
Посилення (дооснащення, навчання, збільшення ліжок ІТН) міських пологових будинків та міських дитячих лікарень відповідно до ІІ рівня перинатальної та неонатальної допомоги дозволить забезпечити лікувальнопрофілактичну допомогу новонародженим відповідно до сучасних вимог.
Посилення (дооснащення, навчання, збільшення ліжок ІТН) обласних пологових будинків та обласних дитячих лікарень (відділення ІНТ, виходжування недоношених, патології новонароджених) відповідно до III рівня перинатальної та неонатальної допомоги дозволить забезпечити лікувальнопрофілактичну допомогу новонародженим відповідно до сучасних вимог.
З обласних центрів охорони здоров’я матері та дитини (ІІІ-й рівень на ІІІ-й рівень) недоношені діти та новонароджені з важкою перинатальною патологією транспортуються до обласної дитячої лікарні у відділення ІТН, патології новонароджених або виходжування недоношених дітей відповідно до клінічного стану дитини.
З метою оптимізації роботи ліжок відділення ІТН новонароджених обласних (міських) дитячих лікарень потрібно забезпечити відділення виходжування недоношених дітей обладнанням для неінвазивної респіраторної підтримки недоношених дітей, які самостійно дихають, але мають певні респіраторні проблеми (апное недоношених, бронхолегенева дисплазія тощо).
З міських пологових будинків ІІ-го рівня недоношені діти та новонароджені з перинатальною патологією за клінічними показаннями транспортуються до неонатологічних відділень міської дитячої лікарні (ІІ_й рівень на ІІ_й рівень).
На ІІІ-й рівень допомоги завжди транспортуються новонароджені з вродженими вадами розвитку, що потребують невідкладної хірургічної корекції, а також діти з дуже малою та екстремально малою масою тіла (500–1499 г) та гестаційним віком менш ніж 32 тижні.
Новонароджені діти транспортуються відповідно до клінічного стану та необхідного рівня медичної допомоги. Таким чином, для надання ефективної медичної допомоги вагітним в разі передчасних пологів, хворим новонародженим та недоношеним дітям з дуже малою масою тіла при народженні необхідно забезпечити регіоналізацію перинатальної допомоги з відповідним оснащенням, підготовкою медичного персоналу, впровадження сучасних технологій медичного догляду, лікування та виходжування.
Перший рівень допомоги (базовий) призначений для догляду за здоровими дітьми та стабілізації стану хворих і передчасно народжених дітей до моменту транспортування на вищий рівень. На цьому рівні здійснюється:
- догляд за здоровими новонародженими;
- первинна реанімація новонароджених;
- стабілізація та надання допомоги дітям з гестаційним віком 35–36 тижнів;
- стабілізація та допомога хворим і передчасно народженим дітям до 35 тижнів гестації до моменту транспортування на вищий рівень неонатальної допомоги.
Другий рівень допомоги (кваліфікований). На цьому рівні здійснюється:
- догляд за здоровими новонародженими;
- первинна реанімація новонароджених;
- стабілізація стану та лікування передчасно народжених дітей до моменту транспортування;
- медична допомога дітям з гестаційним віком більше 32 тижнів та масою тіла більше 1500 г, які є фізіологічно незрілими і мають такі проблеми, як апное недоношених, нездатність самостійно підтримувати температуру тіла, незасвоєння ентерального харчування, або неважко хворим новонародженим, які не потребують спеціалізованого лікування в ВІТН ІІІ-го рівня.
Третій рівень допомоги (спеціалізований) призначений для надання медичної допомоги хворим з важкою перинатальною патологією, дітям з дуже малою та екстремально малою масою тіла, новонародженим з вадами розвитку, що потребують хірургічного втручання. На цьому рівні здійснюється:
- інтенсивна терапія і виходжування недоношених дітей з гестаційним віком менше ніж 32 тижні та масою тіла при народженні менше ніж 1500 г;
- інтенсивна терапія новонароджених з перинатальною патологією, стан яких потребує проведення ШВЛ, парентерального харчування та інших заходів інтенсивної терапії;
- хірургічні втручання у новонароджених з вродженими аномаліями розвитку.
Особливу увагу слід звернути на оснащення та підготовку медичного персоналу відділень виходжування недоношених дітей обласних (міських) дитячих лікарень, які мають відповідати сучасним вимогам щодо надання медичної допомоги та виходжування недоношених дітей з дуже малою масою тіла при народженні (500–1499 г).
Здоров’я новонародженої дитини та ефективність медичної допомоги хворим та недоношеним дітям визначаються комплексом лікувальнопрофілактичних заходів, серед яких провідне значення мають планування вагітності, свідоме ставлення до батьківства, підготовка сім’ї до народження дитини, своєчасна діагностика стану та аномалій розвитку плода, ведення вагітності та пологів відповідно до сучасних перинатальних технологій, регіоналізація перинатальної та неонатологічної допомоги, своєчасна кваліфікована допомоги новонародженим з моменту народження, впровадження клінічних протоколів та настанов, наявність необхідного сучасного обладнання, підготовлені медичні кадри лікарів та медичних сестер.









Комментировать