Погонченкова И.В., Рашид М.А., Ядров М.Е, Суряхина Я.И., Городская больница № 56 Департамента здравоохранения г. Москвы, Карпова Н.Ю., ГБОУ ВПО «РНИМУ им. Н.И. Пирогова» Минздрава России
Актуальность
Магний является восьмым микроэлементом по распространенности в коре земного шара, где находится в составе композитных минералов (доломит). Однако наиболее доступные его запасы хранятся в гидросфере. Так, в морской воде его концентрация достигает 55 ммоль/л, а в воде Мертвого моря – до 198 ммоль/л[1]. Среди жизненно необходимых микроэлементов для живых существ, включая человека, магний занимает особое место в профилактике и лечении множества заболеваний. Его дефицит ассоциируется с большим числом хронических заболеваний, включая сахарный диабет (СД), сердечно-сосудистые расстройства (артериальная гипертензия (АГ) и инсульт), инсулинорезистентность, бронхиальную астму и остеопороз [2]. По данным широкомасштабных исследований, проведенных в США, около 75% современного населения не получает магний в достаточном количестве с пищей. Частота встречаемости клинической гипомагниемии (менее 0,85 ммоль/л) составляет:
- в общей популяции – 2%;
- среди стационарных пациентов – 10–20%;
- среди пациентов отделений интенсивной терапии – 50–60%;
- у 30–80% больных с алкогольной зависимостью;
- у 25% больных СД в поликлинических условиях [3].
Функция магния
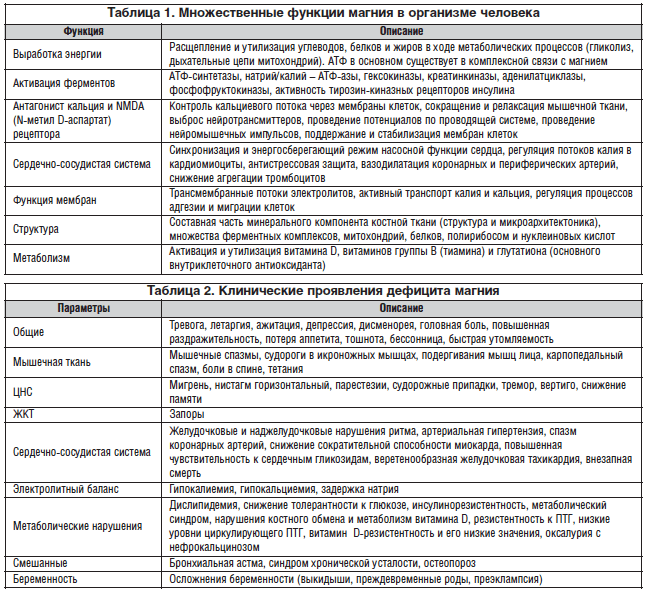
Известно более 300 ключевых метаболических процессов, для которых участие магния является обязательным (табл. 1) [4].
В основном магний содержится внутри клеток, где он служит кофактором энергетических фосфатов и нуклеиновых кислот. Около 99% магния локализовано в костной, мышечной и немышечных мягких тканях человеческого организма [5]. Среди них 50–60% запасов микроэлемента расположено на поверхности гидроксиапатитных комплексов кости. С возрастом костный пул магния снижается, однако его биодоступность для других процессов остается низкой.
Внутриклеточное содержание магния колеблется в пределах 5–20 ммоль/л. Доля ионизированной его части не превышает 1–5%, остальная его часть связана с белками, отрицательно заряженными молекулами и аденозинтрифосфатом (АТФ) [6]. Доля внеклеточного магния от общего пула составляет 1–3% и распределяется между сывороткой крови и эритроцитами. Нормальная концентрация магния в сыворотке крови составляет 0,76–1,15 ммоль/л и распределена по фракциям: ионизированная (5–70%), связанная с белками (20–30%), а также находящаяся в комплексах с анионами (5–15%), такими как фосфаты, бикарбонаты, цитраты или сульфаты [7]. Соотношение концентрации магния в эритроцитах к таковой в сыворотке крови составляет приблизительно 2,8.
По данным национальных регистров, оценивающих пищевое поведение населения, потребление магния в развитых странах остается недостаточным, удовлетворяя не более 50% потребностей человеческого организма [8]. По мнению экспертов Института медицины США, суточная норма потребления магния для взрослого человека работоспособного возраста составляет 420 мг для мужчин и 360 мг для женщин [9].
С водой человек получает около 10% суточной потребности в магнии, а основным источником является хлорофилл (и соответственно все зеленые овощи, например шпинат). В настоящее время считается доказанным, что дефицит магния определяет течение двух важнейших патологических процессов – воспаления и окислительного стресса, играющих ключевую роль в старении человеческого организма [10].
Метаболизм магния
Ключевую роль в гомеостазе магния играют кишечник, костная ткань и почки. Большая часть магния всасывается в тонкой кишке, при этом усвояемость составляет 24–76% [6]. Основным местом реабсорбции (70%) является восходящий отдел петли Генле. Механизм данного процесса остается малоизученным и зависит от содержания магния в эритроцитах, состояния клеточных буферных систем и почек [11].
Дефицит магния приводит к нарушениями в системе кальций – витамин D – паратиреоидный гормон, в результате которых развивается «магний-зависимый витамин D-резистентный рахит» [12]. Другими участниками процесса являются кальций-связывающие рецепторы в кишечнике (TRPM 6 и TRPM 7), эстрогены и паратиреоидный гормон (ПТГ). Большинство экспертов на основании результатов популяционных исследований полагают порог 0,85 ммоль/л в качестве нижней границы нормы, особенно у больных СД [13, 14].
Нарушения метаболизма магния
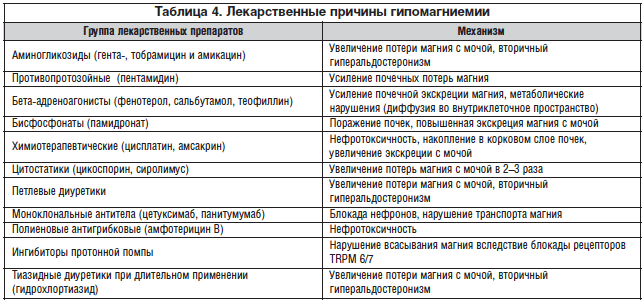
В клинической практике повышение уровня магния (магниевая интоксикация) встречается крайне редко и является следствием терминальной почечной недостаточности и/или ятрогенных причин. Большую практическую значимость имеет гипомагниемия, которая проявляется множеством симптомов (табл. 2) [15].
Причины возникновения гипомагниемии в клинической практике можно условно подразделить на 4 группы (табл. 3) [16].
Особого внимания в реальной клинической практике заслуживают ятрогенные причины, связанные в большинстве случаев с лекарственными препаратами (табл. 4) [17].

Гипомагниемия при различных заболеваниях
СД 2-го типа и метаболический синдром являются одной из частых причин гипомагниемии, распространенность которой составляет 13,0–47,7% [18]. Предрасполагающими факторами являются: диетические ограничения, большие почечные потери, хроническая диарея (как проявление автономной нейропатии), нарушение всасывания в кишечнике вследствие снижения рН энтероцитов. В то же время гипомагниемия приводит к нарушению расщепления глюкозы с накоплением кетоновых тел (угнетение тирозинкиназы), снижению усвояемости глюкозы клетками (блокада рецептора GLUT-4) [19]. Низкое потребление магния ассоциируется с повышенной частотой развития СД 2-го типа, выраженностью системного воспаления и инсулинорезистентности [20]. Дополнительное потребление 100 мг магния снижает риск возникновения СД 2-го типа на 25% [21]. По мнению экспертов Ассоциации исследований по магнию от 2014 г., польза от применения препаратов магния у больных СД может быть сведена к 4 эффектам: инсулиносенситивному, кальций-блокирующему, стресс-регуляторному и эндотелий-стабилизирующему. Исходя из проведенного анализа результатов доступных исследований было рекомендовано потребление магния в дозе 240–480 мг/сут (10–20 ммоль) [22].
Связь АГ и гипомагниемии считается установленной. Снижение концентрации магния приводит к изменению сосудистого тонуса, усилению ангиотензин-2-опосредованного синтеза альдостерона, выработки тромбоксана и сосудосуживающих простагландинов. Баланс внутриклеточного магния и кальция определяет скорость, выраженность и продолжительность сокращений гладкомышечных клеток сосудов. У больных АГ соотношение кальций/магний превышает норму (менее 2) в несколько раз [23]. В ряде исследований было показано, что назначение препаратов магния в дозе 240–960 мг/сут способствует снижению как систолического (на 18,7 мм рт. ст. в среднем), так и диастолического (на 10,9 мм рт. ст. в среднем) АД, наиболее выраженного в группе пациентов с потреблением магния более 370 мг/сут [24]. Особенно полезно назначение магния пациентам с АГ, принимающим диуретики, у которых удается не только нормализовать АД, но и уменьшить выраженность атеросклеротического поражения периферических артерий [25].
Модификация важнейших факторов риска сердечно-сосудистых заболеваний возможна при назначении препаратов магния. При этом используется антигипертензивный, антиаритмический, противовоспалительный и антикоагуляционый эффекты магния. В исследовании ARIC (Atherosclerosis Risk in Communities), включавшем 7887 женщин и 6345 мужчин в возрасте 45–64 года в течение 12 лет наблюдения, показано, что содержания магния на верхней границе нормы (более 0,88 ммоль/л) ассоциировалось с 40% снижением риска внезапной смерти в сравнении с пациентами, у которых концентрация магния была менее 0,75 ммоль/л [26].
В систематическом обзоре научной литературы и метаанализе результатов проспективных исследований было показано, что высокая концентрация магния в крови ассоциируется со снижением риска возникновения сердечно-сосудистых заболеваний в целом, а достаточное потребление магния с пищей – со снижением риска случаев ишемической болезни сердца [27]. В работе отечественных исследователей показано, что добавление магния оротата к комбинированной терапии пациентов с хронической сердечной недостаточностью (ХСН) IV функционального класса достоверно увеличивает годовую выживаемость (75,7 и 51,6% соответственно) [28].
Метаанализ 7 проспективных исследований, включавший 241 378 пациентов, показал, что добавление 100 мг магния в сутки снижает риск ишемического инсульта на 8% и не влияет на частоту субарахноидальных и внутричерепных кровоизлияний [29]. Применение сульфата магния в раннем периоде ишемического инсульта (в течение 2 ч) позволяет своевременно и безопасно проводить тромболизисную терапию [30].
Доказано, что различные нарушения ритма сердца ассоциируются с гипомагниемией. Среди предполагаемых механизмов, объясняющих такую зависимость, упоминаются: сопутствующие электролитные нарушения, стабилизация концентрации электролитов в мембранах кардиомиоцитов, антагонизм в отношении ионов кальция, увеличение энергетического резерва миокарда с повышением утилизации кислорода, снижение выброса нейротрансмиттеров (адреналина и норадреналина). Наиболее часто гипомагниемия встречается при веретенообразной желудочковой тахикардии (Torsade de pointes), при которой препараты магния являются доказательным методом лечения [31].
Группой исследователей под руководством C. Adamopoulos изучалось влияние концентрации магния в сыворотке крови на прогноз амбулаторных пациентов с ХСН, принимающих сердечные гликозиды (Digitalis Investigation Group). Было показано, что смертность в группе с нормальным содержанием магния была достоверно на 38% меньше. В то же время частота госпитализаций в двух группах не различалась, что, вероятно, являлось следствием большей частоты случаев внезапной смерти на фоне желудочковых нарушений ритма [32].
Препараты магния давно заняли свое место в лечении эклампсии и преэклампсии для предотвращения судорожного синдрома. В исследовании Magpie женщины, которым назначались препараты магния, имели меньший (на 58%) риск развития эклампсии [33].
Назначение дицитрата магния и сульфата широко используется для лечения различных типов головной боли, включая мигрень. Их эффективность, по данным ряда работ, сравнима с эффективностью дексаметазона/метоклопрамида [34]. Показана эффективность сульфата магния при бронхиальной астме. Введение сульфата магния способствует уменьшению выраженности обструктивного синдрома как у взрослых пациентов, так и у детей, в особенности при резистентности к симпатомиметикам [35].
В стадии изучения находится возможность применения препаратов магния при депрессии, болезни Альцгеймера, фибромиалгии, мочекаменной болезни, остеопорозе и др.
Одним из широко применяемых в клинической практике магнийсодержащих препаратов является Магнерот («ВервагФарма», Германия) – магниевая соль оротовой кислоты. Одна таблетка содержит 500 мг оротата магния (32,8 мг магния). К настоящему времени накоплен значительный клинический материал об эффективности этого препарата в различных областях медицины, и в первую очередь в кардиологии и неврологии. Оротовая кислота стимулирует синтез АТФ. В связи с тем, что 90% внутриклеточного магния связано с АТФ, относительное повышение внутриклеточного депонирования АТФ посредством оротовой кислоты улучшает фиксацию магния в клетках. Перспективным в клинической практике считается использование препаратов на основе именно органических солей магния, характеризующихся более высокой биодоступностью и биоусвояемостью по сравнению с неорганическими солями. Оротат магния в отличие от неорганических оксида или сульфата магния более эффективен при коррекции дефицита магния, особенно у больных с острым коронарным синдромом и сердечной недостаточностью, протекающими с нарушениями деятельности ритма сердца как насоса. Кардиопротективный эффект оротовой кислоты опосредован через регуляцию фермента N-ацетилглюкозаминтрансферазы, ингибирование внутриклеточной фосфодиэстеразы и модулирование кофермента PQQ (пиролохинолинохинон) с противовоспалительным, антиоксидантным и нейропротекторным эффектами. При уровне магния в сыворотке крови ниже 0,5 ммоль/л имеют место нарушения различной степени тяжести со стороны ЦНС, что требует интенсивной возместительной терапии препаратами магния, в частности препаратом Магнерот для перорального применения до 3–6 г/сут. [36].
Заключение
Дефицит магния широко встречается в клинике внутренних болезней. На фоне общего снижения потребления магния с пищей его низкая концентрация в сыворотке крови (менее 0,85 ммоль/л) ассоциируется с большей частотой развития СД, тяжелым течением АГ, ХСН и большей частотой случаев внезапной смерти вследствие желудочковых нарушений ритма сердца. Восполнение дефицита магния его препаратами, включая оротат магния (Магнерот), эффективно и безопасно. Такая тактика способствует снижению выраженности АГ, нарушений ритма сердца, а также модифицирует важнейшие факторы риска (дислипидемию, инсулинорезистентность), что является составной частью профилактики развития острых сердечно-сосудистых случаев. Дополнительные преимущества препаратов магния изучаются при лечении пожилых пациентов, у которых ожидается снижение частоты депрессий, остеопороза, когнитивных расстройств и, возможно, ишемического инсульта. Препарат магния целесообразно применять для комплексной терапии и профилактики АГ, ишемической болезни сердца, ХСН, аритмий сердца, вызванных дефицитом магния, спастических состояний, дислипидемий.
В настоящее время существует несколько препаратов, содержащих магний для заместительной терапии: Магнерот, панангин, Магне В6, цитрат магния. Привлекает внимание современное комплексное средство Магний Судороги Медивит, в состав которого кроме магния входят калий, витамины В6 и Е.
Первые препараты магния в своем составе имели неорганические соли, из которых магния усваивалось не более 5%, кроме того, нередко вызывали диарею, так как магний стимулирует перистальтику кишечника.
Современные препараты магния значительно лучше усваиваются и не вызывают побочных эффектов со стороны желудочно–кишечного тракта.
Препараты магния используются сочетания с витамином В6 (что повышает усвояемость) и с калием.
Магниевая соль оротовой кислоты слабо растворима в воде, поэтому практически не обладает послабляющим эффектом, хорошо всасывается.









Комментировать