К.м.н. И.Л. Клячкина, РМАПО
Острые респираторные вирусные инфекции (ОРВИ), в том числе и грипп, отличает крайне высокий уровень заболеваемости, причем во всех возрастных группах населения. В периоды ежегодных эпидемий заболевает до 10% всего населения земного шара, а во время пандемий количество заболевших увеличивается в 4-5 раз [1]. По официальным данным, ежегодно в России регистрируется от 27,3 до 41,2 млн случаев респираторных инфекций. ОРВИ и грипп составляют до 90% всех случаев инфекционных заболеваний. При этом в структуре общей заболеваемости на ОРВИ приходится до 40% всех дней нетрудоспособности [2]. По данным МЧС, в период эпидемии 2003 г ОРВИ и гриппом переболело около 30 млн человек, а экономический ущерб составил 50 млрд рублей.
В настоящее время отмечается рост числа заболеваний, вызываемых различными вирусами гриппа, парагриппа, аденовирусами, риновирусами, коронавирусами и др. [3]. Так, по данным Роспотребнадзора, в 2009 г по сравнению с 2008 г. заболеваемость ОРВИ выросла на 21,6% (23 430,6 на 100 000 населения), а гриппом — в 1,9 раза (416,8 на 100 000 населения) [4].
Ряд авторов предполагает, что заболеваемость ОРВИ занижена как минимум в 1,5-2 раза. Следует отметить, что в официальных отчетах учтены только зарегистрированные случаи ОРВИ. В реальности заболеваемость ОРВИ значительно выше (предполагается, что ежегодно болеет 1/6-1/4 населения страны, которое составляет в настоящее время свыше 145 млн человек), но многие больные попросту не обращаются в медицинские учреждения по поводу ОРВИ и поэтому их заболевания не регистрируются.
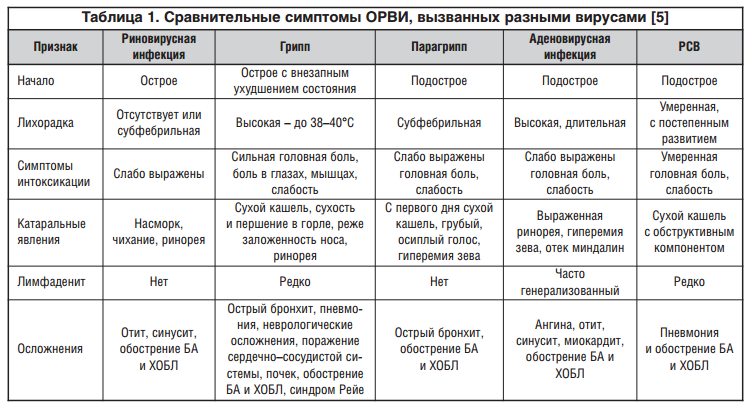
Кроме того, до сих пор в качестве диагнозов используется множество терминов: «ОРВИ», «ОРЗ», «грипп», «простуда», «инфекции верхних дыхательных путей», «острый бронхит», «острый трахеобронхит», наконец, «катар верхних дыхательных путей». Значительную путаницу в статистику вносит и запрет на диагноз «грипп» до тех пор, пока заболеваемость ОРВИ не превысит некий «эпидемический порог». При этом вирусологический анализ обычно не проводится и об истинном вирусе-возбудителе заболевания можно догадываться только по клинической картине заболевания (табл. 1) [5].
Для сравнения: в США количество заболевших достигает 30 млн человек в год (табл. 1) [6]. По расчетам британских пульмонологов, сделанных еще в 1996 г., клинически значимые ОРВИ возникают с частотой 2-5 эпизодов в год на 1 взрослого человека и 7-10 эпизодов на 1 ребенка школьного возраста в год [9]. Если принимать в среднем 2 эпизода в год на 1 жителя Великобритании (население страны ~60 млн человек), это означает 120 млн эпизодов ОРВИ в год [10].
Во многих странах отмечают значительные социальные и экономические последствия роста заболеваемости указанными болезнями. Известно, что на лечение гриппа и его осложнений в мире ежегодно расходуется около 14,6 млрд долларов. При этом основная сумма затрат приходится на косвенные издержки, связанные с потерей трудоспособности. В частности, в США косвенные потери от заболевания гриппом составляют порядка 10-15 млрд долларов в год [6,7]. В России ежегодный суммарный экономический ущерб от гриппа в среднем оценивается в 10 млрд рублей [6].
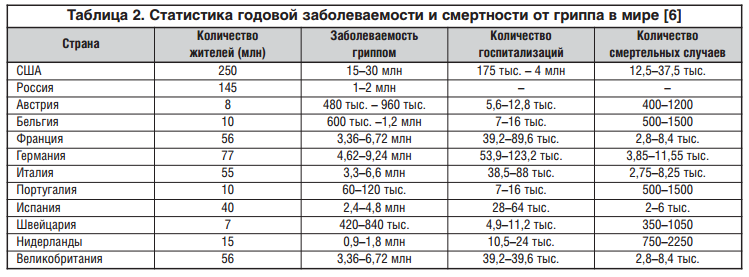
В общей структуре смертности от инфекционных заболеваний смерть от гриппа и его осложнений занимает первое место. Самый высокий риск развития тяжелой формы гриппа или летального исхода угрожает пациентам старше 65 лет (80-90%) с отягощенным анамнезом, страдающим хроническими заболеваниями сердечнососудистой системы, органов дыхания. В то же время среди пациентов 45-64 лет без сопутствующей патологии смертность составляет примерно 2 случая на 100 000 человек [8]. В таблице 2 приведены сведения о годовой смертности от гриппа в ряде стран.
ОРВИ обычно характеризуется симптомокомплексом, включающим воспалительные изменения в носоглотке (затруднение носового дыхания, выделения из носа, гиперемия зева, болезненность при глотании), кашель, явления интоксикации (лихорадка, ознобы, одышка, слабость, мышечные боли). Заболевания, вызванные разными вирусами, отличаются степенью выраженности отдельных симптомов, продолжительностью течения. Причем явления интоксикации более выражены при гриппе, а катаральные явления в носоглотке — при других вариантах ОРВИ (табл. 1) [5].
Кашель принадлежит к числу симптомов, часто встречающихся во врачебной практике. Среди причин, заставляющих обращаться к врачу, он находится на пятом месте, а среди симптомов, обусловленных патологией респираторной системы, на первом [11]. Кашель, наиболее часто отмечающийся при инфицировании вирусами гриппа, парагриппа, респираторно-синтициальными вирусами (РСВ), вызван развитием ларингита, фарингита. Как правило, заболевание протекает в течение относительно короткого времени — 10-14 дней.
По статистике, к врачу обращаются примерно 20% всех заболевших ОРВИ. Эти обращения обусловлены преимущественно резистентностью кашля к домашним средствам и/или купленным безрецептурным средствам, употребляемым пациентами, а также значительной длительностью кашля, заметно превышающей по времени ожидаемую продолжительность заболевания [10].
У практически здоровых людей, заболевших ОРВИ, кашель не требует обязательного направления в стационар. В то же время пациенты групп риска, например, страдающие хронической обструктивной болезнью легких (ХОБЛ) или бронхиальной астмой (БА), у которых ОРВИ является триггером обострения заболевания, а также больные с тяжелыми хроническими интеркуррентными заболеваниями нередко подлежат госпитализации. Статистики по количеству госпитализаций этого контингента больных нет.
Кашель (tussis) — рефлекторный акт, играющий большую роль в самоочищении дыхательных путей как от инородных тел, попавших извне, так и от эндогенно образовавшихся продуктов (слизь, кровь, гной, продукты тканевого распада) [12]. В клинической практике часто приходится классифицировать кашель в зависимости от причинного фактора. Поэтому большое диагностическое значение имеет информация о времени возникновения кашля, его продуктивности, а также сопутствующих симптомах.
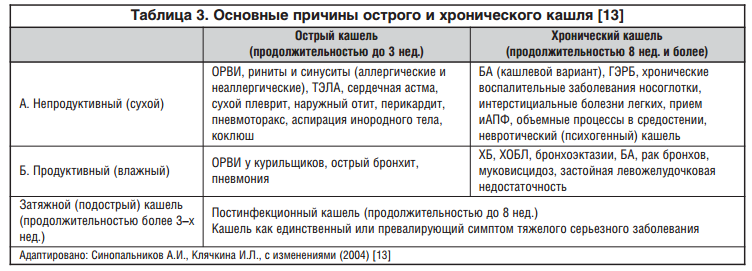
Для диагностики причины кашля важно установить его продолжительность. По длительности существования выделяют острый кашель (до 3 нед.), затяжной (подострый) (от 3 до 8 нед.) и хронический (более 8 нед.) (табл. 3) [13-15]. Впрочем, подобное деление является в значительной степени условным, и данные характеристики кашля не являются взаимоисключающими. Например, развившийся при респираторной инфекции кашель (первоначально определяемый как острый) в части случаев продолжается значительно дольше 2-3 нед. в связи с тем, что вирусная инфекция может вызывать генерализованное воспаление слизистой бронхов, проявляющееся выраженной гиперреактивностью и гиперпродукцией бронхиальной слизи. Постинфекционный кашель продолжает беспокоить больного в течение длительного времени [16].
Необходимо сказать и о кашле у больных хроническим бронхитом (ХБ). ХБ — заболевание, ведущим клиническим признаком которого является продуктивный кашель, наблюдаемый суммарно 3 мес. и более в течение 1 года на протяжении 2 последовательных лет и более при исключении известных заболеваний сердечнососудистой или бронхолегочной систем. Периоды обострения заболевания при правильном лечении могут продолжаться менее 3 нед., могут повторяться неоднократно в течение года. В периоды ремиссий кашля может не быть, поэтому нередко обострения ХБ расцениваются как эпизоды острого кашля — рецидивы острого бронхита. В этих ситуациях правильнее говорить о хроническом кашле.
Продуктивность кашля определяется не только и не столько экспекторацией мокроты. Важным моментом является гиперпродукция бронхиальной слизи в дыхательных путях (ДП) при развитии воспалительного процесса. Соответственно непродуктивный кашель возникает при заболеваниях, не связанных с развитием воспалительного процесса в нижних ДП, и не сопровождается гиперсекрецией бронхиальной слизи.
При ОРВИ кашель развивается либо вследствие воспалительных процессов в верхних ДП, где имеются кашлевые рецепторы, либо в результате механического раздражения рецепторных зон секретом из верхних отделов ДП (постназальный затек) и, по сути, является непродуктивным. Однако при отсутствии корректного своевременного лечения кашля прогрессирование воспалительного процесса (постинфекционный кашель), десквамация реснитчатого эпителия могут способствовать присоединению бактериальной флоры и развитию осложнений, таких как пневмонии, тяжелые обострения БА, ХБ и ХОБЛ, требующие госпитализации [6].
В связи с этим необходимо обратить внимание на одну из групп риска — курильщиков, особенно длительное время выкуривающих большое количество сигарет. Это пациенты, которые страдают ХБ, в просторечии называемым «кашель курильщика». К сожалению, курильщики, кашляя и выделяя мокроту, не считают себя больными и к врачам по этому поводу не обращаются. Таким образом, заболевание ОРВИ (гриппом) расценивается у этой категории как эпизод острого кашля.
Тем не менее в отличие от случаев заболевания практически здоровых лиц в данной ситуации мы имеем дело с развитием продуктивного кашля, что в целом нехарактерно для ОРВИ (гриппа). Короткие эпизоды обострений ХБ нередко расцениваются как повторные эпизоды острого бронхита, что может приводить к гипо-диагностике ХБ. Следует отметить, что курильщики значительно чаще болеют инфекционными заболеваниями (в том числе и ОРВИ), чем некурящие [17].
Во многом это обусловлено значительными нарушениями мукоцилиарного клиренса под воздействием курения табака — гиперсекрецией бронхиальной слизи и угнетением активности реснитчатых клеток. Табачный дым содержит значительное количество свободных радикалов, которые, ингаляционно проникнув в ДП, нарушают баланс в системе оксиданты — антиоксиданты. В процессе формирования этого дисбаланса, который охарактеризован, как окислительный (оксидативный) стресс, происходит повреждение биологических мембран клеток, входящих в структуру легочной ткани. Острое повреждение легочной ткани при хроническом табакокурении трансформируется в хронический воспалительный процесс ДП. Результатом воспалительного процесса является медленное, но прогрессирующее снижение вентиляционной функции легких, гиперреактивность ДП [18].
Симптоматическое лечение при ОРВИ (гриппе) должно быть направлено на уменьшение лихорадки, болевого синдрома и дегидратации, а также на редукцию воспалительных изменений в носоглотке. Острый непродуктивный кашель при ОРВИ, как правило, протекает доброкачественно. Лечение его в целом не является серьезной проблемой. Рекомендуются увлажнение воздуха в помещении, применение паровых ингаляций, домашних средств (например, меда, лимона), растительных настоев или отваров.
В случаях изнурительного непродуктивного кашля возможно назначение препаратов, подавляющих кашель, таких как седативные антигистаминные препараты, декстрометорфан, ментол. Опиатные противокашлевые средства (например, кодеин) обладают значительными побочными эффектами, вследствие чего не могут быть рекомендованы. Решая вопрос о назначении противовоспалительных препаратов, не следует забывать о возможной неэффективности продуктивного кашля.
Проблема возникает обычно при необходимости терапии «острого» кашля у заболевших ОРВИ курильщиков. Как уже говорилось, у этой группы больных кашель чаще всего продуктивный. Гиперпродукция вязкой бронхиальной слизи требует назначения серьезных муколитических препаратов, а гиперреактивность ДП и, нередко, бронхиальная обструкция — бронхолитических препаратов.
Для исключения полипрагмазии — назначения одновременно нескольких препаратов, направленных на отдельные звенья патогенеза острого кашля, при ОРВИ у курильщиков желательно применение комбинированных препаратов. Одним из таких препаратов является Аскорил экспекторант (сироп), в состав которого входят бромгексин, гвайфенезин, сальбутамол и ментол (в составе сиропа).
Сальбутамол является одним из самых безопасных бронходилататоров — селективным 2-агонистом. Помимо этого он стимулирует мукоцилиарный клиренс — секрецию слизи и активность реснитчатого эпителия. Тормозит выброс медиаторов из тучных клеток и базофилов, устраняет антигензависимое подавление мукоцилиарного клиренса и выделение факторов хемотаксиса нейтрофилов. Кроме того, препарат стимулирует митотическую активность и восстановление реснитчатого эпителия ДП. При пероральном приеме хорошо всасывается. Стах составляет 30 нг/мл. В плазме определяется спустя 30 мин., а через 2 ч достигает максимального уровня. Продолжительность циркуляции в крови на терапевтическом уровне составляет 3-9 ч, затем концентрация постепенно снижается. Связывание с белками плазмы составляет 10%. Период полувыведения (Т1/2) -3,8 ч. Частично метаболизируется в желудочно-кишечном тракте (ЖКТ) и в печени с образованием соединений с минимальной адренергической активностью. Выводится с мочой и желчью, преимущественно в неизмененном виде (90%) или в форме глюкуронида.
Бромгексин гидрохлорид оказывает муколитиче-ское и отхаркивающее действие посредством деполимеризации и разрушения мукопротеинов и мукополиса-харидов, входящих в состав мокроты. Кроме того, стимулирует деятельность секреторных клеток слизистых оболочек бронхов, продуцирующих сурфактант, который обеспечивает стабильность альвеол в процессе дыхания, защиту от неблагоприятных факторов, а также улучшение реологических свойств бронхиальной слизи (уменьшение адгезивности, формирование двух фаз бронхиальной слизи — золя и геля), способствующих лучшей ее экспекторации. При приеме внутрь полное всасывание (99%) происходит в течение 30 мин. Биодоступность при пероральном приеме составляет 80% вследствие эффекта «первого прохождения» через печень. В плазме связывается с белками. Проникает через ГЭБ и плацентарный барьер. В печени подвергается деметилированию и окислению. Часть образующихся метаболитов сохраняет активность. Т1/2 достигает 15 ч вследствие медленной обратной диффузии из тканей. Экскретируется почками в виде метаболитов — 99%, в неизмененном виде — 1%.
Гвайфенезин — отхаркивающее средство. Стимулирует секрецию жидких частей бронхиальной слизи (нейтральные мукополисахариды), повышает активность цилиарного эпителия бронхов и трахеи. Уменьшает поверхностное натяжение и адгезивные свойства мокроты, снижает ее вязкость, увеличивает объем мокроты и облегчает эвакуацию из ДП. Под воздействием гвайфенезина происходит активация реснитчатого аппарата слизистой ДП. Важным дополнительным эффектом гвайфенезина является его мягкое успокаивающее действие. Гвайфенезин снижает тревожность, уменьшает психогенную вегетативную симптоматику. Всасывается в ЖКТ, быстро метаболизируется и выводится с мочой. Т1/2 — 1 ч. Основной метаболит — β-(2-метоксифенокси)молочная кислота.
Ментол — местнораздражающее средство. Мягко стимулирует секрецию бронхиальных желез, обладает антисептическими свойствами, восстанавливает функцию мерцательного эпителия слизистой оболочки бронхов. Оказывает коронародилатирующее рефлекторное, венотонизирующее, антиангинальное, анальгетическое и противовоспалительное местное действие. Эффект в основном обусловлен рефлекторными реакциями, связанными с раздражением чувствительных рецепторов слизистых оболочек, и стимуляцией образования и высвобождения эндогенных биологически активных веществ (энкефалинов, эндорфинов, пептидов, кининов), участвующих в регуляции болевых ощущений, проницаемости сосудов и других процессах, что обеспечивает обезболивающее и отвлекающее действие. Противомикробная активность проявляется неизбирательным поражением микробных клеток. Раздражающий (отвлекающий) эффект способствует понижению болевых ощущений.
Все компоненты обладают синергическим действием, улучшая мукоцилиарный клиренс, регулируя секрецию бронхиальной слизи и ее реологические свойства, снижая избыточный тонус бронхов. В результате происходит быстрое очищение бронхов от измененного бронхиального секрета и уменьшение/прекращение кашля.
По данным проведенных исследований эффективности и безопасности препарата «Аскорил экспекторант» у пациентов с различными заболеваниями органов дыхания (ОРВИ, острый и хронический бронхит, бронхиальная астма, ХОБЛ, пневмония) в России и за рубежом была отмечена высокая эффективность препарата (78-96%) [19-23]. Особенно четко этот эффект прослеживается у больных с хроническими бронхообструктивными заболеваниями например на фоне обострения при ОРВИ [21], что выражается достоверным улучшением бронхиальной проходимости [21], уменьшением интенсивности кашля, облегчением экспекторации мокроты. Начало действия препарата зарегистрировано уже к концу первого дня приема препарата. В исследованиях, как правило, не отмечалось серьезных побочных эффектов от приема препарата. Однако нежелательные явления наблюдались у 6-8% пациентов в виде кратковременного сердцебиения и тремора рук при приеме дозы 30 мл/сут. [20-21]. Нежелательные явления были редки, не опасны для жизни, не являлись причиной отмены терапии, поскольку при снижении дозы препарата эти явления проходили. К тому же была отмечена фармакоэкономическая выгода использования Аскорила по сравнению с комбинацией муколитика и бронхолитика [21,22].
Таким образом, Аскорил экспекторант одновременно воздействует практически на все звенья патогенеза острых и хронических бронхолегочных заболеваний, сопровождающихся образованием трудноотделяемого вязкого секрета: ОРВИ, трахеобронхита, обструктивного бронхита, бронхиальной астмы, пневмонии и др. Применение комбинированных препаратов, в силу минимальной концентрации действующих веществ в их составе позволяет уменьшить количество и кратность приема лекарственных средств, и риск побочных реакций. Его применение приобретает особую актуальность в условиях, когда невозможно проведение ингаляционной терапии.
Целью проведенного сравнительного исследования была оценка клинической эффективности и безопасности применения комплексного препарата Аскорил экспекторант («Гленмарк») и стандартной терапии ОРВИ у курильщиков, протекающей с явлениями гиперреактивности ДП и кашлем.
Дизайн исследования
Открытое сравнительное рандомизированное исследование было проведено в марте — мае 2008 г. В исследование включались амбулаторные пациенты, отобранные согласно критериям включения и исключения.
Критерии включения в исследование:
- наличие письменного согласия пациента на участие в исследовании;
- возможность лечения в амбулаторных условиях;
- обязательное наличие у больного двух симптомов простуды (затруднение носового дыхания, выделения из носа) и, как минимум, двух дополнительных симптомов острой вирусной инфекции (слабость, недомогание, повышение температуры, ознобы, мышечные боли, болезненность при глотании, гиперемия зева и др.);
- наличие/усиление кашля с отделением мокроты или без нее;
- стаж курения;
- отсутствие показаний к назначению антибиотиков (возраст >75 лет при наличии лихорадки, сердечная недостаточность, инсулинозависимый сахарный диабет, серьезные неврологические нарушения — инсульт).
Критерии исключения:
- состояние, требующее направления в ОРИТ;
- подтвержденная или предполагаемая непереносимость компонентов препарата Аскорил;
- диагностированные/установленные ранее заболевания органов дыхания (ХОБЛ, БА, туберкулез, саркоидоз, рак легкого, аллергические заболевания и др.);
- прием теофиллина, ингибиторов МАО, β-блокаторов, диуретиков, системных глюкокортикостероидов, противокашлевых препаратов.
Были запланированы 4 визита: 1-й — на приеме у врача (осмотр, рандомизация, выдача дневника, препарата, заполнение ИРК), 2-й — на 2-е сут. (по телефону) для уточнения переносимости препаратов, 3-й — на 5-е сут. лечения для решения вопроса об эффективности терапии и продолжении/завершении выбранного лечения, 4-й — на 10-е сут. лечения — завершающий. В течение всего времени исследования пациенты вели ежедневный дневник, отвечая на вопросы и оценивая свое состояние в баллах соответственно шкалам оценки симптомов.
Всего в исследование было включено 60 пациентов: 46 мужчин, 14 женщин в возрасте от 23 до 72 лет (средний возраст — 41,2±11,8 года). Все пациенты получали лекарственные препараты, общепринятые при терапии ОРВИ (гриппа): жаропонижающие, противовоспалительные средства, деконгестанты и т.д.
Для назначения муколитических препаратов пациенты были рандомизированы методом случайной выборки на 2 группы: 1-я группа (А) (31 пациент) получала исследуемый препарат Аскорил, 2-я группа (Ст) (29 пациентов) — стандартную терапию ОРВИ + любой из известных отхаркивающих или муколитических препаратов (бромгексин, ацетилцистеин, амброксол, растительные отхаркивающие средства и др.).
Анализ результатов исследования
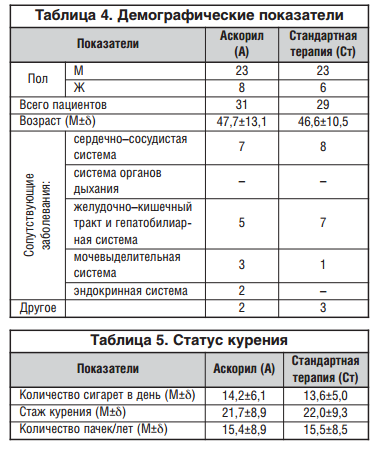
Обе группы оказались абсолютно сопоставимы по демографическим показателям, наличию сопутствующих заболеваний, статусу курения (табл. 4 и 5), выраженности симптомов заболевания.
Оценка интенсивности дневного и ночного кашля проводилась по 6-балльной шкале БОК (табл. 6) [15]. На тяжелый кашель (3-4 балла) жаловались 28 больных группы А (87,1%) и 28 больных группы Ст (96,6%). Достоверные различия степени интенсивности дневного кашля (p<0,01) отмечены к 5-м сут. лечения у группы пациентов, получавших Аскорил, по сравнению с группой пациентов получавших только муколитические препараты (без бронхолитиков). Данные различия сохранялись в течение 5-8 сут. лечения, эффективность терапии дневного кашля в группах сравнялась только к 9-10 сут. лечения.
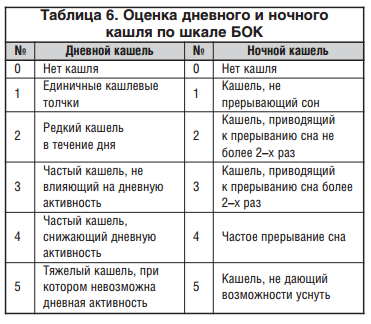
Динамика тяжелого дневного кашля отражена на рисунке 1.
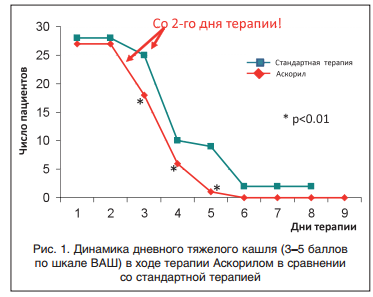
Степень интенсивности ночного кашля начала достоверно уменьшаться в группе А по сравнению с группой Ст начиная с 1-х сут. лечения (p<0,01). Это преимущество больных, принимавших Аскорил (p<0,01, p<0,05), сохранялось до 9-х сут. лечения (рис. 2).
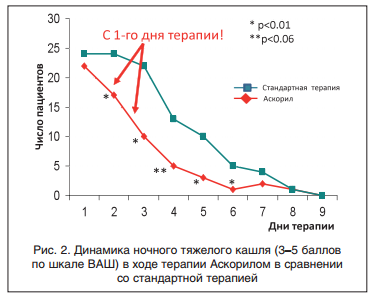
Количество мокроты оценивали по следующей шкале: мокроты нет — 0 баллов, незначительное количество (до 5 мл) — 1 балл, немного (15 мл) — 2 балла, умеренное количество (30 мл и более) — 3 балла, много (150 мл и более) — 4 балла, кроме того для оценки цвета мокроты использовали следующую шкалу: мокроты нет — 0, бесцветная -1 балл, бледно-желтая — 2, светло-желтая — 3, светло-желтая/зеленая — 4, темно-желтая/зеленая — 5 баллов.
На протяжении первых 5 сут. лечения только у 9 больных из обеих групп отделялось умеренное количество мокроты (>30 мл/сут.). На 2-е сут. лечения число пациентов, у которых стала отделяться мокрота, увеличилось до 96,7% в группе А, а в группе Ст только на 3 сут. лечения отделение мокроты было зарегистрировано у 100% пациентов. При этом достоверно более выраженная динамика уменьшения количества гнойной мокроты была зарегистрирована в группе А с 3-го дня заболевания (р<0,07). Равенство показателей в обеих группах сохранялось до 6-х сут. (рис. 3). Затем тенденция к уменьшению количества мокроты стала четко прослеживаться в группе А, а на 7-е сут. различие между группами стало статистически достоверно (p<0,01). На 6-7-е сут. лечения число больных, выделяющих зеленую мокроту в группе получавших Аскорил, достоверно уменьшилось по сравнению с группой Ст (p<0,02).
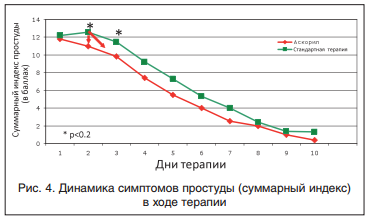
Суммарный индекс простуды характеризует положительную динамику симптомов ОРВИ. На рисунке 4 отчетливо видно достоверное улучшение состояния больных, получавших Аскорил, по сравнению с группой сравнения. Вопрос о прекращении/продолжении лечения решался на 5-6-е сут. лечения пациентов. Тем не менее пациенты нередко самостоятельно прекращали лечение в связи со значительным улучшением состояния/самочувствия. На 6-8 сут. таких больных из группы А было больше, чем прекративших лечение в группе Ст (рис. 4).
Заключение
Таким образом, результаты исследования продемонстрировали эффективность и безопасность обеих схем терапии. Нежелательные явления не отмечены ни у одного больного. Однако эффективность применения Аскорила была выше по сравнению с эффективностью стандартной терапии, т.к. на фоне его приема период выраженности симптомов заболевания и длительность лечения ОРВИ были короче. Что обусловлено:
- Аскорил способствовал увеличению экспекторации менее вязкой мокроты у 96,7% пациентов начиная со второго дня терапии.
- Прием Аскорила можно считать профилактикой развития постинфекционного кашля.
- Самочувствие больных принимавших Аскорил было достоверно лучше со вторых суток терапии на основании суммарного индекса простуды. Аскорил облегчил течение ОРВИ положительно влияя на динамику симптомов ОРВИ.
Литература
- Чучалин А.Г. Инфекционные заболевания нижнего отдела дыхательных путей // Пульмонология. 1999. № 2. С. 8-9.
- Учайкин В.Ф. Диагностика, лечение и профилактика гриппа и острых респираторных заболеваний у детей. М, 2001. 16 с.
- Инфекционная заболеваемость в Российской Федерации за 1994-2003 гг. ЗНиСО, 19952004 гг. (http://www.fcgsen.ru/DOC/nfecjan-june_2008.xls)
- http://rospotrebnadzor.ru
- Зайцев А.А., Клочков О.И., Миронов М.Б., Синопальников А.И. Острые респираторные вирусные инфекции: этиология, диагностика, лечение и профилактика. М, 2008. 37 с.
- http://www.gripp.ru/nfo.aspx?id=69
- Бартлетт Дж. Инфекции дыхательных путей / Пер. с англ. М.: Бином, 2000. 192 с.
- Neuzil K.M., Reed G.W., Mitchel E.F., Griffn M.R. Influenza-associated morbidity and mortality in young and middle-aged women // JAMA. 1999. Vol. 281. Р. 901-907.
- Johnston S.L., Holgate S.T. Epidemiology of respiratory tract infections. In: Myint S, Taylor$Robinson D, eds. Vira other infections of the human respiratory tract. London: Chapman & Hall, 1996.
- Morice A.H., McGarvey L, Pavord I. on behaf of the British Thoracic Society Cough Guideline Group Recommendations for the management of cough in adults // Thorax 2006. Vol. 61. Р. 1-24.
- Овчинников АЮ, Деточка Я.В., Ровкина Е.И. Кашель. Методические рекомендации. М, 2006.
- Шварц Л.С., БМЭ, том 12, столбцы 539-544,1959 г
- Синопальников А.И., Клячкина И.Л. Дифференциальный диагноз. Кашель // Conslium Medicum. 2004. № 6. С. 720-727.
- Respiratory Medicine (ERS/Handbook). Editors P. Palange, A. Simonds. Printed in the UK by Latimer Trend & Co. Ltd., 2010. 462 c.
- Чучалин АГ, Абросимов В.Н. Кашель. Рязань, 2000. 102 с.
- Braman S.S. Postinfectious Cough ACCP Evidence-Based Clinical Practice Guidelinces// Chest 2006. Vol. 129. Р. 138-146.
- 17.Чучалин А.Г. Табакокурение и болезни органов дыхания// РМЖ. 2008. Т. 16. № 22. С. 14771482.
- Rahman I., Adcock IM. Oxidative stress and redox regulation of lung inflammation in COPD // Eur Respir J. 2006. Vol. 28. Р. 219-242.
- Jayaram S., Desai A. Efficacy and safety of Ascoril expectorant and other cough formula in the treatment of cough management in paediatric and adult patients— a randomised double-blind comparative trial// J Indian Med Assoc. 20000 Feb. Vol. 98(2):68-70.
- Федосеев Г.Б., Орлова Н.Ю., Шалюга Л.В. Применение препарата Аскорил в амбулаторной практике// Новые Санкт-Петербургские врачебные ведомости. 2002. № 1(19). С. 69-70.
- Федосеев Г.Б., Зинакова М.К., Ровкина Е.И. Щукина Т.В. Клинические аспекты применения Аскорила в пульмонологической клинике // Новые Санкт-Петербургские врачебные ведомости. 2002. № 2 (20). С. 64-67.
- Prabhu Shankar S., Chandrashekharan S., Bolmall C.S., Baliga V. Efficacy, safety and tolerability of salbutamol + guaiphenesin + bromhexine (Ascoril) expectorant versus expectorants containing salbutamol and either guaiphenesin or bromhexine in productive cough: a randomised controlled comparative study// J Indian Med Assoc. 20010 May. Vol. 108 (5). Р. 313-320.
- Ainapure S.S, Desai A, Korde K. Efficacy and safety of Ascoril in the management of cough-National Study Group report // J Indian Med Assoc. 2001 Feb. Vol. 99 (2). Р.111, 114.








Комментировать