Морозова Н.А.,
к.м.н., доцент, Кафедра акушерства, гинекологии, перинатологии с курсом подростковой гинекологии ФИПО Донецкого национального медицинского университета им. М. Горького
Актуальность
В акушерской практике кровотечения продолжают оставаться наиболее серьезной проблемой, так как среди причин материнской смертности они составляют 20-25 %. Кровотечения при беременности и во время родов занимают одно из ведущих мест в акушерской патологии, способствуя развитию различных заболеваний у женщин. Часто они являются причиной последующей стойкой инвалидизации женщин, развития у них астеновегетативных, нейроэндокринных синдромов, миокардитического кардиосклероза и других заболеваний. Частота родов, осложненных маточными кровотечениями, в Украине составляет от 8 до 11 % и не имеет тенденции к снижению. В структуре материнской смертности за последние 20 лет кровотечения вышли на первое место. Это может быть связано с изменением условий жизни, влиянием неблагоприятных факторов внешней среды, увеличением числа женщин с экстрагенитальной патологией, что приводит к нарушению гармоничного развития беременности и в связи с этим — к различным формам акушерской патологии, в том числе и к маточным кровотечениям во время беременности и родов.
В последние годы частота и структура акушерских кровотечений существенно изменились. Число акушерских кровотечений в послеродовом периоде уменьшилось, однако стали чаще наблюдаться кровотечения, обусловленные отслойкой нормально расположенной плаценты и ее предлежанием, кровотечения на фоне нарушений гемостаза.
Особенностью акушерских кровотечений является их внезапность и массивность. Для акушерских кровотечений характерны острый дефицит ОЦК, нарушение сердечной деятельности, анемическая и циркуляторные формы гипоксии. Основные причины нарушений гемодинамики — дефицит ОЦК и несоответствие между ним и емкостью сосудистого русла. Возникающая на этом фоне тканевая гипоксия сопровождается нарушением окислительновосстановительных процессов с преимущественным поражением центральной нервной системы, почек, печени, происходит нарушение водноэлектролитного баланса, кислотно-щелочного равновесия, гормональных соотношений, ферментативных процессов. При массивных кровотечениях быстро развивается порочный круг, который может привести к терминальному исходу.
Анализ случаев материнской смертности от маточных кровотечений показывает, что в 90 % случаев можно было избежать не только смерти матери, но и патологической кровопотери. Не все лечебные учреждения своевременно и в полном объеме проводят профилактические и лечебные мероприятия. Однотипные ошибки повторяются из года в год, поэтому акушерские кровотечения можно назвать организационно-профессиональной проблемой, поскольку благоприятное окончание родов для матери и новорожденного при маточных кровотечениях, сохранение в последующем репродуктивного здоровья женщины обусловлено прежде всего четкой организацией неотложной помощи и профессионализмом медицинского персонала. Кроме чисто медицинских аспектов проблема маточных кровотечений имеет также большое экономическое значение, так как их лечение связано со значительными материальными затратами.
По определению, кровотечением второй половины беременности называется вагинальное кровотечение, возникшее с 22-й недели гестации до срока родов.
Частота кровотечений второй половины беременности составляет в 2-5 % всех беременностей.
Причинами кровотечений являются:
- предлежание плаценты (1 на 200 беременностей) — 20 %;
- преждевременная отслойка нормально расположенной плаценты (1 на 100 беременностей) — 40 %;
- неклассифицированное кровотечение — 35 %;
- повреждения родовых путей — 5 %.
Предлежание плаценты и преждевременная отслойка нормально расположенной плаценты составляют больше половины среди причин кровотечений второй половины беременности и являются двумя ведущими причинами перинатальной заболеваемости и смертности в третьем триместре беременности. В развивающихся странах, на которые приходится 99 % материнских смертей, 25 % случаев материнской смертности возникают вследствие кровотечений. В их структуре предлежание плаценты и преждевременная отслойка нормально расположенной плаценты составляют 50 % случаев, еще 50 % приходится на послеродовые кровотечения.
Предлежание плаценты
Предлежание плаценты (placenta praevia) — осложнение беременности, при котором плацента располагается в нижнем сегменте матки ниже предлежащей части плода, полностью или частично перекрывая внутренний зев шейки матки. При физиологической беременности нижний край плаценты не достигает 7 см до внутреннего зева. Предлежание плаценты встречается в 0,5-0,8 % среди всех беременностей. Можно предположить, что снижение частоты данной патологии связано с появлением более точной трансвагинальной УЗ-диагностики. На ранних сроках беременности низкое предлежание плаценты может быть обнаружено примерно в 30 % случаев, и только в 0,3 % оно сохраняется до срока родов.
Этиология
- Материнские факторы:
- большое количество родов и абортов в анамнезе;
- возраст женщин (старше 35 лет, независимо от количества родов).
- Факторы, обусловленные патологией плаценты:
- нарушение васкуляризации децидуальной оболочки (атрофия или воспалительный процесс);
- рубцовые изменения эндометрия;
- сосудистые изменения в месте прикрепления плаценты (при ухудшенном кровоснабжении эндометрия требуется большая поверхность прикрепления плаценты);
- увеличение поверхности плаценты (при многоплодной беременности).
Классификация предлежания плаценты
- Полное предлежание — плацента полностью перекрывает внутренний зев.
- Неполное предлежание — плацента частично перекрывает внутренний зев:
- боковое предлежание — внутренний зев перекрыт на 2/3 его площади;
- краевое предлежание — к внутреннему зеву подходит край плаценты.
- Низкое прикрепление плаценты — расположение плаценты в нижнем сегменте ниже 7 см от внутреннего зева без его перекрытия.
В связи с миграцией плаценты или ее разрастанием предлежание может меняться с увеличением срока беременности.
Клинико-диагностические критерии
К группе риска возникновения предлежания плаценты относятся женщины с гипопластичной маткой, а также пациентки, которые перенесли:
- эндометриты с последующими рубцовыми дистрофическими изменениями эндометрия;
- аборты, в особенности осложненные воспалительными процессами;
- доброкачественные опухоли матки, в частности субмукозные миоматозные узлы;
- воздействие на эндометрий химическими препаратами.
Клинические симптомы
Патогномоничный симптом — обязательно кровотечение, которое может периодически повторяться в течение срока беременности. Возникает спонтанно или после физической нагрузки, приобретает угрожающий характер: с началом сокращений матки на любом сроке беременности; не сопровождается болью; не сопровождается повышенным тонусом матки.
Тяжесть состояния обусловлена объемом кровопотери:
- при полном предлежании — массивная кровопотеря;
- при неполном может варьировать от небольшой до массивной.
Анемизация как результат повторяющихся кровотечений. При этой патологии отмечается самое низкое содержание гемоглобина и эритроцитов в сравнении с другими осложнениями беременности, сопровождающимися кровотечениями.
Частым бывает неправильное положение плода: косое, поперечное, тазовое предлежание, неправильное вставление головки.
Возможны преждевременные роды.
Диагностика
- Анамнез.
- Клинические проявления — появление повторяющихся кровотечений, не сопровождающихся болью и повышенным тонусом матки.
Акушерское обследование:
а) внешнее обследование:
- высокое стояние предлежащей части;
- косое, поперечное положение плода;
- тонус матки не повышен.
б) внутреннее обследование (выполняется только в условиях развернутой операционной):
- тестоватость ткани свода, пастозность, пульсация сосудов;
невозможность через свод пальпировать предлежащую часть.
В случае кровотечения уточнение характера предлежания не имеет смысла, потому что акушерская тактика определяется объемом кровопотери и состоянием беременной.
Ультразвуковое сканирование имеет большое значение для выяснения локализации плаценты и постановки правильного диагноза.
Предлежание плаценты с кровотечением является срочным показанием для госпитализации в стационар.
Алгоритм обследования при поступлении беременной с кровотечением в стационар:
- уточнение анамнеза;
- оценка общего состояния, объема кровопотери;
- общеклиническое обследование (группа крови, резус-фактор, общий анализ крови, коагулограмма);
- внешнее акушерское обследование;
- обследование шейки матки и влагалища при развернутой операционной при помощи зеркал для исключения таких причин кровотечения, как полип, рак шейки матки, разрыв варикозного узла, оценка выделений;
- дополнительные методы обследования (УЗИ) по показаниям при отсутствии необходимости срочного родоразрешения.
Лечение
Тактика лечения зависит от объема кровопотери, состояния пациентки и плода, характера предлежания, срока беременности, зрелости легких плода.
Принципы ведения пациенток с предлежанием плаценты:
- При небольшой кровопотере (до 250 мл), отсутствии симптомов геморрагического шока, дистресса плода, отсутствии родовой деятельности, незрелости легких плода при беременности до 37 недель рекомендована выжидательная тактика.
- При остановке кровотечения показаны УЗисследование, подготовка легких плода. Цель выжидательной тактики — пролонгирование беременности до срока жизнеспособности плода.
- При прогрессирующем кровотечении, которое становится неконтролируемым (более 250 мл), сопровождается симптомами геморрагического шока, дистрессом плода, независимо от срока беременности, состояния плода (живой, дистресс, мертвый) необходимо срочное родоразрешение.
Клинические варианты
- Кровопотеря (до 250 мл), отсутствуют симптомы геморрагического шока, дистресса плода, срок беременности до 37 недель:
- госпитализация;
- токолитическая терапия по показаниям;
- ускорение созревания легких плода до 34 недель беременности (дексаметазон 6 мг через 12 часов в течение 2 суток);
- мониторное наблюдение за состоянием беременной и плода.
При прогрессировании кровотечения более 250 мл родоразрешение путем кесарева сечения.
- Кровопотеря значительная (более 250 мл) при недоношенной беременности — независимо от степени предлежания необходимо срочное кесарево сечение.
- Кровопотеря (до 250 мл) при доношенной беременности — при условии развернутой операционной уточняется степень предлежания:
- в случае частичного предлежания плаценты, возможности достижения амниотических оболочек и при головном предлежании плода, активных сокращениях матки выполняется амниотомия. При прекращении кровотечения роды проводятся через естественные родовые пути. После рождения плода — в/м введение 10 ЕД окситоцина, тщательное наблюдение за сокращением матки и характером выделений из влагалища. При возобновлении кровотечения — кесарево сечение;
- при полном или неполном предлежании плаценты, неправильном положении плода (тазовое, косое или поперечное) выполняется кесарево сечение;
- при неполном предлежании, мертвом плоде возможна амниотомия, при прекращении кровотечения — родоразрешение через естественные родовые пути.
- Кровопотеря (более 250 мл) при доношенной беременности независимо от степени предлежания — требуется срочное кесарево сечение.
- Полное предлежание, диагностированное при помощи УЗИ, без кровотечения — госпитализация до срока родоразрешения, кесарево сечение при сроке 37-38 недель.
В раннем послеродовом периоде необходимо тщательное наблюдение за состоянием роженицы. При возобновлении кровотечения после операции кесарева сечения и достижения величины кровопотери более 1 % от массы тела требуются срочная релапаротомия, экстирпация матки без придатков, при необходимости — перевязка внутренних подвздошных артерий специалистом, который владеет этой операцией.
Осложнения, возникающие у женщин при предлежании плаценты
- Некроз гипофиза, острый некроз канальцев почек как результат массивной кровопотери и длительной гипотензии.
- Сильное послеродовое кровотечение, так как плацента расположена в нижнем сегменте матки, мышечная оболочка которого выражена слабо, мышечные сокращения недостаточны для остановки кровотечения.
- Приращение плаценты, так как в нижнем сегменте толщина эндометрия недостаточна для инвазии трофобласта.
Преждевременная отслойка нормально расположенной плаценты
Преждевременная отслойка нормально расположенной плаценты — это отслоение плаценты, расположенной в верхнем сегменте матки, во время беременности или в 1-11 периодах родов. Частота отслойки составляет от 0,3 до 0,5 % общего количества родов, или 1-2 % всех беременностей, и до 30 % причин материнской смертности.
Классификация (основана на степени отслойки плаценты от стенки матки и локализации отслойки):
- Полная отслойка (отслойка всей плаценты).
- Частичная отслойка:
- краевая.
- центральная.
Анатомическая классификация
В соответствии с локализацией гематомы с анатомической точки зрения существует пять видов преждевременной отслойки нормально расположенной плаценты:
- Кровоизлияние под оболочки, то есть субхорионическая гематома.
- Кровоизлияние в области нижнего края плаценты
- первым его признаком будет кровотечение из половых путей.
- Кровоизлияние в амниотическую полость после разрыва оболочек.
- Кровоизлияние под плаценту — образуется большая ретроплацентарная гематома.
- Кровоизлияние в толщу миометрия — происходит инфильтрация межмышечных промежутков кровью, а в тяжелых случаях формируется так называемая матка Кювелера.
Клиническая классификация
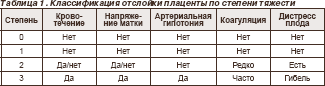
Page с соавт. выделяют четыре степени тяжести отслойки плаценты (табл. 1).
Основные звенья патогенеза: спонтанный разрыв сосудов плацентарного ложа. Неспособность матки к эффективному сокращению в результате того, что сосуды не пережаты, и образуется ретроплацентарная гематома.
Преждевременная отслойка нормально расположенной плаценты — это не что иное, как переход хронической формы недостаточности маточноплацентарного кровообращения в острую с определенной клинической симптоматикой. Этому осложнению всегда предшествуют хронические нарушения маточно-плацентарного кровообращения в виде последовательно возникающих изменений: спазма артериол и капилляров базального отдела децидуальной оболочки, входящего в состав материнской части плаценты, повышения вязкости крови со стазом эритроцитов, их агрегацией, лизисом и высвобождением кровяного тромбопластина, синдрома ДВС. Ухудшение микрокровотока в плаценте приводит к уменьшению эластичности сосудистой стенки, повышению ее проницаемости. Это способствует разрыву артериол, капилляров, формированию микрогематом, постепенно сливающихся, разрушающих базальную пластинку децидуальной ткани, захватывающих межворсинчатые пространства и образующих в месте отслойки плаценты все увеличивающуюся ретроплацентарную гематому.
Клинико-диагностические критерии преждевременной отслойки нормально расположенной плаценты
Преждевременная отслойка нормально расположенной плаценты может быть у беременных в случае следующей патологии:
- преэклампсия;
- заболевания почек;
- изоимунный конфликт между матерью и плодом;
- перерастяжение матки (многоводие, многоплодие, большой плод);
- заболевания сосудистой системы;
- сахарный диабет;
- заболевания соединительной ткани;
- воспалительные процессы матки, плаценты;
- аномалии развития или опухоли матки (подслизистые, интрамуральные миомы).
Непосредственной причиной могут быть:
- физическая травма;
- психическая травма;
- внезапное уменьшение объема околоплодных вод;
- абсолютно или относительно короткая пуповина;
- патология сократительной деятельности матки.
Клинические симптомы
- Болевой синдром: острая боль в проекции локализации плаценты, которая потом распространяется на всю матку, спину и становится диффузной. Боль наиболее выражена при центральной отслойке и может быть не выраженной при краевой отслойке. При отслойке плаценты, которая расположена на задней стенке, боль может имитировать почечную колику.
- Гипертонус матки вплоть до тетании, которая не снимается спазмолитиками, токолитиками.
- Кровотечение из влагалища может варьировать в зависимости от степени тяжести и характера (краевая или центральная отслойка) от незначительного до массивного. Если формируется ретроплацентарная гематома, внешнее кровотечение может отсутствовать.
Диагностика
- Оценка состояния беременной, которая будет зависеть от величины отслойки, объема кровопотери, появления симптомов геморрагического шока или ДВС-синдрома.
- Внешнее акушерское обследование:
- гипертонус матки;
- матка увеличена в размерах, может быть деформирована с локальным выпячиванием, если плацента расположена по передней стенке;
- болезненность при пальпации;
- затруднения или невозможность пальпации и аускультации сердцебиения плода;
- появление симптомов дистресса плода или его гибель.
- Внутреннее акушерское исследование:
- напряженность плодного пузыря;
- при излитии околоплодных вод возможна их окраска кровью;
- кровотечение из матки разной интенсивности.
- УЗ-исследования (эхо-негативное между маткой и плацентой), но этот метод не может быть абсолютным диагностическим критерием, так как гипоэхогенная зона может визуализироваться у пациенток и без отслойки.
В случае отсутствия внешнего кровотечения диагноз преждевременной отслойки плаценты базируется на повышенном тонусе матки, локальной болезненности, ухудшении состояния плода. Кровь из ретроплацентарной гематомы пропитывает стенку матки и формирует матку Кювелера (маточно-плацентарная апоплексия), которая теряет способность сокращаться, что ведет к развитию кровотечений с массивной кровопотерей за счет коагулопатии и гипотонии.
Лечение
Необоснованно запоздалое родоразрешение приводит к гибели плода, развитию матки Кювелера, массивной кровопотери, геморрагического шока и ДВСсиндрома, потере репродуктивной функции женщины.
- В случае прогрессирующей преждевременной отслойки плаценты во время беременности или в первом периоде родов, при появлении симптомов геморрагического шока, ДВС-синдрома, признаков дистресса плода независимо от срока беременности требуется срочное родоразрешение путем кесаревого сечения. При наличии признаков матки Кювелера экстирпация матки без придатков.
- Восстановление величины кровопотери, лечение геморрагического шока и ДВС-синдрома.
- В случае непрогрессирующей отслойки плаценты возможно динамическое наблюдение при недоношенной беременности до 34 недель (проведение терапии для созревания легких плода) в учреждениях, где есть круглосуточное дежурство квалифицированных акушеров-гинекологов, анестезиологов, неонатологов. Проводится мониторное наблюдение за состоянием беременной и плода, КТГ, УЗИ в динамике.
Особенности кесаревого сечения:
- предшествующая операции амниотомия (если есть условия);
- обязательная ревизия стенок матки (в особенности внешней поверхности) с целью исключения маточно-плацентарной апоплексии;
- в случае диагностирования матки Кювелера — экстирпация матки без придатков;
- при небольшой площади апоплексии (2-3 очага диаметром 1-2 см или один до 3 см) и способности матки к сокращению, отсутствии кровотечения и признаков ДВС-синдрома при необходимости сохранить детородную функцию (первые роды, мертвый плод) консилиумом решается вопрос о сохранении матки. Хирурги наблюдают некоторое время (10-20 мин) при открытой брюшной полости за состоянием матки и при отсутствии кровотечения дренируют брюшную полость для контроля гемостаза. Такая тактика в исключительных случаях допускается лишь в учреждениях, в которых имеется круглосуточное дежурство акушера-гинеколога, анестезиолога;
- в раннем послеоперационном периоде необходимо тщательное наблюдение за состоянием роженицы.
Тактика при отслойке плаценты в конце І или во II периоде:
- необходима немедленная амниотомия, если околоплодный пузырь целый;
- при головном предлежании плода — наложение акушерских щипцов;
- при тазовом предлежании — экстракция плода за тазовый конец;
- при поперечном положении второго плода из двойни выполняется акушерский поворот с экстракцией плода за ножку. В некоторых случаях более надежным будет кесарево сечение;
- ручное отделение плаценты и удаление последа;
- сократительные средства — в/в 10 ЕД окситоцина, при отсутствии эффекта 800 мкг мизопростола (ректально);
- тщательное динамическое наблюдение в послеродовом периоде;
- восстановление величины кровопотери, лечение геморрагического шока и ДВС-синдрома.
И в заключение хочется отметить, что, несмотря на большое внимание к проблеме акушерских кровотечений, их частота снижается медленно. Частота акушерских кровотечений, и особенно материнской смертности в связи с кровотечением, увеличиваются с возрастом женщин. Это во многом зависит от одновременного роста соматических заболеваний и числа предшествовавших беременностей с неблагоприятным исходом. Экстрагенитальные заболевания можно отнести к факторам, способствующим развитию кровотечений как во время беременности, так и при родах. Сердечно-сосудистые заболевания, ожирение, заболевания почек, щитовидной железы предрасполагают к развитию кровотечений. В прогностическом отношении особенно неблагоприятно сочетание экстрагенитальных заболеваний с отягощенным акушерско-гинекологическим анамнезом. Гинекологическая заболеваемость очень высока у беременных и рожениц, у которых наблюдаются предлежание плаценты, гипои атонические кровотечения. Наиболее часто встречаются воспалительные заболевания матки и придатков, миомы, бесплодие, инфантилизм. Это подтверждает значение дистрофических и воспалительных изменений в генезе акушерских кровотечений. У беременных, у которых наблюдается преждевременная отслойка нормально расположенной плаценты, гинекологические заболевания в анамнезе отмечаются реже и по характеру они ближе к эндокринопатиям. Хорошо известно влияние паритета на развитие кровотечений во время беременности и родов. По данным литературы, более половины акушерских кровотечений и более 80 % смертельных случаев при кровотечениях отмечаются у повторно родящих женщин. Среди беременных с преждевременной отслойкой нормально расположенной плаценты большинство составляют первородящие, в то время как гипои атонические кровотечения у первобеременных женщин возникают редко, а предлежание плаценты фактически всегда развивается на фоне отягощенного акушерского анамнеза. Имеется определенная зависимость между частотой гипотонических кровотечений, предлежанием плаценты и интервалом между родами — чаще развиваются кровотечения во время родов, происходящих после длительного перерыва или следующих друг за другом с интервалом не более 5-2 лет. Следует подчеркнуть высокую частоту преэклампсий при акушерских кровотечениях, особенно при преждевременной отслойке нормально расположенной плаценты, гипои атонических кровотечениях. У беременных с длительно существующей преэклампсией, как правило, развивается хроническая форма синдрома диссеминированного внутрисосудистого свертывания. Изменения в системе гемостаза у беременных с преэкламсией могут явиться причиной быстрого развития глубоких нарушений гемокоагуляции в раннем послеродовом периоде даже при небольшой видимой кровопотере. Изменения в организме, обусловленные длительным нарушением периферического кровообращения при преэклампсии, могут также способствовать развитию геморрагического шока, лишают организм защитных возможностей, способности мобилизовать механизмы компенсации в ответ на патологическую кровопотерю при родах, способствуют формированию необратимого шока. Поэтому при угрожающем или развившемся массивном кровотечении необходимо проведение комплексной интенсивной терапии с участием анестезиолога-реаниматолога. Такая постановка вопроса делает очевидной основную задачу акушера — не допустить массивной кровопотери.
Главным резервом снижения материнской смертности при кровотечениях остается правильно организованная профилактика акушерских кровотечений, начиная с этапа наблюдения за беременными в женской консультации. И особое значение приобретает профилактика патологических кровопотерь в процессе родового акта, в частности настороженность медицинского персонала при родоразрешении женщин с риском развития кровотечения, своевременная правильная оценка возникшего осложнения и его срочное устранение путем проведения лечения в правильно выбранном объеме.
Литература
- Абрамченко В.В. Активное ведение родов. — СПб., 1999. — 668 с.
- Акуиц К.Б. Атлас по акушерству. — М.: Медицинское информационное агентство, 1997. — 224 с.
- Акушерская и гинекологическая помощь / Под ред. В.И. Кулакова. — М.: Медицина, 1995. — 304 с.
- Айламазян Э.К. Акушерство. — СПб.: Специальная литература, 1997. — С. 75-104, 186-215.
- Ариас Ф. Беременность и ро-ды высокого риска: Пер. с англ. — М.: Медицина, 1996. — С. 490-532, 615-647.
- Баранов А.Н., Санников А.Л., Банникова Р.В. Медико-социальные аспекты репродуктивного здоровья женщин. — Архангельск: АГМА, 1997. — 177 с.
- Баркаган З.С. Геморрагические заболевания и синдромы. — М.: Медицина, 1988. — 528 с.
- Баркаган З.С., Момот А.П. Основы диагностики нарушений гемостаза. — М.: Ньюдиамед-АО, 1999.224 с.
- Бодяжина В.И., Жмакин К.Н., Кирющенков А.П. Акушерство. — М.: Медицина, 1986. — С. 66-70, 89, 200-212.
- Герасимович Г.И., Копгушкина Т.Н., Можайко П.Ф. Акушерські кровотечі.
- Давыдов С.М., Хромов Б.М., Шейко В.З. Атлас гинекологических операций. — М.: Медицина, 1978.460 с.
- Егорова Н.А., Добротина А.Ф. и др. Кровотечения при беременности, в родах и раннем послеродовом периоде. — Н. Новгород, 2004. — 79 с.
- Екстрена допомога. Навчальній посібник. — Мн.: Выш. шк., 1997. — 66 с.
- Зелинский А.А., Венцковский Б.М., Шаповал Н.В. и др. Кесарево сечение. Методология. — Одесса: ОКФА, 1999. — Т. 1. — 206 с.
- Кулаков А.М., Серов В.Н., Абубакирова А.М., Баранов И.И. Акушерские кровотечения. — М.: Триада-Х, 1998. — 96 с.
- Малиновский М.С. Оперативное акушерство. — М.: Медицина, 1967. — 484 с.
- Мачабели М.С. Коагулопатические синдромы. — М.: Медицина, 1970. — 304 с.
- Организация экстренной медицинской помощи в акушерско-гинекологической практике. — Самара: Самарский дом печати, 1997. — С. 32-44.
- Репина М.А. Акушерские кровотечения. — М.: Медицина, 1986. — 210 с.
- Степанковская Г.К., Венцковский Б.М., Гордеева Г. Неотложное акушерство. — К.: Здоров’я, — 384 с.
- Стрижакова А.Н., Маркина С.А. Руководство. Практическое акушерство / Под ред. В.Н. Серова.М.: Медицина, 1989. — С. 349-372.
- Чернуха Е.А. Родовой блок. — М.: Триада-Х, 1999. — 533 с.
- Черній В.І., Кабанько Т.П. та ін. Порушення в системі гемостазу при критичних станах. —Cochrane database: Cochrane. org.














Комментировать