Парвовирус В19: проявления, общая характеристика. Распространенность. Изучение лечения.
Макарова Н.Г., Сергеева И.Г.
Новосибирский национальный исследовательский
государственный университет, Новосибирск, Россия
Парвовирус В19 является причиной многих заболеваний, среди которых наиболее значимыми являются инфекционная эритема, апластическая хроническая гемолитическая анемия и водянка плода [1,2,3]
Первичные проявления парвовирусной инфекции представлены большим количеством экзантем, отличающихся по клиническим и морфологическим проявлениям, которые могут имитировать другие вирусные заболевания кожи [4].
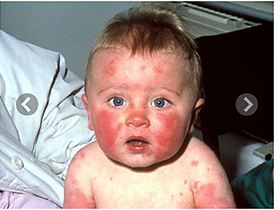
Наиболее частой клинической формой инфекции, вызываемой парвовирусом В19 является инфекционная эритема, описанная еще в 18 веке врачом Robert Willan задолго до обнаружения возбудителя. В 1899 году немецкий врач Sticker назвал данное заболевание инфекционной эритемой и шестью годами позже Cheinisse классифицировал инфекционную эритему как «пятая болезнь» среди шести классических экзантем детского возраста. Инкубационный период составляет 4–14 суток, но может увеличиваться до 20 дней. Продромальный период в большинстве случаев отсутствует или проявляется повышением температуры тела до субфебрильных значений, головной болью, катаральными явлениями в виде насморка, тошнотой, рвотой. Продолжительность продромального периода составляет от 2 до 5 дней. Затем появляется сыпь. Вначале она возникает на лице в виде мелких красных пятен, которые быстро сливаются, образуя яркую эритему на щеках, что придает больному вид получившего пощечину. Спустя 1–4 дня на всем теле появляется пятнисто-папуллезные с синюшным оттенком высыпания с преимущественной локализацией на разгибательной поверхности конечностей. Элементы сыпи сливаются и образуют эритематозные участки неправильной формы. Затем они начинают бледнеть в центре пятна, приобретая своеобразный сетчатый, похожий на «кружево» вид. В 70% случаев высыпания сопровождаются зудом кожи. Сыпь постепенно исчезает в течение 10 дней, не оставляя шелушения. Возможны периодические рецидивы сыпи после воздействия различных физических факторов внешней cреды (солнечное облучение, горячая ванна, холод и т. д.).
У части больных (в 10% случаев) на фоне сыпи или после ее исчезновения отмечается поражение суставов по типу артралгий и реже — полиартритов. Характерно симметричное поражение преимущественно коленных, голеностопных, межфаланговых, пястно-фаланговых суставов. Болевой синдром зависит от тяжести заболевания и может быть слабым и сильным, затрудняющим самостоятельное передвижение. Суставы опухшие, болезненные, горячие на ощупь. Течение полиартрита доброкачественное. Период реконвалесценции сопровождается исчезновением симптомов заболевания, нормализацией лабораторных показателей. В анализе крови выявляется легкая анемия, низкое содержание ретикулоцитов. В ряде случаев отмечается нейтропения и тромбоцитопения, ускоренное СОЭ. Инфекция парвовирусом В19 может сопровождаться геморрагической сыпью, многоформной эритемой или зудом стоп [5].
Также, у некоторых больных отмечаются умеренно выраженные воспалительные изменения верхних дыхательных путей и гиперемия конъюнктивы, небольшая болезненность и отечность суставов. Инфекция чаще протекает бессимптомно, так как антитела к этому вирусу обнаруживаются у 30-40% здоровых людей.
При исследовании кожи в области высыпаний микроскопически обнаруживают извитые сосуды дермы, периваскулярно располагаются депозиты С3 компонента комплемента. Иммуногистохимическим методом с использованием моноклональных антител в эндотелиоцитах определяется парвовирус В19. Предполагается, что воспалительная реакция в ответ на инфекцию павровируса В19 в дермальных сосудах является важным фактором в патогенезе проявлений инфекционной эритемы.
Из лабораторных методов используют ИФА для определения в сыворотке крови специфических антител класса IgM, IgG, ПЦР диагностика для выявления вирусной ДНК.
Через 10–12 дней после инфицирования парвовирусом В19 в организме человека вырабатываются специфические IgM, циркулирующие в крови в течение 1–3 месяцев. IgG появляются через 2–3 дня после IgM и определяются в течение всей жизни человека. ДНК парвовируса В19 может быть обнаружена в крови, выделениях из дыхательных путей, костном мозге, селезёнке, амниотической жидкости с помощью ПЦР и ДНК-гибридизации. Определение гигантских пронормобластов в мазке периферической крови или аспирате костного мозга возможно, но не является диагностическим критерием. При типичном проявлении парвовирусной инфекции (инфекционной эритемы), клинический диагноз может быть выставлен без лабораторного подтверждения [6].
В Донецке были проанализированы случаи парвовирусной инфекции у 35 детей и исследованы сыворотки крови больных с экзантемными заболеваниями на наличие IgM-антител к вирусам краснухи и IgG- и IgM-антител к парвовирусу B19 человека. В поликлинику с жалобами на недомогание, сыпь на руках и ногах обратились родители детей в возрасте 4–10 лет. Заболевание протекало легко, температура оставалась нормальной. В течение двух — пяти дней до появления сыпи (в это время больные наиболее заразны) клинические симптомы ограничились гиперемией ротоглотки, небольшим ринитом, фарингитом, общим недомоганием, а также субфебрильной лихорадкой.
В продромальном периоде в большинстве случаев (у 70% детей) отсутствовали признаки инфекции. Однако у 30% детей отмечались субфебрильная температура тела, недомогание, головная боль, миалгия, катаральные явления (боль в горле, насморк, кашель), лимфаденопатия (как правило, с вовлечением шейных, подчелюстных и затылочных лимфатических узлов). У всех детей заболевание началось с сыпи на коже. Первые элементы сыпи появились на щеках. Сначала на обеих щеках выявлялась ярко-красная сыпь — эритематозные очаги без четких границ, при этом вокруг рта кожа была бледная, что было похоже на следы от пощечин. На коже верхних и нижних конечностей, преимущественно на разгибательных поверхностях, и на ягодицах — пятнисто-папулезная сыпь розово-красного цвета, сливающаяся в причудливый «кружевной» рисунок. В течение первых двух суток сыпь распространилась по всему телу, носила пятнисто-папулезный характер, затем приняла характер разводов с фестончатыми краями. Эти вторичные высыпания варьировали по выраженности и продолжительности.
В 70% случаев высыпания сопровождались зудом кожи. Иногда (в 35%) сыпь носила геморрагический характер, постепенно исчезая в течение 10 дней, не оставляя шелушения. Через 2–4 дня сыпь исчезла, оставляя в течение недели пигментацию. Обращает на себя внимание тот факт, что почти у 90 % больных транзиторная, рецидивирующая сыпь наблюдалась в течение 3–4 недель. Рецидивы были обусловлены инсоляцией, физическими нагрузками и стрессовыми ситуациями, воздействием воды. У всех детей течение заболевания было благоприятным, без осложнений. В семьях заболевших детей случаев заболевания с сыпью среди взрослых не отмечалось.
Медработниками амбулатории при осмотре на основании клинических данных первоначально был поставлен диагноз «краснуха» 33 % детям, остальным 67% — «аллергический дерматит», 12 % заболевших были госпитализированы в местный стационар с единственной жалобой — высыпания на коже. По результатам гемограмм: анемия нормохромная (гемоглобин — 95 г/л; эритроциты — 3,2•1012/л), легкой формы выявилась у 5% детей, тромбоцитопения — у 3,5%, лимфоцитоз — у 98% детей. Остальные показатели крови были в норме.
С целью уточнения этиологии экзантемы у заболевших были отобраны сыворотки крови для вирусологических исследований методом иммуноферментного анализа (ИФА), определяющие специфические иммуноглобулины (Ig) класса М и G против парвовируса В19. По результатам лабораторных исследований, у 35 % заболевших были выделены IgM-антитела к парвовирусу В19, у 50 % детей — IgG к парвовирусу В19. Антитела IgM к краснухе у всех детей не были выявлены. На фоне проведенного симптоматического лечения (гистаминолитики и сорбенты) у всех детей имел место благоприятный исход [7].
Представлены данные о вспышке парвовирусной инфекции в Северо-Западном Федеральном округе, в Ломоносовском районе Ленинградской области в марте–мае 2012г. Всего в период с 19 марта по 14 мая зарегистрировано 33 случая заболевания. Среди заболевших преобладали дети школьного возраста — 18 (54,5%) и дети 3–6 лет — 9 (27,3%). Самый младший из заболевших — ребенок 7 месяцев; старший — женщина 29 лет (воспитатель детского сада, где регистрировались заболевания детей).
У всех заболевших наблюдали сходную клиническую картину: субфебрильная температура, сыпь на лице (синдром «отшлепанных щек»), затем на конечностях. Заболевание протекало в легкой форме. В мае 2012 г., на основании клинико-эпидемиологических данных, пятерым вновь заболевшим лицам был установлен предварительный диагноз «парвовирусная инфекция». Для подтверждения диагноза на базе ФБУН НИИ эпидемиологии и микробиологии имени Пастера было проведено лабораторное исследование 5 образцов сывороток крови, собранных от больных на 3–6 дни после появления сыпи. Материал был доставлен в лабораторию согласно правилам транспортировки и хранения образцов. Для определения IgM-антител к парвовирусу В19 человека использовали коммерческую ИФА тест-систему «recomWELL Parvovirus B19 IgM» (MICROGEN GmbH, Германия), которую применяли в соответствии с инструкцией. В пробах были обнаружены антитела класса IgM к парвовирусу В19, что указывало на острую фазу заболевания [8].
На наличие маркеров острой парвовирусной В19 инфекции (антитела класса IgM к парвовирусу В19) были исследованы образцы сыворотки крови 895 пациентов в возрасте 6 месяцев-18 лет с различной патологией кроветворной системы, находившихся на стационарном лечении (396 человек) либо диспансерном наблюдении (499 человек) в ГУ «Республиканский научно-практический центр детской онкологии и гематологии» в 2005-2008 гг. Острая инфекция парвовирусом В19 диагностирована у 75 человек (8,4%).
Полученные данные свидетельствуют о достаточно широком распространении инфекции парвовирусом В19 среди детей с различной гематологической патологией. При этом у данной категории пациентов за период наблюдения отмечается относительное постоянство числа случаев заболевания по годам. Наименее поражаемым контингентом оказались лица в возрасте до 2 лет. Случаи данного инфекционного заболевания у детей с различной патологией кроветворной системы носили исключительно спорадический характер. Особенностью инфекции в изученной группе также оказалось довольно равномерное распределение случаев заболевания по сезонам года, что отличается от данных по экзантемной форме, имеющей зимне-весеннюю сезонность[9].
Были исследованы 702 сыворотки крови от больных с экзантемными заболеваниями на наличие IgM – антител к вирусам кори и краснухе. Из них 335 сывороток, отрицательных на корь и краснуху, были исследованы на наличие IgM-антител к парвовирусу В19 человека. Исследование проведено в период 2009–2011 гг. IgG-антитела к парвовирусу В19 определяли в сыворотках крови 99 беременных женщин г. Санкт-Петербурга и 85 беременных женщин г. Вологда. Установлено, что частота выявления лиц с наличием IgM-антител к парвовирусу B19 на разных территориях не одинакова. Наиболее часто инфекционная эритема лабораторно выявлялась в Калининградской области (39,4%). На двух территориях округа: Новгородской области и НАО среди пациентов с экзантемными заболеваниями не обнаружено лиц с IgM-антителами к парвовирусу B19. Вологодская область характеризовалась самым низким процентом положительных находок (2,9%). В Санкт-Петербурге лица с IgM-антителами к парвовирусу B19 обнаружены в 9,9 % случаев среди больных с экзантемами, а в Ленинградской области этот показатель выше – 13,8%. В Санкт-Петербурге в возрастной группе от 18 до 25 лет только 9 из 24, то есть 37,5% обследованных женщин, имели иммунитет к парвовирусу В19. В возрастной группе 26–35 лет этот показатель возрастал до 58,5%. Незначительное уменьшение количества серопозитивных лиц в старшей возрастной группе связано с естественным ослаблением иммунитета спустя десятилетия после инфицирования. В Вологде в возрастной группе 18–25 лет IgG-антитела к парвовирусу B19 выявлены у 20 из 43 (47,6%) обследованных женщин, к 35-ти годам этот показатель возрос до 75,0 % [10].
Была изучена роль парвовируса В19 при фебрильной экзантеме в Кордобе (Аргентина). Авторами были проанализированы сыворотки 141 пациента с лихорадкой и экзантемой, отрицательные на вирус краснухи и оспы, собранные в период с 2005 по 2009гг., и сыворотки 31 здоровых добровольцев. Парвовирус В19 был выявлен как этиологический агент в 14,9% всех случаев за указанный период и в 39,1% в 2007г. ДНК парвовируса В19 была обнаружена в 47,6% случаев с положительными сыворотками по IgM антителам, в 30,2% отрицательными IgM и положительными IgG антителами, и в 9,7% случаев среди здоровых добровольцев. Так, длительно-протекающую инфекцию наблюдали примерно в 10% случаев. Персистенция ДНК парвовируса В19 чаще наблюдалась у детей, а также у лиц мужского пола. Все пациенты с острой инфекцией парвовирусом В19 имели сыпь и лихорадку, 87,5% — аденопатию и только 14,3% — артропатию [11].
При изучении частоты встречаемости возбудителей кори и краснухи в штате Пернамбуко (Бразилия) были проанализированы 1161 образец сыворотки крови, полученные от пациентов с высыпаниями на коже, напоминающими таковые при коре или краснухе, с помощью метода ИФА. Из всех образцов только 276 (23,8%) были положительными по Ig класса М оказались по одной из четырех исследуемых инфекций (корь, краснуха, парвовирус В19 и вирус лихорадки Денге). В 196 (16,9%) были обнаружены антитела к вирусу лихорадки Денге, 38 (3,3%) – к парвовирусу В19, 32 (2,8%) – к вирусу краснухи и 10 (0,9%) – к вирусу кори [12].
Папулезно-геморрагический синдром по типу «носок и перчаток» (Papular purpuric gloves and socks syndrome (PPGSS) был впервые описан Harms et al. в 1990г. как форму акрального дерматоза у 5 молодых людей. Авторы описали кожный синдром, проявляемый зудящим отеком кистей и стоп, локализованным по типу носок и перчаток, высыпаниями на слизистой оболочке полости рта, лихорадкой и быстрым развитием петехиальных и папулезных высыпаний. Все высыпания проходили в течение 1-2 недель. В то время не было доказано инфекционной роли в этиологии данного синдрома.
В 1991 году Bagot and Revuz описали пациента с идентичной сыпью, ассоциированной с острой парвовирусной инфекцией. С тех пор описано 63 случая данного синдрома, половина из них — вызванные парвовирусом В19. Главную роль в возникновении этого заболевания играет парвовирус В19, но также другие вирусы , такие как цитомегаловирус, вирус кори, коксаки В6, Эпштейна-Барр, краснухи, вирус герпеса человека 6 и 7 типов, вирус гепатита В, и лекарственные средства, такие как триметоприм, сульфометаксазол или химиопрепараты [13,[14],[15],[16].
Папулезно-геморрагический синдром по типу «носок и перчаток» представляет собой редкий дерматоз, встречающийся чаще у молодых, преимущественно в весенне-летний период. Высыпания быстро прогрессируют, представляют собой болезненные, сильнозудящиеся папулы, симметричный отек и эритему кожи кистей и стоп. Затем появляются сливные папулы на коже кистей, запястий, лодыжек и стоп. Реже на коже щек, локтей, колен, груди и внутренней поверхности бедер. В редких случаях данный синдром был представлен высыпаниями на слизистой оболочке полости рта, включающие множественные петехии на слизистой щек, твердого и мягкого неба, эритему, пузырьки, пустулы, эрозии и неглубокие язвы, афтозные язвы, ангулярный хейлит, фарингит, пятна Коплика. На слизистой половых органов могут быть болезненный отек, эритема и/или язвы на головке полового члена и влагалища. Системные проявления, такие как субфебрильная лихорадка, слабость, миалгия, анорексия, лимфаденопатия и артралгия обычно слабо выражены, могут предшествовать высыпаниям или сопутствовать им. Данные лабораторных обследований неспецифичны, включают лейкопению, анемию, нейтропению, моноцитоз, эозинофилию, тромбоцитопению, неконъюгированную гипербиллирубинемию, незначительное повышение печеночных трансаминаз. Высыпанию регрессируют полностью спустя 1-2 недели после симптоматической терапии. В редких случаях синдром может возникнуть повторно после регресса сыпи.
Диагноз папулезно-геморрагического синдрома выставляется клинически, часто подтверждается серологически. Буллезный вариант синдрома был описан в 4 случаях (все пациенты были старше 35 лет). Геморрагические буллы, ассоциированные с зудящими высыпаниями были описаны всего дважды [17].
Только в 50% случаев данного синдрома, описанных в литературе (9 случаев за 22 года) подтверждена острая инфекция парвовирусом В19, и только 2 семейных случая [18].
При анализе петехиальных высыпаний у детей, острая парвовирусная инфекция была обнаружена у 13 (76%) из 17. У 11 (85%) из 13 была лихорадка. Петехиальные высыпания были плотные, распространенные, в некоторых случаях акцентированные на коже дистальных отделов конечностей, подмышечных и/или паховых областей. Как правило, кожа лица и шеи была свободна от высыпаний. Большинство пациентов имели лейкопению, некоторые – тромбоцитопению. Иммуноглобулины класса М к парвовирусу В19 были обнаружены в 8 (73%) из 11 острофазовых образцов сыворотки, иммуноглобулины класса G были обнаружены только в образцах от выздоравливающих пациентов. ДНК парвовируса была обнаружена во всех исследованных 7 образцах, включая 2 образца, взятых в острую фазу, негативных по иммуноглобулинам класса М. В двух случаях у пациентов в течение периода выздоровления развилась ифекционная эритема [19].
Описан случай серологически подтвержденной парвовирусной инфекции у 42-летнего мужчины с острым бактериальным фарингитом. При проведении иммуноферментного метода (ELISA) был обнаружен иммуноглобулин М к парвовирусу В19. Гистологическое исследование показало воспаление на границе эпидермиса и дермы, с явлением лейкоцитокластического васкулита с вовлечением преимущественно мелких сосудов. Кожные высыпания регрессировали через 2 недели. Авторы полагают, что описанный синдром является иммунозависимым заболеванием, и, что заболеваемость парвовирусом В19 зависит от иммунологического и гематологического состояния организма. Так, пациент с папулезно-геморрагическим синдромом может быть источником инфекции, особенно для восприимчивых лиц [20].
При проведении иммуногистохимического исследования был обнаружен структурный белок VP2 парвовируса В19 в эндотелии дермальных сосудов у троих пациентов с папулезно-геморрагическим синдромом [21]. Интрацитоплазматическое окрашивание клеток эндотелия дермы, кератиноцитов и потовых желез показало наличие специфических антител к парвовирусу В19. В периваскулярном инфильтрате присутствовали Т-клетки. С помощью метода полимеразной цепной реакции (ПЦР) вирусная ДНК была обнаружена в биопсийном материале кожи и в одном образце сыворотки крови. Таким образом, кожные проявления вирусной инфекции являются вторичными по отношению к повреждению эндотелия и эпидермиса.
Однако, описаны и примеры атипичного папулезно-геморрагического синдрома, ассоциированного с парвовирусом В19. В одном случае наблюдали асимметричное расположение папулезных и петехиальных высыпаний на коже кистей и голеней, а также асимметричное вовлечение кожи складок. Во втором случае – генерализованное, с поражением кожи складок и туловища. В обоих случаях наблюдали также инфекционную эритему. Методами парных сывороток и real-time ПЦР была выявлена связь между развитием папулезно-геморрагических высыпаний и виремической фазой первичной парвовирусной инфекцией [22],[23].
Обсуждается возможная этиологическая роль парвовируса В19 в возникновении лихеноидного парапсориаза, который рассматривается как одно из проявлений васкулита кожи или системного васкулита [24]. Лихеноидный парапсориаз представлен несколькими формами кожных воспалительных заболеваний, среди которых два наиболее распространены, это острый лихеноидный оспенновидный парапсориаз или болезнь Муха-Габермана (pityriasis lichenoides et varioliformis acuta -PLEVA) и хронический лихеноидный парапсориаз. На сегодняшний день, описаны 13 случаев уникального варианта острого лихеноидного оспенновидного парапсориаза. Он характеризуюется наличием CD30-составляющей, имитируя тем самым лимфоматоидный папулез, относящееся к CD30-лимфопролиферативным состояниям. Группа включала 10 женщин, 3 мужчин, в возрасте от 7 до 89 лет. Клинически, заболевание манифестировало как острый лихеноидный оспенновидный парапсориаз, небольшими эритематозными пятными, быстро превращающиеся в некротические папулы. Гистопатологически, также были представлены типичные проявления данного синдрома, но иммуногистохимически было обнаружено большое количество CD30 лейкоцитов. В большинстве случаев было также обнаружено большое количество CD8 клеток. Наблюдалась коэкспрессия CD8 и CD30 антигенов в интраэпидермальном и дермальном инфильтратах. ДНК парвовируса В19 была обнаружена в 4 из 10 биопсий кожи и в сыворотке крови у 2 пациентов. Тем самым, подтверждая возможную патогенетическую связь вирусной инфекции с описанным синдромом [25].
Симметричная лекарственно-индуцированная интертригинозная и сгибательная экзантема (symmetrical drug related intertriginous and flexural exanthema — SDRIFE) или, так называемый, синдром бабуина (Baboon syndrome) представляет собой острую реакцию после системного приема различных лекарственных средств. Высыпания представлены эритемой, чаще всего, расположены на коже ягодиц. Тем самым, напоминают ягодицы бабуина, что и дало название синдрома. Высыпания сопровожаются неспецифическими симптомами, такими как лихорадка, общая слабость. Данный синдром рассматривают как системный токсикоаллергический дерматит, ответ на системное воздействие различных веществ, таких как никеля, ртути, ампициллина. Синдром бабуина может быть ассоциирован с вирусной или бактериальной инфекцией. Описано более сотни случаев данного дерматоза, но в большинстве случаев причину выявить не удалось [26]. Описано 2 случая синдрома бабуина, ассоциированного с парвовирусной инфекцией. 23-летняя беременная женщина, срок беременности 39 недель и 49-летняя женщина предъявляли жалобы на высыпания на сгибательных поверхностях конечностей и лихорадку. В обоих случаях высыпания были представлены эритематозными пятнами в крупных кожных складках, с пузырьками и элементами пурпуры в первом случае и буллезным отеком во втором. У обеих пациенток диагноз первичной парвовирусной инфекции был подтвержден выявлением вирусного генома положительным анализом ПЦР и сероконверсией после двух недель. Высыпания на коже спонтанно регрессировали спустя несколько дней [27].
Кроме высыпаний на коже, парвовирусная инфекция вызывает полиартрит и полиартралгию в 60% случаев у взрослых. Чаще всего поражаются суставы кистей и стоп. Также, у этих пациентов может обнаруживаться ревматоидный фактор, но только кратковременно. Кроме иммуноглобулинов класса М против парвовируса В19, продуцируются антинуклеарные антитела, анти-ДНК, анти-фосфолипидные, анти-SSA/SSB антитела.
Острая парвовирусная инфекция может имитировать ревматоидный артрит или системную красную волчанку (люпус-подобные высыпания на щеках, цитопения и т.д.).
Имеются данные о нескольких случаях развития эрозивного ревматоидного артрита (РА) или системной красной волчанки (СКВ) вскоре после В19 инфекции, с положительными ПЦР анализами на ДНК вируса в синовиальной жидкости или клетках крови. Но, по результатам многих исследований, вирус В19 является очень редкой причиной возникновения РА или СКВ [28]
Несколько исследований были посвящены изучению связи вирусных инфекций с СКВ. Парвовирусная инфекция В19 рассматривается в качестве дифференциального диагноза, а так же как возможная этиологическая причина [29].
По результатам исследования MEDLINE, были проанализированы случаи СКВ с января 1985 по март 2008года, всего 88 пациентов с выставленным диагнозом системной красной волчанки. У 15 из них были выявлены специфические иммуноглобулины класса М и G к парвовирусу В19 [30]. Говоря о влиянии парвовируса В19 на развитие системной красной волчанки предполагается два механизма патогенеза. Первый механизм представляет собой секрецию антител к ДНК, наблюдаемую в 30-70% случаев системной красной волчанки. Антитела могут быть синтезированы против вирусной ДНК крови или других жидкостей. Второй – внутриядерная репликация вирусной ДНК, которая после реактивации и транслокации попадает в ядро клетки хозяина. Оба механизма способствуют сохранению и поддержанию жизненного цикла с сопутствующим воспалительным процессом, и вовлечение сенситизации TLR9 (toll-like receptor 9) и переключение на продукцию аутоантител против ДНК активированными В клетками. Данная модель дает новые возможности для разработки таргетной терапии и вакцинации против парвовируса В19 как один из методов профилактики системных заболеваний [31].
Васкулиты, повреждающие мелкие сосуды (пурпура Шенлейн-Геноха, гранулематоз Вегенера), средние (узловатый периартериит), крупные (гигантоклеточный артериит) могут возникнуть после парвовирусной инфекции. Первый документальный случай пурпуры Шенлейн-Геноха, ассоциированной с парвовирусом В19 был описан в 2002г. у 64-летней женщины с пальпируемой пурпурой и нефротической протеинурией. Исследование биопсийного материала почек и кожи показало наличие IgA-ассоциированного мезангиопролиферативного гломерулонефрита и IgA-ассоциированного лейкоцитокластического васкулита. Был выставлен диагноз пурпуры Шенлейн-Геноха. Наблюдалась резистентность к терапии преднизолоном. При дальнейшем исследовании в дермальных и гломерулярных эндотелиальных клетках были обнаружены ДНК парвовируса В19 и фактор некроза опухолей альфа (ФНОα). Таким образом, данный случай демонстрирует важность обнаружения вируса при постановке диагноза, а также иной подход к лечению, а именно внутривенное введение гамма глобулина и антиФНОα препаратов [32].
Таким образом, существует необходимость дальнейшего исследования и изучения влияния парвовируса В19 на кожные и системные заболевания, а также для разработки клинических рекомендаций по тактике ведения пациентов и лечению.
Список литературы
- Bamba M. [Human parvovirus B19]. Nihon Rinsho. 2010 Jun;68 Suppl 6:350-3.
- Fain O, Landon C, Stirnemann J. Parvovirus B19 infection in an adult. Rev Prat. 2009 Dec 20;59(10):1344.
- Лушнова И.В. Парвовирусная инфекция. Педиатр 2010 Том 1 №2, с.115-118.
- Cunha BA, Chandrankunnel J. Parvovirus B19 with a scarlatiniform/rubelliform rash and small joint arthritis mimicking rubella in an adult. Travel Med Infect Dis. 2012 Jul;10(4):208.
- Sachan D. Erythema infectiosum rash. Indian Pediatr. 2011 Apr;48(4):338.
- Servey JT, Reamy BV, Hodge J. Clinical presentations of parvovirus B19 infection. Am Fam Physician. 2007 Feb 1;75(3):373-6.
- Медведева В.В., Скородумова Н.П., Кучеренко Н.П., Гончарова Л.А., Коваленко Т.И., Легкая В.А. Клинико-эпидемиологические особенности регистрации парвовирусной инфекции в Донецком регионе. Медико-социальные проблемы семьи 2013 Том 18, №2. С 98-101.
- Спиридонова Л.А., Антипова А.Ю., Лаврентьева И.Н., Бичурина М.А., Суркова В.В. Вспышка парвовирусной инфекции в Северо-Западном Федеральном округе России. Инфекция и иммунитет 2012, Т. 2, № 3, с. 665–668.
- Климович Н.В., Матвеев В.А., Романова О.Н., Черновецкий М.А. Эпидемиологическая характеристика парвовирусной В19-инфекции у детей с гематологическими заболеваниями. Охрана материнства и детства 2011 №1-17, с.42.
- Антипова А.Ю., Лаврентьева И.Н., Бичурина М.А., Лялина Л.В., Кутуева Ф.Р. Распространение парвовирусной инфекции в Северо-Западном федеральном округе России. Журнал Инфектологии 2011 Том 3. №4. С. 44-48
- Pedranti MS, Barbero P, Wolff C, Ghietto LM, Zapata M, Adamo MP. Infection and immunity for human parvovirus B19 in patients with febrile exanthema. Epidemiol Infect. 2012 Mar;140(3):454-61.
- Oliveira MJ, Cordeiro MT, Costa FM, Murakami G, Silva AM, Travassos RC. Frequency of measles, rubella, dengue and erythema infectiosum among suspected cases of measles and rubella in the State of Pernambuco between 2001 and 2004. Rev Soc Bras Med Trop. 2008 Jul-Aug;41(4):338-44.
- Toyoshima MT, Keller LW, Barbosa ML, Durigon EL. Papular-purpuric «gloves and socks» syndrome caused by parvovirus B19 infection in Brazil: a case report. Braz J Infect Dis. 2006 Feb;10(1):62-4.
- Ilknur T, Fetil E, Akarsu S, Güneş AT. A case of papular-purpuric gloves-and-socks syndrome receiving unnecessary treatment. Clin Exp Dermatol. 2011 Jan;36(1):110-1.
- Fretzayas A, Douros K, Moustaki M, Nicolaidou P. Papular-purpuric gloves and socks syndrome in children and adolescents. Pediatr Infect Dis J. 2009 Mar;28(3):250-2.
- Parez N, Dehée A, Michel Y, Veinberg F, Garbarg-Chenon A. Papular-purpuric gloves and socks syndrome associated with B19V infection in a 6-year-old child. J Clin Virol. 2009 Feb;44(2):167-9.
- Sree Mallikarjuna Pemira, Robert W. Tolan Jr, Mycoplasma pneumoniae Infection presenting as Bullous Papular Purpuric Gloves and Socks Syndrome: novel association and review of the literature. Clinical Pediatrics 50(12) 1140–1143.
- Bello S, Fanizzi R, Bonali C, Serafino L, Terlizzi N, Lapadula G. Papular-purpuric gloves and socks syndrome due to parvovirus B19: a report of two simultaneous cases in cohabitant families. 2013 Mar 28;65(1):40-5
- Edmonson M.B., Erica L. Riedesel E.L., Williams G.P., DeMuri G.P., Generalized Petechial Rashes in Children During a Parvovirus B19 Outbreak Pediatrics 2010;125;e787; originally published online March 1, 2010
- Bilenchi R, De Paola M, Poggiali S, Acciai S, Feci L, Sansica P. Papular-purpuric «gloves and socks» syndrome. G Ital Dermatol Venereol. 2012 Feb;147(1):119-21.
- Santonja C, Nieto-González G, Santos-Briz Á, Gutiérrez Zufiaurre Mde L, Cerroni L, Kutzner H. Immunohistochemical detection of parvovirus B19 in «gloves and socks» papular purpuric syndrome: direct evidence for viral endothelial involvement. Report of three cases and review of the literature. Am J Dermatopathol. 2011 Dec;33(8):790-5
- Hashimoto H, Yuno T. Parvovirus B19-associated purpuric-petechial eruption. J Clin Virol. 2011 Nov;52(3):269-71
- Adamidou A, Ntaios G, Chatzihidiroglou A, Chatzinikolaou A, Iliadis F, Karamitsos D. Atypical petechial rash of the lower extremities due to Parvovirus B19 infection. Int J Dermatol. 2008 Jul;47(7):760-2
- Rosman IS, Liang LC. Febrile ulceronecrotic Mucha-Habermann disease with central nervous system vasculitis. Pediatr Dermatol. 2013 Jan-Feb;30(1):90-3.
- Kempf W, Kazakov DV, Palmedo G, Fraitag S, Schaerer L, Kutzner H. Pityriasis lichenoides et varioliformis acuta with numerous CD30(+) cells: a variant mimicking lymphomatoid papulosis and other cutaneous lymphomas. A clinicopathologic, immunohistochemical, and molecular biological study of 13 cases. Am J Surg Pathol. 2012 Jul;36(7):1021-9.
- Arnold AW, Hausermann P, Bach S, Bircher AJ. Recurrent flexural exanthema (SDRIFE or baboon syndrome) after administration of two different iodinated radio contrast media. 2007;214(1):89-93.
- Dubois A, Thellier S, Wierzbicka-Hainaut E, Pierre F, Anyfantakis V, Guillet G. Two cases of baboon-like exanthema in primary parvovirus B19 infection. Ann Dermatol Venereol. 2010 Nov;137(11):709-12.
- Kumano K. [Various clinical symptoms in human parvovirus B19 infection]. Nihon Rinsho Meneki Gakkai Kaishi. 2008 Dec;31(6):448-53.
- Aslanidis S, Pyrpasopoulou A, Kontotasios K, Doumas S, Zamboulis C. Parvovirus B19 infection and systemic lupus erythematosus: Activation of an aberrant pathway? Eur J Intern Med. 2008 Jul; 19(5):314-8.
- Ramos-Casals M, Cuadrado MJ, Alba P, Sanna G, Brito-Zerón P, Bertolaccini L. Acute viral infections in patients with systemic lupus erythematosus: description of 23 cases and review of the literature. Medicine (Baltimore). 2008 Nov;87(6):311-8
- Pavlovic M, Kats A, Cavallo M, Shoenfeld Y. Clinical and molecular evidence for association of SLE with parvovirus B19. 2010 Jun; 19(7):783-92.
- Cioc AM, Sedmak DD, Nuovo GJ, Dawood MR, Smart G, Magro CM. Parvovirus B19 associated adult Henoch Schönlein purpura. J Cutan Pathol. 2002 Nov;29(10):602-7.
Ссылка на оригинал: http://www.dermatology.ru/publications/derm.ross.2013.11/30094






Комментировать