Бондарчук, К.А. Айтбеков, Институт мозга человека им. Н.П. Бехтеревой РАН, Санкт-Петербург
Представлены результаты клинического, психофизиологического и электроэнцефалографического исследования 60 детей с тиками. Результаты исследования свидетельствуют о достоверно большей степени выраженности импульсивности и невнимательности у детей с резидуально-органической формой заболевания. Уровень тревоги, согласно полученным данным, достоверно выше в группе детей с психогенной формой заболевания. Сравнительный анализ спектров мощности ЭЭГ у детей с тиками и здоровых детей контрольной группы показал большие значения медленноволновой активности и уменьшение β-активности в лобных отведениях.
Тики относятся к гиперкинезам и характеризуются насильственными движениями, проявляющимися в различных мышечных группах, чаще в лицевой мускулатуре. По мнению А.Дж. Лис (1989), тики продолжают оставаться terra incognita, неуютно расположившейся между неисследованными пограничными областями неврологии и психиатрии [1]. Средняя распространенность тиков у детей составляет от 4 до 16% [2-5]. В большинстве случаев они начинаются в возрасте от 3 до 12 лет [6, 7].
В этиопатогенезе тиков играют роль генетические и иммунные механизмы, перинатальная патология, а также психосоциальные факторы. Всегда следует иметь в виду возможность воздействия нескольких факторов, влияющих друг на друга.
Японские авторы K. Аве и N. Oda (1980) в течение 5 лет наблюдали детей, родители которых страдали тиками, и обнаружили, что у 20% из них развились тики в отличие от контрольной группы, где тики проявились у 10% детей [8]. Большинство исследователей считает, что тики наследуются по аутосомно-доминантному типу [7, 9].
По мнению J. Leckman и соавт. (1997), в патогенезе тиков играют роль как наследственные факторы, так и факторы, неблагоприятно влияющие на развивающийся мозг: прием стимуляторов ЦНС матерью во время беременности, стрессы во время беременности, тяжелая тошнота и рвота на фоне гестоза, а также прием противорвотных средств [10]. Интересно отметить работу C.A. Mathews и соавт. (2006), свидетельствующих о том, что курение матери до рождения ребенка является фактором, влияющим на выраженность тиков [11].
Важная роль в генезе заболевания отводится специфическим нейроанатомическим изменениям, затрагивающим главным образом лобную кору и базальные ганглии. Так, K. Hong и соавт. (2002) отмечают уменьшение общего объема головного мозга у детей с тиками, меньшие размеры правой лобной доли и увеличение размеров левой лобной доли по сравнению со здоровыми детьми соответствующего возраста и пола, в связи с чем становится больше асимметрия лобных областей S>D, наблюдающаяся в норме [12]. Исследования, проведенные S. Bohlhalter и соавт. (2006) с помощью функциональной МРТ-головного мозга, обнаружили перед началом тика активацию в области поясной извилины, а в момент начинающегося гиперкинеза — активацию в сенсомоторных областях коры [13].
Наиболее часто появление тиков связывают с нейротрансмиттерными и нейромедиаторными нарушениями, при этом наиболее популярной является дофаминергическая гипотеза патогенеза. Согласно этой гипотезе, у пациентов с тиками отмечается либо увеличенная продукция дофамина (пресинаптическая дисфункция), либо повышенная чувствительность рецепторов дофамина (постсинаптическая дисфункция), связанная как с увеличением числа рецепторов, так и с повышением их аффинитета к лиганду [22]. По мнению T. Kienast и A. Heinz (2006), при тиках отмечается повышение количества D2-рецепторов в хвостатом ядре при общем снижении базисного уровня дофамина [14].
Течение тиков носит волнообразный характер с периодами улучшения и обострения. У детей, например, период улучшения может наблюдаться во время каникул. Некоторые пациенты отмечают сезонные колебания интенсивности симптомов. В подавляющем большинстве случаев тики, возникшие у детей, спонтанно регрессируют в юношеском возрасте, но всегда сохраняется возможность их последующего рецидива.
Тики могут быть двигательными (моторные) и голосовыми (вокальные). В МКБ 10 выделены следующие основные виды тиков:
F95.0 — Транзиторные тики: не сохраняются более 12 месяцев;
F95.1 — Хронические моторные или вокальные тики: длятся более 12 месяцев;
F95.2 — Синдром Жиль де ля Туретта (СТ): комбинирование множественных моторных тиков и одного и более вокальных тиков. Моторные и вокальные тики при этом расстройстве могут возникать не всегда одновременно.
Полученные нами ранее результаты показывают, что возраст появления хронических тиков меньше возраста появления преходящих тиков.
Таким образом, более раннее появление тиков позволяет предположить более тяжелый прогноз относительно их продолжительности. Кроме этого, необходимо отметить, что хронические тики характеризуются достоверно более высокой частотой гиперкинезов по сравнению с преходящими тиками [15].
Согласно классификации Г.Г. Шанько (1990), выделяют органическую неврозоподобную (возникающую без видимых экзогенных воздействий, на фоне ранней церебральной резидуально-органической симптоматики и (или) текущей соматической патологии) и психогенную (возникающую на фоне психотравмирующей ситуации) формы тиков [16].
Комплекс лечебных мероприятий при тиках включает режимные моменты, психотерапию, фармакотерапию и другие мероприятия. Основными задачами лечения являются улучшение социальной адаптации и уменьшение гиперкинезов. Следует стремиться не к полному отсутствию гиперкинезов, что иногда недостижимо, а к их значительному уменьшению. Лечение тиков лучше проводить в амбулаторных условиях, так как госпитализация может усилить тики.
Комплексность лечения предполагает большую роль психотерапевтических и психокоррекционных методик. В ходе психотерапевтического лечения необходимо максимально устранить фиксацию пациента на своем дефекте. Зачастую психотерапия при тиках направлена не на ребенка, а на его родителей. Важным звеном в психокоррекции детей с тиками и сопутствующими поведенческими нарушениями является изменение поведения взрослых (замена неадаптивных подходов к своим детям на адаптивные — тренинг родительской компетентности — ТРК) [17].
Традиционно при лечении тиков применяются ноотропные препараты (пантогам, пикамилон), анксиолитические (фенибут, адаптол, атаракс) и нейролептические средства (галоперидол, тиаприд) [2, 4, 7, 17].
Из ноотропных средств для лечения детей с тиками наиболее широко применяется препарат Пантогам, относящийся к производным γ-аминомасляной кислоты (ГАМК). Пантогам — высокоэффективный ноотропный препарат, являющийся R(D)-4-[(2,4-дигидрокси-3,3-диметилбутирил)амино]бутиратом кальция (2:1), высшим гомологом R(D)(+)-пантотеновой кислоты, в которой β-аланин замещен на γ-аминомасляную кислоту (ГАМК). Механизм действия обусловлен прямым влиянием пантогама на ГАМКБ -рецептор-канальный комплекс. Препарат обладает ноотропным и противосудорожным действием. Пантогам повышает устойчивость мозга к гипоксии и воздействию токсических веществ, стимулирует анаболические процессы в нейронах, сочетает умеренное седативное действие с мягким стимулирующим эффектом, уменьшает моторную возбудимость, активирует умственную и физическую работоспособность [18]. Использование Пантогама у детей младшего дошкольного возраста способствует ускорению психического развития детей за счет не только улучшения интеллектуальных предпосылок, но и стимуляции собственно аналитико-синтетической и психомоторной деятельности [19].
Целью данного исследования является изучение клинико-психофизиологических особенностей различных видов тиков в зависимости от причин возникновения заболевания и оценка эффективности их лечения с помощью препарата Пантогам-сироп.
Исследуемая группа включала 60 детей в возрасте 7-9 лет с впервые возникшими двигательными тиками.
Диагностическое обследование включало в себя клиническую оценку проявлений тиков, неврологическое обследование, электроэнцефалографию, психологическое исследование. При оценке анамнестических данных учитывали следующие факторы: наследственная отягощенность по тикам, неблагополучие в перинатальном периоде, семейно-социальный анамнез.
Среднюю частоту тиков вычисляли по 5-балльной шкале частоты тиков из Tourette’ Syndrome Global Scale (TSGS). Оценку степени выраженности сопутствующих клинических проявлений синдрома дефицита внимания с гиперактивностью (СДВГ) проводили с использованием шкалы SNAP-IV.
Диагностическое электроэнцефалографическое исследование проводили всем обследуемым детям. Регистрацию ЭЭГ производили на 21-канальном цифровом энцефалографе. Рутинный (визуальный) анализ кривой состоял в оценке общего функционального состояния мозга, уровня зрелости биоэлектрической активности мозга и соответствия ее характера возрасту пациента; оценке тяжести изменений ЭЭГ и локализации патологических изменений. Производили спектральный анализ ЭЭГ, при этом особое внимание уделяли спектральной мощности α-ритма в затылочных отведениях, а также вычисляли соотношение θ-ритма и β1-ритма в лобных отведениях до и после курса лечения.
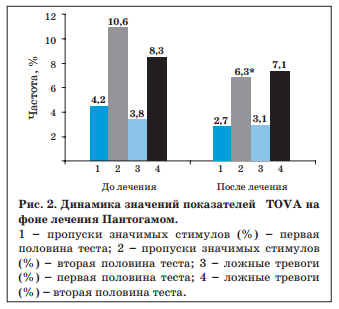
Уровень внимания оценивали с помощью психофизиологического теста TOVA (The Test of Variables of Attention), основанного на предъявлении зрительных стимулов. Производили определение индекса тревожности с помощью теста Р. Тэммпл, В. Амен, М. Дорки.
Дети исследуемой группы получали препарат Пантогам (сироп 100 мг/мл) в течение 60 суток. Суточные дозы — 15 мл в сутки (в 3 приема). Первые и последние 5 дней суточная доза составляла 7,5 мл в сутки. Необходимо отметить, что согласно критериям включения пациенты из исследуемой группы не получали ранее лечения по поводу тиков. Также в исследуемый период и за 3 месяца до включения в исследования пациенты не получали лекарственных препаратов, воздействующих на ЦНС.
Контрольную группу составили 60 детей того же возраста без тиков и других нервно-психических расстройств.
Средний возраст в исследуемой группе составил 8,4±1,2 лет. Длительность заболевания составляла от 3 до 10 месяцев, поэтому было невозможно определить тики в группы двигательных или хронических. Количество мальчиков в исследуемой группе составило 46 (76,7%), девочек — 14 (17,9%).
Наиболее частыми тикозными гиперкинезами в наблюдаемой группе являлись моргание — 53 ребенка (88,3%), поднятие бровей — 15 (25%), нахмуривание лба — 13 (21,7%). Во многих случаях у пациента отмечалось сразу несколько тиков. Средняя частота тиков по 5-балльной шкале TSGS составляла в исследуемой группе 3,4±1,3 балла (при максимальной частоте 5 баллов).
Наследственная отягощенность по тикам (тики у родственников первой степени родства) была выявлена у 24 пациентов (40%), в т.ч. у 20 (33,3%) — по мужской линии, у 4 (6,7%) — по женской линии.
При опросе матерей и изучении медицинской документации особое внимание уделяли особенностям течения беременности и родов. При оценке анамнестических данных у пациентов из наблюдаемой группы в 47 случаях (78,3%) выявлено неблагополучие в перинатальном периоде (патология беременности и родов, гипоксически-ишемическая энцефалопатия, недоношенность, родовая травма). 14 детей (23,3%) наблюдались в раннем возрасте у неврологов с задержкой темпов психомоторного и психоречевого развития. У 7 детей (11,7%) в анамнезе были фебрильные судороги. Черепно-мозговую травму перенесли 4 ребенка (6,7%). Нейроинфекции отмечались в анамнезе у 7 детей (11,7%). Следует отметить, что ни в одном случае симптомы основного заболевания не возникали после перенесенной нейроинфекции или черепно-мозговой травмы.
Нами проведен анализ наличия психотравмирующих обстоятельств в анамнезе у больных с тиками. Так, острые психотравмы, предшествовавшие появлению тиков (внезапный испуг и др.), отмечались, по словам пациентов или их родителей, в 14 случаях (23,3%). Хронические психотравмирующие обстоятельства отмечались в 29 случаях (48,3%). Одним из наиболее частых факторов, провоцирующих появление тиков у детей, является школьный адаптационный стресс. В 6 случаях (10%) заболевание появилось после первых дней обучения в школе («тики первого сентября»). Среди других стрессовых ситуаций часто встречаются разлука с одним из родителей в результате распада семьи, эпизоды внезапного испуга. У некоторых детей тики возникают после длительной умственной перегрузки, которую можно рассматривать как хронический стрессовый фактор.
При исследовании неврологического статуса у детей в исследуемых группах не удалось обнаружить выраженной очаговой симптоматики.
Анализ клинико-анамнестической характеристики пациентов позволил нам, согласно классификации Г.Г. Шанько [16], условно выделить резидуально-органическую (неврозоподобную) и психогенную (невротическую) формы тиков. Резидуально-органическая форма отмечалась у 28 пациентов (46,7%), психогенная — у 32 (53,3%).
Средняя частота тиков по 5-балльной шкале TSGS составляла в исследуемой группе 3,4±1,3 балла. При этом в группе детей с психогенными тиками данный показатель составил 3,3±1,4 баллов, в группе детей с резидуально-органическими тиками — 3,6±1,2 балла. Таким образом, достоверных различий по частоте гиперкинезов в исследуемых группах не отмечается (p>0,05).
Проявления СДВГ у детей с тиками в исследуемой группе отмечались в 26 случаях (43,3%). При этом в группе детей с психогенными тиками признаки СДВГ регистрировали в 9 случаях (30%), у детей в группе детей с резидуально-органическими тиками — в 17 (56,7%). Таким образом, по сравнению с группой детей, страдающих психогенными тиками, СДВГ достоверно чаще (p<0,05) встречается у детей с резидуально-органическими тиками. Все показатели шкалы SNAP-IV при резидуально-органических тиках были достоверно выше, чем при психогенных тиках (табл. 1). Необходимо отметить, что в абсолютном большинстве случаев тики появились позже, чем проявления СДВГ.
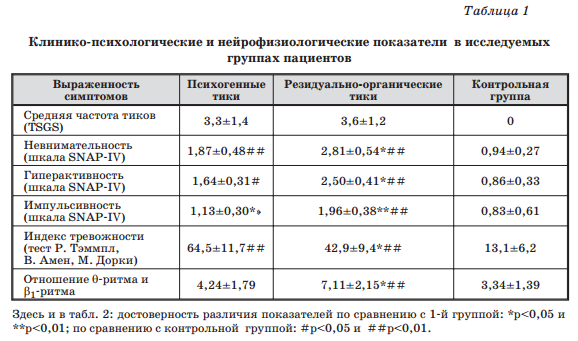
Результаты проведенных исследований показали повышенный уровень тревожности у детей исследуемой группы по сравнению с детьми контрольной группы (p<0,05). При этом уровень тревоги был достоверно выше у детей с психогенными тиками по сравнению с группой детей с резидуально-органическими тиками (p<0,05) (табл. 1).
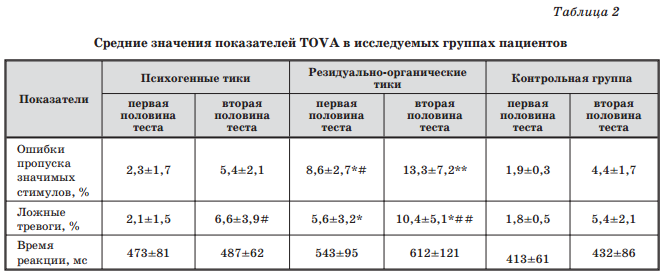
Результаты психофизиологического исследования (TOVA) показали, что дети с тиками, особенно с резидуально-органической формой заболевания, характеризуются достоверно более выраженной невнимательностью и импульсивностью по сравнению с детьми контрольной группы (табл. 2).
Визуальный анализ ЭЭГ пациентов исследуемых групп выявил, что для детей с тиками был характерен полиморфизм изменений биоэлектрической активности головного мозга. У абсолютного большинства пациентов отмечались наличие большого количества медленных волн, преимущественно θ-диапазона, слабая выраженность или отсутствие регулярного α-ритма, изменение формы α-колебаний (деформированность, заостренность или раздвоенность вершин).
Результаты количественной ЭЭГ свидетельствовали о том, что биоэлектрическая активность головного мозга у детей с тиками характеризовалась усилением медленноволновой активности и уменьшением β-активности в лобных отведениях. При этом данные изменения более характерны для детей с резидуально-органическими тиками. Соотношение θ-ритма и β1— ритма в лобных отведениях (в отведении Fz) в исследуемых группах представлено в табл. 1.
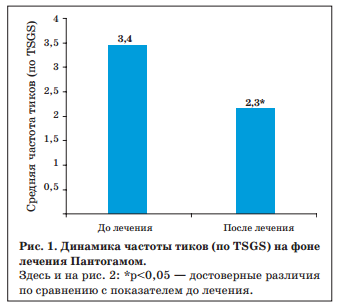
После курса Пантогама уменьшение тиков отмечалось у 37 пациентов, страдающих данным расстройством (61,7%). Уменьшение резидуально-органических тиков регистрировалось в 20 случаях (71,4%), при психогенных тиках — в 17 (53,1%). Средняя частота тиков по 5-балльной шкале TSGS после проведения курса Пантогама составляла 2,3±1,1 баллов (при максимальной частоте 5 баллов), что свидетельствует о достоверном улучшении (р<0,05) (рис. 1).
Оценка состояния с помощью шкалы SNAP-IV после курса Пантогам-сироп показала значительное снижение показателей невнимательности и гиперактивности. Достоверные изменения импульсивности не отмечались (табл. 3). Родители сообщали о том, что дети стали усидчивее во время занятий в школе и при выполнении домашних заданий, меньше отвлекались во время уроков, быстрее справлялись с заданиями.
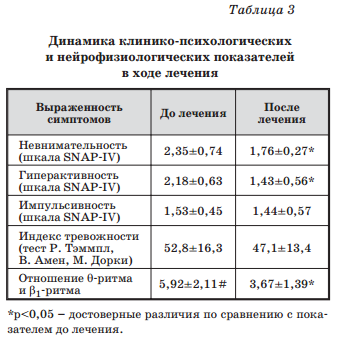
При визуальной оценке ЭЭГ после курса Пантогама регистрировались следующие положительные изменения: уменьшение низкочастотных колебаний, возрастание представленности α-активности в затылочных областях. Данные количественной ЭЭГ свидетельствуют о наличии достоверных позитивных изменений в виде уменьшения отношения θ-ритма и β1-ритма в лобных Результаты психологических исследований показали незначительное уменьшение показателей тревожности у детей после курса Пантогама (табл. 3). Результаты психофизиологического исследования TOVA подтвердили клинические данные о снижении невнимательности после курса Пантогама (рис. 2).
Необходимо отметить, что на фоне приема Пантогама в 4 случаях (6,7%) отмечались проявления гипервозбудимости. Данные проявления носили умеренный характер и прошли после окончания лечебного курса.
Множество теорий возникновения тиков были направлены фактически на решение одного вопроса: является ли тик (и в каких случаях) проявлением органического заболевания нервной системы или это один из признаков невроза [2]. Однозначного ответа на данный вопрос нет и на сегодняшний день. Данное заболевание является типичным эволюционным, имеющим в своей основе не одну причину, а группу причинных факторов, роль которых индивидуальна в каждом конкретном случае. Этот полиморфизм касается и механизмов заболевания и клинической манифестации заболевания.
В рамках данного исследования мы наблюдали детей с впервые возникшими тиками. Говоря о тиках, мы подразумеваем некий единый континуум с различной степенью тяжести клинический проявлений одного и того же заболевания. Используемое в данной работе разделение тиков на психогенные и резидуально-органические носит условный характер. При этом все же нам удалось найти отличия при различных этиопатогенетических формах заболевания.
Так, известно, что у детей с тиками часто встречаются проявления СДВГ [20, 21]. Количественная оценка симптомов СДВГ, проведенная нами, показывает, что признаки этого расстройства при резидуально-органических тиках выражены достоверно больше, чем при преходящих тиках.
Результаты психофизиологического исследования свидетельствуют о том, что дети с резидуально-органическими тиками характеризуются достоверно более выраженной невнимательностью. Анализ электроэнцефалографической картины позволяет предположить большую степень функциональной незрелости головного мозга, лежащую в основе возникновения резидуально-органических тиков.
Препарат Пантогам широко используется в детской психоневрологии и традиционно применяется для лечения тиков [18]. В рамках данного исследования проведено изучение эффективности формы препарата в виде сиропа при различных патогенетических вариантах заболевания.
Результаты клинических, психофизиологических и нейрофизиологических исследований, выполненных после курса Пантогама, свидетельствовали о высокой клинической эффективности данного препарата при лечении тиков, особенно резидуально-органического характера.
Коморбидность тиков и СДВГ заставляет использовать такие методики лечения, которые могут эффективно применяться в лечении детей, у которых отмечаются оба расстройства, поэтому немаловажно то, что клиническая эффективность препарата распространяется и на сопутствующие проявления СДВГ. Немаловажно и то, что положительные клинические результаты использования Пантогама сочетаются с позитивными изменениями биоэлектрической активности головного мозга. В частности, уменьшалось отношение мощности θ-ритма к мощности β1-ритма, которое, по мнению V.J. Monastra и соавт. (2001), является важным показателем, характеризующим функциональное состояние головного мозга у пациентов с СДВГ [22].
Таким образом, результаты проведенного нами исследования позволяют рекомендовать использование препарата Пантогам-сироп в качестве средства первого выбора при лечении впервые возникших тиков у детей.
На правах рекламы
Ознакомьтесь с инструкцией
ЛИТЕРАТУРА
- Лис А. Дж. Тики: Пер. с англ. М.: Медицина, 1989: 336 с.
- Зыков В.П., Ширеторова Д.Ч., Шадрин В.Н. и др. Диагностика и лечение болезней нервной системы у детей. Под ред. В.П. Зыкова. М.: Триада-Х, 2006: 256 с.
- Колчанова М.И. Частота встречаемости и вероятные факторы риска развития тикозных гиперкинезов у детей. Мед. наука и образование Урала. 2007; 5: 35-36.
- Du JC, Chiu TF, Lee KM, et al. Tourette syndrome in children: an updated review. Pediatr. Neonatol. 2010; 51 (5): 255-264.
- Jankovic J. Tourette’s syndrome. N. Engl. J. Med. 2001; 345: 1184-1192.
- Чутко Л.С., Сурушкина С.Ю., Никишена И.С. и др. Лечение синдрома дефицита внимания с коморбидными тикозными гиперкинезами. Журнал неврологии и психиатрии им. С.С. Корсакова. 2008; 2: 66-68.
- Robertson MM. Tourette syndrome, associated conditions and the complexities of treatment. Brain. 2000; 123: 425-462.
- Abe K, Oda N. Incidience of tic in the offspring of tic quess: a controlled follow-up. Stagy-Dev. Med. Child. Neurol. 1980; 22: 649-653.
- Kurlan R. Clinical practice. Tourette’s Syndrome. N. Engl. J. Med. 2010; 363 (24): 2332-2338.
- Leckman JF, Peterson BS, Anderson GM, et al. Pathogenesis of Tourette’s syndrome. J. Child Psychol. Psychiatry. 1997; 38 (1): 119-142.
- Mathews CA, Bimson B, Lowe TL, et al. Association between maternal smoking and increased symptom severity in Tourette’s syndrome. Am. J. Psych. 2006; 163 (6): 1066-1073.
- Hong KE, Ock SM, Kang MH, et al. The segmented regional volumes of the cerebrum and cerebellum in boys with Tourette syndrome. J. Korean Med. Sci. 2002; 17 (4): 530-536.
- Bohlhalter S, Goldfine A, Matteson S, et al. Neural correlates of tic generation in Tourette syndrome: an event-related functional MRI study. Brain. 2006; 129 (8): 2029-2037.
- Kienast T, Heinz A. Dopamine and the diseased brain. CNS Neurol. Disord. Drug Targets. 2006; 5 (1): 109-131.
- Чутко Л.С., Сурушкина С.Ю., Яковенко ЕА., и др. Опыт использования адаптола в лечении тикозных гиперкинезов у детей. Журнал неврологии и психиатрии им. С.С. Корсакова. 2009; 10: 34-45.
- Шанько Г.Г. Тики. В кн.: Неврология детского возраста. Под ред. Г.Г. Шанько, Е.С. Бондаренко. Минск: Вышэйшая школа, 1990: 454-463.
- Чутко Л.С., Сурушкина С.Ю., Яковенко Е.А., и др. Хронические тики у детей и подростков и их лечение. Журнал неврологии и психиатрии им. С.С. Корсакова. 2012; 7 (2): 84-88.
- Бадалян О.Л., Бурд С.Г., Савенков АА. и др. Возможности применения пантогама в практике невролога. Фарматека. 2006; 2 (спецвыпуск: Психиатрия, неврология): 52-56.
- Сухотина Н.К., Крыжановская И.Л., Коновалова В.В., Куприянова ТА. Опыт применения ноотропов при пограничных психических расстройствах у детей. Психиатрия и психофармакотерапия. 2004; 6: 298-301.
- Ньокиктьен Ч. Детская поведенческая неврология. В 2 томах. М.: Теревинф, 2010: 2: 336 с.
- Knell ER, Comings DE. Tourette’s syndrome and attention-deficit hyperactivity disorder: evidence for a genetic relationship. J. Clin. Psychiatry. 1993; 54 (9): 331-337.
- Monastra VJ. Quantitative electroencephalography and attention-deficit/hyperactivity disorder: implications for clinical practice. Current Psychiatry Reports. 2008; 10: 432-438.








Комментировать