Нарушение механизма раскрытия шейки матки и/или продвижения плода по родовому каналу. Эпидемиология. Классификация. Этиология, патогенез, клиническая картина, диагностика и лечение.
Под аномалиями родовых сил понимают расстройства сократительной деятельности матки, приводя- щие к нарушению механизма раскрытия шейки матки и/или продвижения плода по родовому каналу. Эти расстройства могут касаться любого показателя сократительной деятельности — тонуса, интенсив- ности, продолжительности, интервала, ритмичности, частоты и координированности сокращений.
КОД ПО МКБ-10
O62.0 Первичная слабость родовой деятельности.
O62.1 Вторичная слабость родовой деятельности. O62.2 Другие виды слабости родовой деятельности.
O62.3 Стремительные роды.
O62.4 Гипертонические, нескоординированные и затянувшиеся сокращения матки. O62.8 Другие нарушения родовой деятельности.
O62.9 Нарушение родовой деятельности неуточнѐнное.
ЭПИДЕМИОЛОГИЯ
Аномалии сократительной деятельности матки в родах встречаются у 7–20% женщин. Слабость родовой деятельности отмечается в 10%, дискоординированная родовая деятельность в 1–3% случаев от общего количества родов. Данные литературы свидетельствуют о том, что первичная слабость родовой деятельности наблюдается у 8–10%, а вторичная — у 2,5% рожениц. Слабость родовой деятельности у первородящих старшего возраста встречается в два раза чаще, чем в возрасте от 20 до 25 лет. Чрезмерно сильная родовая деятельность, относящаяся к гипердинамической дисфункции сократительной деятельности матки, встречается относительно редко (около 1%).
КЛАССИФИКАЦИЯ
Первую классификацию, основанную на клиникофизиологическом принципе, в нашей стране в 1969 г. создал И.И. Яковлев (табл. 52-5). В основу его классификации положены изменения тонуса и возбудимости матки. Автор рассматривал три разновидности тонического напряжения матки в родах: нормотонус, гипотонус и гипертонус.
Таблица 52-5. Формы родовых сил по И.И. Яковлеву (1969)
| Характер тонуса | Характер сокращений матки |
| Гипертонус | Полный спазм мускулатуры (тетания) |
| Частичный спазм мускулатуры в области наружного или внутреннего зева (в начале I пе- риода) и нижнего сегмента (в конце I и начале II периодов) | |
| Нормотонус | Нескоординированные, асимметричные в разных отделах схватки, сменяющиеся их оста- новкой |
| Ритмичные, координированные, симметричные схватки | |
| Нормальные схватки, сменяющиеся слабыми (вторичная слабость) | |
| Очень медленное нарастание интенсивности схваток (первичная слабость) | |
| Схватки, не имеющие выраженной тенденции к нарастанию (вариант первичной слабости) |
В современном акушерстве при разработке классификации аномалий родовой деятельности со- хранился взгляд на базальный тонус матки как на важный параметр оценки еѐ функционального состояния.
С клинической точки зрения, рационально выде- лять патологию сокращений матки перед родами и во время родового акта.
В нашей стране принята следующая классифика- ция аномалий сократительной деятельности матки:
·Патологический прелиминарный период.
·Первичная слабость родовой деятельности.
·Вторичная слабость родовой деятельности (слабость потуг как еѐ вариант).
·Чрезмерно сильная родовая деятельность с быстрым и стремительным течением родов.
·Дискоординированная родовая деятельность.
ЭТИОЛОГИЯ
Клинические факторы, обусловливающие возник- новение аномалий родовых сил, можно разделить на 5 групп:
·акушерские (преждевременное излитие ОВ, диспропорция между размерами головки плода и родового канала, дистрофические и структурные изменения в матке, ригидность шейки матки, перерастяжение матки в связи с многоводием, многоплодием и крупным плодом, аномалии расположения плаценты, тазовые предлежания плода, гестоз, анемия беременных);
·факторы, связанные с патологией репродуктивной системы (инфантилизм, аномалии развития половых органов, возраст женщины старше 30 и моложе 18 лет, нарушения менструального цикла, нейроэндокринные нарушения, искусственные аборты в анамнезе, невынашивание беременности, операции на матке, миома, воспалительные заболевания женской половой сферы);
·общесоматические заболевания, инфекции, интоксикации, органические заболевания ЦНС, ожирение различного генеза, диэнцефальная патология;
·плодные факторы (ЗРП, внутриутробные инфекции плода, анэнцефалия и другие по- роки развития, перезрелый плод, иммунологический конфликт во время беременности,плацентарная недостаточность);
·ятрогенные факторы (необоснованное и не- своевременное применение родостимули- рующих средств, неадекватное обезболива- ние родов, несвоевременное вскрытие плодного пузыря, грубые исследования и манипуляции).
Каждый из этих факторов может оказывать небла- гоприятное влияние на характер родовой дея- тельности как самостоятельно, так и в различных сочетаниях.
ПАТОГЕНЕЗ
Характер и течение родов определяются совокуп- ностью многих факторов: биологической готовностью организма накануне родов, гормональным гомеостазом, состоянием плода, концентрацией эндогенных ПГ и утеротоников и чувствительно- стью миометрия к ним. Готовность организма к родам формируется длительное время за счет процессов, которые происходят в материнском организме от момента оплодотворения и развития плодного яйца до наступления родов. По сути, ро- довой акт является логическим завершением мно- гозвеньевых процессов в организме беременной и плода. Во время беременности с ростом и разви- тием плода возникают сложные гормональные, гуморальные, нейрогенные взаимоотношения, ко- торые обеспечивают течение родового акта. До- минанта родов есть не что иное, как единая функ- циональная система, которая объединяет следу- ющие звенья: церебральные структуры — гипо- физарная зона гипоталамуса — передняя доля гипофиза — яичники — матка с системой плод — плацента. Нарушения на отдельных уровнях этой системы, как со стороны матери, так и плода– плаценты приводят к отклонению от нормального течения родов, что, в первую очередь, проявляет- ся нарушением сократительной деятельности матки. Патогенез этих нарушений обусловлен многообразием факторов, но ведущую роль в воз- никновении аномалий родовой деятельности от- водят биохимическим процессам в самой матке, необходимый уровень которых обеспечивают нервные и гуморальные факторы.
Важная роль, как в индукции, так и в течении ро- дов принадлежит плоду. Масса плода, генетиче- ская завершѐнность развития, иммунные взаимо- отношения плода и матери влияют на родовую деятельность. Сигналы, поступающие из организма зрелого плода, обеспечивают информирова- ние материнских компетентных систем, ведут к подавлению синтеза иммуносупрессорных факто- ров, в частности пролактина, а также ХГЧ. Меня- ется реакция организма матери на плод как на аллотрансплантат. В фетоплацентарном комплек- се меняется стероидный баланс в сторону накоп- ления эстрогенов, увеличивающих чувствитель- ность адренорецепторов к норадреналину и окси- тоцину. Паракринный механизм взаимодействия плодных оболочек, децидуальной ткани, миомет- рия обеспечивает каскадный синтез ПГ-Е2 и ПГ- F2a. Суммирование этих сигналов обеспечивает тот или иной характер родовой деятельности.
При аномалиях родовой деятельности происходят процессы дезорганизации структуры миоцитов, приводящие к нарушению активности ферментов и изменению содержания нуклеотидов, что указы- вает на снижение окислительных процессов, угне- тение тканевого дыхания, понижение биосинтеза белков, развитие гипоксии и метаболического ацидоза.
Одним из важных звеньев патогенеза слабости родовой деятельности является гипокальциемия. Ионы кальция играют главную роль в передаче сигнала с плазматической мембраны на сократи- тельный аппарат гладкомышечных клеток. Для мышечного сокращения необходимо поступление ионов кальция (Са2+) из внеклеточных или внут- риклеточных запасов. Накопление кальция внутри клеток происходит в цистернах саркоплазматиче- ского ретикулума. Ферментативное фосфорили- рование (или дефосфорилирование) лѐгких цепей миозина регулирует взаимодействие актина и миозина. Повышение внутриклеточного Са2+ спо- собствует связыванию кальция с кальмодулином. Кальций-кальмодулин активирует лѐгкую цепь миозинкиназы, которая самостоятельно фосфо- рилирует миозин. Активация сокращения осу- ществляется путѐм взаимодействия фосфорили- рованного миозина и актина с образованием фосфорилированного актомиозина. При умень- шении концентрации свободного внутриклеточно- го кальция с инактивацией комплекса «каль- цийкальмодулинлѐгкая цепь миозина», дефосфо- рилировании лѐгкой цепи миозина под действием фосфатаз происходит расслабление мыщцы. С обменом ионов кальция тесно связан обмен цАМФ в мышцах. При слабости родовой деятель- ности обнаружено повышение синтеза цАМФ, что связано с угнетением окислительного цикла трикарбоновых кислот и повышением содержания в миоцитах лактата и пирувата. В патогенезе разви- тия слабости родовой деятельности играет роль и ослабление функции адренергического механиз- ма миометрия, тесно связанного с эстрогенным балансом. Уменьшение образования и «плотно- сти» специфических a- и b-адренорецепторов де- лает миометрий малочувствительным к утерото- ническим веществам.
При аномалиях родовой деятельности обнаруже- ны выраженные морфологические и гистохимиче- ские изменения в гладкомышечных клетках матки. Эти дистрофические процессы являются след- ствием биохимических нарушений, сопровождаю- щихся накоплением конечных продуктов обмена. В настоящее время установлено, что координация сократительной деятельности миометрия осу- ществляется проводящей системой, построенной из щелевых контактов с межклеточными канала- ми. «Щелевые контакты» формируются к доно- шенному сроку беременности и их количество увеличивается в родах. Проводящая система ще- левых контактов обеспечивает синхронизацию и координацию сокращений миометрия в активном периоде родов.
ПАТОЛОГИЧЕСКИЙ ПРЕЛИМИНАРНЫЙ ПЕРИОД
КЛИНИЧЕСКАЯ КАРТИНА
Одна из частых форм аномалий сократительной деятельности матки — патологический прелиминарный период, характеризующийся преждевременным появлением сократительной активности матки при доношенном плоде и отсутствии биологической готовности к родам. Клиническая картина патологического прелиминарного периода харак- теризуется нерегулярными по частоте, длитель- ности и интенсивности болями внизу живота, в области крестца и поясницы, продолжающимися более 6 ч. Патологический прелиминарный пери- од нарушает психоэмоциональный статус бере- менной, расстраивает суточный ритм сна и бодр- ствования, вызывает утомление.
ДИАГНОСТИКА
Диагноз патологического прелиминарного перио- да ставят на основании данных:
·анамнеза;
·наружного и внутреннего обследования роженицы;
·аппаратных методов обследования (наруж- ная КТГ, гистерография).
ЛЕЧЕНИЕ
Коррекция сократительной активности матки до достижения оптимальной биологической готов- ности к родам b-адреномиметиками и антаго- нистами кальция, нестероидными противовос- палительными препаратами:
инфузии гексопреналина 10 мкг, тербута- лина 0,5 мг или орципреналина 0,5 мг в 0,9% растворе натрия хлорида;
инфузии верапамила 5 мг в 0,9% растворе натрия хлорида;
ибупрофен 400 мг или напроксен 500 мг перорально.
Нормализация психоэмоционального состояния женщины.
Регуляция суточного ритма сна и отдыха (медикаментозный сон в ночное время суток или при утомлении беременной):
препараты бензадиазепинового ряда (диазепам 10 мг 0,5% раствора в/м);
наркотические анальгетики (тримеперидин 20–40 мг 2%раствора в/м);
ненаркотические анальгетики (буторфанол 2 мг 0,2% или трамадол 50–100 мг в/м);
антигистаминные препараты (хлоропира- мин 20–40 мг или прометазин 25–50 мг в/м);
cпазмолитики (дротаверин 40 мг или бенциклан 50 мг в/м);
Профилактика интоксикации плода (инфузии 500 мл 5% раствора дексрозы+ димеркапто- пропансульфонат натрия 0,25 г+ аскорбиновой кислоты 5% — 2,0 мл.
Терапия, направленная на «созревание» шейки матки:
ПГ-Е2 (динопростон 0,5 мг интрацерви- кально).
При патологическом прелиминарном периоде и оптимальной биологической готовности к родам при доношенной беременности показана медика- ментозная стимуляция родов и амниотомия.
ПЕРВИЧНАЯ СЛАБОСТЬ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
Первичная слабость родовой деятельности — наиболее часто встречающаяся разновидность аномалий родовых сил.
В основе первичной слабости схваток лежит снижение базального тонуса и возбудимости матки, поэтому данная патология характеризуется изменением темпа и силы схваток, но без расстройства координации сокращений матки в отдельных еѐ частях.
КЛИНИЧЕСКАЯ КАРТИНА
Клинически первичная слабость родовой дея- тельности проявляется редкими слабыми непродолжительными схватками с самого начала I периода родов. По мере прогрессирования родового акта сила, продолжительность и частота схваток не нарастают, либо увеличение этих параметров выражено незначительно.
Для первичной слабости родовой деятельности характерны определѐнные клинические признаки.
Возбудимость и тонус матки снижены. Схватки с самого начала развития родовой деятельности остаются редкими, короткими, слабыми (15–20 сек):
- частота за 10 мин не превышает 1–2 схватки;
- сила сокращения слабая, амплитуда ниже 30 мм рт.ст.;
- схватки носят регулярный характер, без- болезненные или малоболезненные, так как тонус миометрия низкий.
Отсутствие прогрессирующего раскрытия шейки матки (менее 1 см/ч).
Предлежащая часть плода долгое время остаѐтся прижатой ко входу в малый таз.
Плодный пузырь вялый, в схватку наливает- ся слабо (функционально неполноценный).
При влагалищном исследовании во время схватки края маточного зева не растягиваются силой схватки.
ДИАГНОСТИКА
Диагноз основывают на:
оценке основных показателей сократительной деятельности матки;
замедлении темпа раскрытия маточного зева;
отсутствии поступательного движения предлежащей части плода.
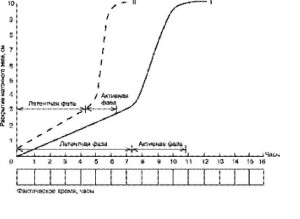
Известно, что в течение I периода родов различают латентную и активную фазы (рис. 52-29).
Рис. 52-29. Партограмма: I – первородящие; II – повторнородящие.
Латентной фазой считают промежуток времени от начала регулярных схваток до появления струк- турных изменений в шейке матки (до раскрытия маточного зева на 4 см).
В норме раскрытие маточного зева в латентную фазу I периода у первородящих происходит со скоростью 0,4– 0,5 см/ч, у повторнородящих — 0,6–0,8 см/ч. Общая продолжительность этой фа- зы составляет у первородящих около 7 ч, у по- вторнородящих — 5 ч. При слабости родовой дея- тельности сглаживание шейки матки и раскрытие маточного зева замедляется (менее 1–1,2 см/ч). Обязательное диагностическое мероприятие в подобной ситуации — оценка состояния плода, которая служит методом для выбора адекватного ведения родов.
ЛЕЧЕНИЕ
Терапия первичной слабости родовой деятельно- сти должна быть строго индивидуальной. Выбор метода лечения зависит от состояния роженицы и плода, наличия сопутствующей акушерской или экстрагенитальной патологии, продолжительности родового акта.
В состав лечебных мероприятий входят:
·амниотомия;
·назначение комплекса средств, усиливаю- щих действие эндогенных и экзогенных утеротоников;
·введение препаратов непосредственно уве- личивающих интенсивность схваток;
·применение спазмолитиков;
·профилактика гипоксии плода.
Показанием для амниотомии служит неполноценность плодного пузыря (плоский пузырь) или мно- говодие. Главное условие для данной манипуля- ции — раскрытие маточного зева на 3–4 см. Ам- ниотомия может способствовать выработке эндо- генных ПГ и усилению родовой деятельности.
В тех случаях, когда слабость родовой деятель- ности диагностирована при раскрытии маточного зева 4 см и более, целесообразно использовать ПГ-F2a (динопрост 5 мг). Препарат вводят внутри- венно капельно, разведѐнный в 400 мл 0,9% рас- твора натрия хлорида с начальной скоростью 2,5 мкг/мин. Обязателен мониторный контроль за ха- рактером схваток и сердцебиением плода. При недостаточном усилении родовой деятельности скорость введения раствора можно увеличивать вдвое каждые 30 мин, но не более чем до 20 мкг/мин, так как передозировка ПГ-F2a может при- вести к чрезмерной активности миометрия вплоть до развития гипертонуса матки.
Следует помнить, что ПГ-F2a противопоказан при АГ любого происхождения, в том числе, при гесто- зе. При БА его применяют с осторожностью.
ВТОРИЧНАЯ СЛАБОСТЬ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
Вторичная гипотоническая дисфункция матки (вторичная слабость родовой деятельности) встречается значительно реже, чем первичная.
При данной патологии у рожениц с хорошей или удовлетворительной родовой деятельностью происходит еѐ ослабление. Обычно это происходит в конце периода раскрытия или в период изгнания.
Вторичная слабость родовой деятельности осложняет течение родового акта у женщин, име- ющих следующие особенности:
отягощѐнный акушерско-гинекологический анамнез (нарушения менструального цикла, бесплодие, аборты, невынашивание, осложнѐнное течение родов в прошлом, заболе- вания половой системы);
осложнѐнное течение настоящей беремен- ности (гестоз, анемия, иммунологический конфликт во время беременности, плацентарная недостаточность, перенашивание);
соматические заболевания (болезни сер- дечно-сосудистой системы, эндокринная па- тология, ожирение, инфекции и интоксика- ции);
осложнѐнное течение настоящих родов (длительный безводный промежуток, круп- ный плод, тазовое предлежание плода, мно- говодие, первичная слабость родовой деятельности).
КЛИНИЧЕСКАЯ КАРТИНА
При вторичной слабости родовой деятельности схватки становятся редкими, короткими, интенсивность их снижается в периоде раскрытия и из- гнания, несмотря на то, что латентная и, возможно, начало активной фазы могут протекать в обычном темпе. Раскрытие маточного зева, по- ступательное движение предлежащей части плода по родовому каналу резко замедляется, а в ря- де случаев прекращается.
ДИАГНОСТИКА
Оценивают схватки в конце I и во II периоде ро- дов, динамику раскрытия маточного зева и про- движения предлежащей части.
ЛЕЧЕНИЕ
На выбор стимулирующих средств влияет степень раскрытия маточного зева. При раскрытия 5–6 см для завершения родов требуется не менее 3–4 ч. В такой ситуации рационально применение внут- ривенного капельного введения ПГ- F2a (дино- прост 5 мг). Скорость введения препарата обыч- ная: начальная — 2,5 мкг/мин, но не более 20 мкг/мин.
Если в течение 2 ч не удаѐтся добиться необхо- димого стимулирующего эффекта, то инфузию ПГ-F2a можно комбинировать с окситоцином 5 ЕД. Во избежание неблагоприятного действия на плод, внутривенное капельное введение оксито- цина возможно в течение короткого промежутка времени, поэтому его назначают при раскрытии маточного зева 7–8 см.
Для того, чтобы своевременно корректировать тактику ведения родов, необходимо проводить постоянный мониторный контроль за сердцебие- нием плода и характером сократительной дея- тельности матки. На изменение тактики врача оказывают влияние 2 основных фактора:
·отсутствие или недостаточный эффект от медикаментозной стимуляции родов;
·гипоксия плода.
В зависимости от акушерской ситуации избирают тот или иной метод быстрого и бережного родо- разрешения: КС, полостные акушерские щипцы при головке, находящейся в узкой части полости малого таза, перинеотомия.
Нарушение сократительной активности миомет- рия может распространиться на последовый и ранний послеродовой период, поэтому для про- филактики гипотонического кровотечения внутри- венное введение утеротонических средств долж- но быть продолжено в III периоде родов и в тече- ние первого часа раннего послеродового периода.
ЧРЕЗМЕРНО СИЛЬНАЯ РОДОВАЯ ДЕЯТЕЛЬНОСТЬ
Чрезмерно сильная родовая деятельность относится к гипердинамической дисфункции сократительной активности матки. Для неѐ характерны чрезвычайно сильные и частые схватки и/или по- туги на фоне повышенного тонуса матки.
КЛИНИКА
Для чрезмерно сильной родовой деятельности характерны:
- чрезвычайно сильные схватки (более 50 мм рт.ст.);
- быстрое чередование схваток (более 5 за 10 мин);
- повышение базального тонуса (более 12 мм рт.ст.);
- возбуждѐнное состояние женщины, выражающееся повышенной двигательной активностью, учащением пульса и дыхания, подъѐмом АД. Возможны вегетативные нарушения: тошнота, рвота, потливость, гипертермия.
При бурном развитии родовой деятельности из-за нарушения маточноплацентарного и плодовопла- центарного кровообращения часто наступает ги- поксия плода. Вследствие очень быстрого про- движения по родовым путям у плода могут возни- кать различные травмы: кефалогематомы, крово- излияния в головной и спинной мозг, переломы ключицы и др.
ДИАГНОСТИКА
Необходима объективная оценка характера схва- ток, динамики открытия маточного зева и продвижения плода по родовому каналу.
ЛЕЧЕНИЕ
Лечебные мероприятия должны быть направлены на снижение повышенной активности матки. С этой целью применяют фторотановый наркоз или внутривенное капельное введение b-адреномиметиков (гексопреналин 10 мкг, тербута- лин 0,5 мг или орципреналин 0,5 мг в 400 мл 0,9% раствора натрия хлорида), которое имеет ряд преимуществ:
- быстрое наступление эффекта (через 5–10 мин);
- возможность регуляции родовой деятельно- сти изменением скорости инфузии препара- та;
- улучшение маточноплацентарного кровото- ка.
Введение b-адреномиметиков по мере необходимости может осуществляться до рождения плода. При хорошем эффекте инфузию токолитиков можно прекратить, перейдя на введение спазмо- литиков и спазмоанальгетиков (дротаверин, ган- глефен, метамизол натрия).
Роженицам, страдающим сердечно-сосудистыми заболеваниями, тиреотоксикозом, СД, b- адреномиметики противопоказаны. В таких случа- ях применяют внутривенное капельное введение антагонистов кальция (верапамил).
Роженица должна лежать на боку, противополож- ном позиции плода. Такое положение несколько снижает сократительную активность матки.
Обязательный компонент ведения таких родов — профилактика гипоксии плода и кровотечений в последовом и раннем послеродовом периодах.
ДИСКООРДИНИРОВАННАЯ РОДОВАЯ ДЕЯТЕЛЬНОСТЬ
Под дискоординацией родовой деятельности по- нимают отсутствие координированных сокраще- ний между различными отделами матки: правой и левой еѐ половиной, верхним (дно, тело) и ниж- ним отделами, всеми отделами матки.
Формы дискоординации родовой деятельности разнообразны:
- распространение волны сокращения матки с нижнего сегмента вверх (доминанта нижнегосе гмента, спастическая сегментарная дисто- ция тела матки);
- отсутствие расслабления шейки в момент сокращения мускулатуры тела матки (дистоция шейки матки);
- спазм мускулатуры всех отделов матки (тетания матки).
Дискоординация сократительной активности матки довольно часто развивается при отсутствии готовности организма женщины к родам, в том числе, при незрелой шейке матки.
КЛИНИКА
Резко болезненные частые схватки, разные по силе и продолжительности (резкие боли чаще в крестце, реже — внизу живота, появляющиеся во время схватки, тошнота, рвота, чувство страха).
Отсутствует динамика раскрытия шейки матки.
Предлежащая часть плода длительно оста- ѐтся подвижной или прижатой ко входу в малый таз.
Повышен базальный тонус.
ДИАГНОСТИКА
Оценивают характер родовой деятельности и еѐ эффективность на основании:
- жалоб роженицы;
- общего состояния женщины, которое во мно- гом зависит от выраженности болевого син- дрома, а также от вегетативных нарушений;
- наружного и внутреннего акушерского обследования;
- результатов аппаратных методов обследования.
При влагалищном исследовании можно обнару- жить признаки отсутствия динамики родового ак- та: края маточного зева толстые, часто отѐчные.
Диагноз дискоординированной сократительной деятьности матки подтверждают с помощью КТГ, наружной многоканальной гистерографии и внутренней токографии. Аппаратные исследова- ния выявляют нерегулярные по частоте, продол- жительности и силе сокращения на фоне повы- шенного базального тонуса миометрия. КТГ, про- водимая до родоразрешения в динамике, позво- ляет не только наблюдать за родовой деятельно- стью, но и обеспечивает раннюю диагностику ги- поксии плода.
ЛЕЧЕНИЕ
Роды, осложнѐнные дискоординацией сократи- тельной деятельности миометрия, можно проводить через естественные родовые пути или за- вершать операцией КС.
Для лечения дискоординированной родовой дея- тельности используются инфузии b- адреномиметиков, антагонистов кальция, спазмо- литиков, спазмоаналгетиков. При раскрытии ма- точного зева более 4 см показана длительная эпидуральная аналгезия.
В современной акушерской практике для быстрого снятия гипертонуса матки чаще используют токо- лиз болюсной формы гексопреналина (25 мкг внутривенно медленно в 20 мл 0,9% раствора натрия хлорида). Режим введения токолитического средства должен быть достаточным для полной блокады сократительной деятельности и сниже- ния маточного тонуса до 10–12 мм рт.ст. Затем токолиз (10 мкг гексопреналина в 400 мл 0,9% раствора натрия хлорида) продолжают 40–60 мин. Если в течение ближайшего часа после прекра- щения введения b-адреномиметиков не восста- навливается нормальный характер родовой дея- тельности, то начинают введение капельное ПГ- F2a.
Профилактика внутриутробной гипоксии плода обязательна.
Показания к абдоминальному родоразрешению:
- отягощѐнный акушерскогинекологический анамнез (длительное бесплодие, невынаши- вание беременности, неблагоприятный ис- ход предыдущих родов и др.);
- сопутствующая соматическая (сердечно- сосудистые, эндокринные, бронхолѐгочные и другие заболевания) и акушерская патология (гипоксия плода, перенашивание, тазо- вые предлежания и неправильные вставле- ния головки, крупный плод, сужение таза, ге- стоз, миома матки и др.);
- первородящие старше 30 лет;
- отсутствие эффекта от консервативной терапии.
ПРОФИЛАКТИКА
Профилактику аномалий сократительной деятельности нужно начинать с отбора женщин группы высокого риска по данной патологии. К ним относят:
- первородящих старше 30 лет и моложе 18 лет;
- беременных с «незрелой» шейкой матки накануне родов;
- женщин с отягощѐнным акушерскогинеколо- гическим анамнезом (нарушение менструального цикла, бесплодие, невынашивание, осложнѐнное течение и неблагоприятный исход предыдущих родов, аборты, рубец на матке);
- женщин с патологией половой системы (хро- нические воспалительные заболевания, ми- ома, пороки развития);
- беременных с соматическими заболевания- ми, эндокринной патологией, ожирением, психоневрологическими заболеваниями, нейроциркуляторной дистонией;
- беременных с осложнѐнным течением настоящей беременности (гестоз, анемия, хроническая плацентарная недостаточность, многоводие, многоплодие, крупный плод, тазовое предлежание плода);
- беременных с уменьшенными размерами таза.
Большое значение для развития нормальной родовой деятельности имеет готовность организма, особенно состояние шейки матки, степень еѐ зрелости, отражающая синхронную готовность мате- ри и плода к родам. В качестве эффективных средств для достижения оптимальной биологиче- ской готовности к родам в короткие сроки в клини- ческой практике используют ламинарии, препара- ты ПГ-Е2 (динопростон).
Источник: www.medsecret.net
Большое значение для развития нормальной ро-
довой деятельности имеет готовность организма,








Комментировать