Предки людей перешли к прямохождению примерно 3-4 миллиона лет назад. Неудивительно, что к моменту появления письменности, а это шумерские источники, о проблемах вен люди знали немало, а в Древнем Египте даже пытались лечить их не только консервативно, но и хирургически, о чем свидетельствуют найденные при раскопках мумии.
Однако основная причина недуга стала известна лишь в XIX веке после работ известного немецкого хирурга Фридриха Тренделенбурга: для того, чтобы поднимать кровь против силы тяжести, природой предусмотрены два вспомогательных механизма: мышечный насос и венозный клапанный аппарат.
Мышцы нижних конечностей при своем сокращении, например при ходьбе, как бы продавливают кровь вверх, а створки клапанов, расположенных в просвете вен, не дают ей течь в обратном направлении.
В нормальных условиях отток крови из нижних конечностей обеспечивают три взаимосвязанные и четко взаимодействующие системы: поверхностные вены, глубокие вены и соединительные, перфорантные вены, общее количество которых превышает 100.
Если по какой-то причине работа клапанного аппарата нарушается, возникает обратный заброс крови, называемый венозным рефлюксом. Кровь накапливается, застаивается в венах, в сосудах нарастает давление, а так как стенки вен в отличие от артерий не имеют прочного мышечного каркаса, происходит их растяжение и деформация. Данный патологический процесс лежит в основе развития варикозной болезни.
Виды венозного рефлюкса:
- вертикальный (патологическое движение крови сверху вниз), возникающий в системе большой подкожной, малой подкожной вен и глубоких вен;
- горизонтальный (патологическое движение крови изнутри кнаружи) осуществляется через систему перфорантных вен.
Трудности классификации
В флебологии был достаточно большой период разброда и шатаний, когда использовались различные термины и определения для одних и тех же нозологий. В настоящее время достигнут консенсус, разработана единая номенклатура, которой пользуются специалисты всего мира, в том числе и в России (табл. 1).

В качестве основного принят термин «хронические заболевания вен» (ХЗВ), под которым понимаются все морфологические и функциональные нарушения венозной системы.
Основные нозологические формы ХЗВ:
- варикозная болезнь — заболевание, характеризующееся первичной варикозной трансформацией поверхностных вен;
- посттромботическая болезнь (ПТБ) — самостоятельное заболевание либо синдром, обсуловленные органическим поражением глубоких вен после перенесенного тромбоза;
- ангиодисплазии — врожденные пороки развития венозной системы.
Существует также термин «хроническая венозная недостаточность» (ХВН), который отражает степень нарушения венозного оттока при ХЗВ.
Согласно этой классификации диагноз может выглядеть следующим образом: «Хроническое заболевание вен левой нижней конечности: C3S, Ep, As.p, R».
Масштаб проблемы
ХЗВ вполне можно назвать одной из «болезней цивилизации» наряду с гиподинамией или инсомнией. В развитых странах, например в Великобритании, варикозно расширенные вены были обнаружены у 40% женщин и 32% мужчин [8]. Аналогичные исследования в Москве показали, что ХЗВ встречаются у 67% женщин и 50% мужчин. Примерно такие же цифры были получены на Камчатке — 67,5 и 41,3% соответственно.
Корни проблемы уходят в глубокое детство: как показывают эпидемиологические исследования, около 40% подростков уже имеют начальные признаки ХЗВ, а варикозные вены регистрируются уже у 10-11-летних детей.
Нюансы распознавания
Заподозрить ХЗВ могут характерные жалобы, которые предъявляет пациент. Они считаются относительно специфичными, то есть их можно использовать в качестве первичного ориентира. В основном они связаны с постепенным формированием и прогрессированием ХВН, до момента развития хоть сколько-нибудь выраженной функциональной недостаточности выявить ХЗВ могут только специальные инструментальные методики.
Итак, о наличии ХЗВ могут свидетельствовать:
- тупая ноющая боль в икроножных мышцах;
- тяжесть в икроножных мышцах;
- сниженная переносимость статических нагрузок;
- зуд и жжение в районе голеней.
Диагностическая ценность этой симптоматики существенно увеличивается, если:
- они усиливаются при длительной гиподинамии или к концу дня;
- уменьшаются после отдыха в горизонтальном положении и ночного сна;
- у женщин — усиливаются перед менструациями.
Ценность различных функциональных проб, например �аршевой Дельбе-Пертеса или Троянова-Тренделенбурга, предназначенных для определения проходимости глубоких вен, в настоящее время оценивается исключительно с исторической точки зрения.
Инструментальное подтверждение
Современные диагностические методики позволяют очень точно оценить состояние венозного кровотока в той или иной части нижней конечности, подтвердить или опровергнуть предварительный диагноз ХЗВ, а также определить выраженность функциональных нарушений, то есть степени ХВН.
Ультразвуковая допплерография. Позволяет объективизировать факт венозного рефлюкса, исключить наличие венозной патологии у пациентов с неясным диагнозом, определить тактику лечения при классе ХЗВ С1.
Ультразвуковое ангиосканирование. Расширенная версия предыдущей методики, позволяющая с помощью цветовых кодов составлять картину кровотока в конечности.
Рентгенконтрастная флебография. Позволяет визуализировать глубокие и поверхностные вены и получить исчерпывающую информацию о морфологических изменениях венозной системы. Показанием к применению флебографии сегодня является только планирование хирургического вмешательства.
Магнитно-резонансная томография (в том числе с усилением гадолинием). C учетом низкой инвазивности на сегодняшний день представляется наиболее перспективным методом дополнительной диагностики ХЗВ.
Тактика лечения
Основной вопрос, который в первую очередь решают флебологи, — показано ли данному пациенту оперативное лечение и возможно ли оно. Основной целью хирургического вмешательства является устранение механизма болезни, а именно — патологических вено-венозных сбросов. Это достигается путем пересечения и перевязки недостаточных перфорантных вен.
С развитием современных малоинвазивных технологий старые представления о венэктомии, как об объемной и травматичной операции с «лампасными» разрезами, ушли в прошлое.
Устье большой подкожной вены абсолютно полноценно обрабатывается из небольших косметичных доступов по Бруннеру (т. н. «бикини–доступ»), диссекция перфорантных вен по Мюллеру и мини–флебэктомия крючками Варади позволяет обойтись без кожных разрезов на голени. При неосложненных формах варикозной болезни вполне возможно амбулаторное хирургическое лечение в режиме стационара одного дня.
В тех случаях, когда оперативное вмешательство еще не показано или уже невозможно по тем или иным причинам, используется комплексная терапия ХЗВ, включающая в себя как медикаментозные, так и немедикаментозные методики.
Компрессионная терапия
Ключевой компонент консервативного лечения ХЗВ. Она может использоваться самостоятельно или в дополнении к хирургическому вмешательству и/или склеротерапии, обеспечивая основные эффекты на уровне макро- и микроциркуляторного русла (табл. 2).

Механизм действия компрессии при отсутствии венозного рефлюкса реализуется за счет:
- усиления капиллярного кровотока;
- снижение проницаемости истонченной основной мембраны сосудов;
- уменьшения внутрилимфатического и интерстициального давления;
- уменьшения интерстициального отека;
- уменьшения выраженности венозной симптоматики.
В случае наличия венозного рефлюкса компрессия дополнительно обеспечивает:
- устранение или значительное уменьшение ретроградного кровотока;
- устранение патологической венозной емкости;
- уменьшение отека;
- лечение трофических нарушений при ХВН, их профилактика.
Компрессионная терапия может осуществляться как эластическими, так и неэластическими изделиями.
Медикаментозное лечение
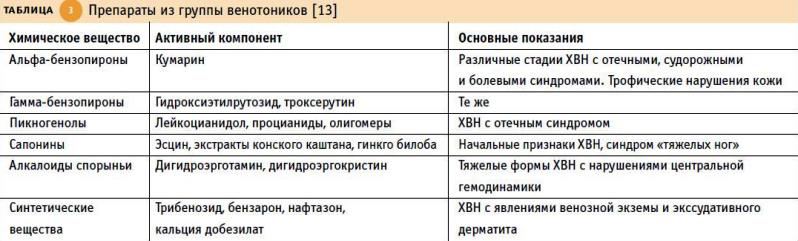
Главные задачи фармакотерапии — устранение симптомов и вторичная профилактика осложнений (трофических нарушений и поверхностного тромбофлебита) решают следующие группы препаратов:
- повышающие тонус вен и укрепляющие сосудистые стенки
- стимулирующие отток избыточной жидкости и продуктов обмена
- улучшающие микроциркуляцию и реологические свойства крови: антиагреганты пентоксифиллин, ацетилсалициловая кислота, а также вышеперечисленные ЛС, обладающие в том числе и этими свойствами
- уменьшающие умеренное и легкое воспаление
- если воспалительные и болевые симптомы выражены сильно, в качестве дополнительной терапии могут назначаться препараты из группы НПВП.
Эффективность фармакотерапии повышается, если прием системных препаратов сочетается с использованием аналогичных местных средств.
Вспомогательными направлениями фармакотерапии ХЗВ служит коррекция состояний, повышающих риск прогрессирования заболевания – например, нормализация перистальтики кишечника в случае запоров (слабительные средства), снижение избыточного веса (препараты для похудения), уменьшение непреодолимой тяги к курению (ЛС от никотиновой зависимости) и т. д.
При всей радикальности и приоритетности хирургических методик последние далеко не всегда ликвидируют отеки и боли и не снижают риск рецидивов заболевания. Поэтому в любом случае лечение любых нозологий, входящих в ХЗВ, должно быть длительным и комплексным, включающим все известные на сегодня методики и лекарственные средства с доказанной клинической эффективностью, например, флебопротекторов.
Интерес медиков к представителям этой группы по-прежнему не угасает, напротив, только растет. Многие препараты показали прирост продаж в денежном выражении в 2013-2014 гг. Например, Эскузан® в 2014 г. «вырос» на 0,8% по сравнению с 2013 г. (по данным компании IMS Health). Его основной действующий компонент– тритерпеновый сапонин эсцин, получаемый из конского каштана, – снижает ломкость сосудов, улучшает функцию венозных клапанов и метаболизм в тканях, способствует лимфооттоку и развитию противоотечного действия. Тиамин (витамин В1) усиливает антиоксидантное действие, защищая мембраны клеток от воздействия продуктов окисления.
Глоссарий
Телеангиэктазии — расширенные внутрикожные вены диаметром до 1,0 мм.
Ретикулярные варикозные вены — расширенные извитые подкожные вены от 1 до 3 мм в диаметре. Не считаются патологически измененными видимые через кожу вены у людей со светлой кожей (усиленный венозный рисунок).
Варикозные вены — подкожные расширенные вены диаметром 3 мм или более в положении стоя. Обычно имеют узловатый (мешковидный) извитый (змеевидный) вид.







Комментировать