Распространенностью метаболического синдрома и его влиянием на риск развития сердечно-сосудистых заболеваний: общие тенденции. Описание случаев из медицинской практики.
Т.В. Статкевич, Н.П. Митьковская, Д.Б. Гончарик, И.В. Головач, Е.Г. Оганова, Л.Л. Авдей, Белорусский государственный медицинский университет, Республиканский научно-практический центр «Кардиология», УЗ «9-я ГКБ», Минский консультационно-диагностический центр
Метаболический синдром (МС) – это кластер факторов риска, ассоциированных с повышением риска атеросклеротических сердечнососудистых заболеваний и сахарного диабета 2го типа [1,2,5,6,8,9]. МС диагностируется приблизительно у 25% взрослых, причем частота выявления значительно увеличивается с возрастом и составляет 44% у лиц старше 50 лет [3,4,5,9]. На сегодняшний день число больных с МС в 2 раза больше, чем число больных сахарным диабетом, и в ближайшие 20 лет ожидается его увеличение на 50%.
В связи с увеличивающейся распространенностью МС и его влиянием на риск развития сердечно-сосудистых заболеваний в последние годы в структуре больных инфарктом миокарда (ИМ) отмечается рост доли пациентов с МС. Согласно данным недавно проведенных рандомизированных исследований частота встречаемости МС при ИМ варьирует в разных странах от 37% (Япония) до 50% (США, Франция) [3, 8, 13, 14].
В настоящее время получены доказательства, что МС у больных с ИМ не является сторонним наблюдателем, а активно участвует в патологическом процессе, оказывая влияние на течение, исход и прогноз заболевания. Установлено, что показатель летальности в остром периоде ИМ в группе больных с МС в 2 раза выше, чем в группе больных, не имеющих достаточного для диагностики МС сочетания факторов риска [11]. Присутствие МС у больных с острым коронарным синдромом (ОКС) приводит к увеличению относительного и абсолютного риска развития внезапной сердечной смерти, рецидивирующего ИМ, возвратной ишемии миокарда [15].
Доказано влияние МС на прогноз ИМ -в присутствии МС риск развития смертельного исхода в течение ближайших 3-х лет увеличивается на 29%, акардиоваскулярных событий – на 23% [15]. Получены данные, демонстрирующие неблагоприятное влияние МС на степень некроза сердечной мышцы при ИМ, фракцию выброса левого желудочка в постинфарктном периоде, эффективность реваскуляризации миокарда при проведении чрескожного коронарного вмешательства [8,13,14,15,16].
Основными «метаболическими факторами риска» при МС являются атерогенная дислипидемия, повышение уровня артериального давления (АД), повышенный уровень глюкозы плазмы крови, протромботическое и провосполительное состояние. Каждый из перечисленных факторов, в свою очередь, состоит из нескольких компонентов. В соответствии с существующими на сегодняшний день представлениями выделяют два основных этиологических фактора МС: ожирение абдоминального типа и инсулинорезистентность. Между этими двумя параметрами существуют тесные реципрокные связи
– ожирение может способствовать появлению инсулинорезистентности, однако генетические формы инсулинорезистентности могут увеличивать предрасположенность к возникновению синдрома за счет усиления метаболических нарушений абдоминального ожирения. Другими факторами является низкая физическая активность, пожилой возраст, гормональный дисбаланс и генетические аберрации [1,5,7,9,12,20].
Причины и механизмы, лежащие в основе предрасположенности больных ИМ с МС к более масштабному миокардиальному повреждению, неблагоприятному прогнозу и исходу заболевания в настоящее время недостаточно изучены, но очевидно, что основой этих процессов является комплекс сцепленных на патобиохимическом и патофизиологическом уровне метаболических, гормональных и клинических нарушений, характерных для МС.
Приводим историю болезни пациентки Т., 59 лет, наблюдавшейся в УЗ «9-я ГКБ» в июне 2009 г. Больная обратилась с жалобами на частые периодические сжимающие боли за грудиной продолжительностью 10-15 мин., без четкой иррадиации, уменьшающиеся при приеме 1-2 таблетки нитроглицерина, сочетающиеся в чувством «нехватки воздуха», возникающие как в покое, так и при физической нагрузке.
Из анамнеза известно, что указанные жалобы беспокоили больную в течение 1,5-2 недель до обращения за медицинской помощью. В течение последних 10 лет отмечались нестабильность АД с периодическими подъемами до 200/120 мм рт. ст. Постоянной антигипертензивной терапии больная не получала. Вредные привычки отрицает.
При физикальном обследовании: состояние средней степени тяжести. Рост 161 см, вес 93 кг (индекс массы тела 35,9 кг/м², индекс окружность талии/окружность бедер 0,93). Кожные покровы чистые, отеков нет. Частота дыхания 18 в 1 мин. Аускультативная картина в легких: дыхание везикулярное, незначительно приглушено в нижних отделах с обеих сторон; в сердце: тоны сердца приглушены, ритмичные, патологические шумы не определяются. Частота сердечных сокращений (ЧСС) 80 в мин, АД 180/100 мм рт. ст. на обеих руках. Живот при пальпации мягкий, безболезненный, печеньнеувеличена.
По данным ЭКГ: ритм синусовый с ЧСС 78 в мин. Нормальное положение электрической оси сердца. Инверсия зубца Т в II, III и aVF отведениях. Признаки гипертрофии миокарда левого желудочка. Единичная желудочковая экстрасистолия.
При анализе данных лабораторных методов исследования: в общем анализе крови и общем анализе мочи значимых патологических изменений не отмечалось. Уровень глюкозы плазмы крови составил 5,6 ммоль/л. Биохимическое исследование крови характеризовалось отсутствием диагностически значимого уровня повышения кардиоспецифических ферментов (КФКМВ и миоглобина), повышенным уровнем мочевой кислоты (440 мкмоль/л) и высокочувствительного С-реактивного белка (3,5 мг/л). Изменения в липидном спектре крови согласовывались с IIb типом гиперлипидемии по Фредриксону: повышение уровня общего холестерола (ХС) до 7,1 ммоль/л, триглицерола до 2,45 ммоль/л, ХС липопротеидов низкой плотности (ЛПНП) до 4,98 ммоль/л, ХС липопротеидов очень низкой плотности (ЛПОНП) до 1,22 ммоль/ л; снижение значений ХС ЛПВП до 0,9 ммоль/л.
Пациентке при поступлении было выполнена эхокардиографическое исследование, выявившее признаки атеросклероза аорты, склероза створок аортального и митрального клапанов, диастолической дисфункции правого желудочка, гипокинеза задней стенки левого желудочка (ЗСЛЖ) – амплитуда движения 0,7 см, умеренного снижения глобальной сократительной функции ЛЖ (ФВ ЛЖ – 51%). Толщина передней стенки правого желудочка (ПСПЖ) – 0,4 см, межжелудочковой перегородки (МЖП) – 1,0 см, ЗСЛЖ – 0,8 см, конечно-диастолический и конечносистолический диаметры 5,4 см и 3,7 см соответственно.
Учитывая клиническую картину заболевания, зарегистрированные изменения на ЭКГ, отсутствовавшие на предыдущих записях, результаты лабораторных и инструментальных методов исследования, больной был выставлен диагноз: ИБС: острый субэндокардиальный инфаркт миокарда задней стенки левого желудочка, осложненный желудочковой экстрасистолией. Класс тяжести II. Кардиосклероз. Атеросклероз аорты. Артериальная гипертензия III степени, риск 4. Хроническая сердечная недостаточность (ХСН) ФК II (НIIа). Метаболический синдром.
Отсутствие диагностически значимого уровня повышения кардиоспецифических ферментов укладывалось в картину позднего обращения больной за медицинской помощью (через 1,5-2 недели с момента появления клинических проявлений).
Пациентка была экстренно госпитализирована в кардиологическое отделение для инфарктных больных. Назначенное лечение включало внутривенное введение нитроглицерина, подкожные инъекции низкомолекулярных гепаринов, пероральный прием β-адреноблокаторов, ингибиторов АПФ, антиагрегантов, статинов.
Несмотря на проводимую терапию, на 4-й день стационарного лечения состояние больной резко ухудшилось: внезапно появились интенсивные сжимающие боли в загрудинной области, слабость, одышка. Болевой синдром не уменьшался при применении нитроглицерина, адекватной степени обезболивания удалось достигнуть только при применении наркотических анальгетиков. При записи ЭКГ зарегистрирована резко отрицательная динамика: подъем сегмента ST в II, III и aVF отведениях более 4 мм с реципрокным его снижением в V1 и V2; формирование патологического зубца Q в II, III и aVF.
Описанная клиническая картина в сочетании с зарегистрированными изменениями на ЭКГ явились показаниями к проведению системной тромболитической терапии. Тромболизис в данном случае характеризовался частичной эффективностью: не наблюдались четкие косвенные признаки реперфузии инфарктсвязанной артерии
– отсутствовало снижение сегмента ST в указанных отведениях более чем на 50% через 3 часа от момента проведения тромболитической терапии, но купировался болевой синдром, в последующие дни наблюдалась быстрая динамика маркеров некроза миокарда.
Необходимо отметить развитие гипергликемического состояние в первые дни после развития рецидивирующего поражения миокарда – отмечалось повышение глюкозы плазмы крови до 12 ммоль/л. С целью определения дополнительных параметров углеводного обмена было проведено исследование уровня гликированного гемоглобина – 7,4%. Это свидетельствует о нарушенном метаболизме углеводов в течение более длительного времени – последних 2–3 месяцев.
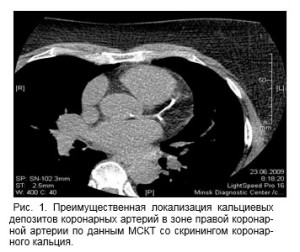
В дальнейшем пациентке была проведена мультиспиральная компьютерная томография (МСКТ) со скринингом коронарного кальция в пошаговом режиме на протяжении от синусов Вальсальвы до нижней границы сердца в сочетании с проспективной ЭКГ–синхронизацией. В ходе исследования определяли величину и плотность кальцифицированного участка коронарной артерии, производился расчет кальциевого индекса по стандартному методу Agatston и Volume-130. Кальциевый индекс по стандартному методу Agatston составил 696, по методу Volume-130– 584, что с учетом диапазонов значений кальциевого индекса соответствуют высокому риску развития сердечно-сосудистых осложнений ИБС. При анализе наличия и тяжести атеросклеротического поражения отдельных коронарных артерий выявлена преимущественная локализация поражения в зоне правой коронарной артерии (рис. 1).
Рис. 1. Преимущественная локализация кальциевых депозитов коронарных артерий в зоне правой коронарной артерии по данным МСКТ со скринингом коронарного кальция.
У пациентки был диагностирован рецидивирующий крупноочаговый инфаркт миокарда задней стенки левого желудочка. С учетом частичной эффективности тромболитической терапии, рецидивирующего характера течения заболевания и последующего развития постинфарктной стенокардии для дальнейшего лечения больная была переведена в РНПЦ «Кардиология».
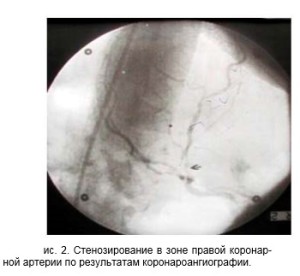
При проведении коронароангиографии выявлена атеросклеротическая неровность контуров в зоне правой коронарной артерии с участком локального стенозирования в области средней трети (сужение просвета 30-40%) и критическим бифуркационным стенозированием в зоне деления ее на заднюю межжелудочковую и заднебазальную ветви (рис. 2). В зоне критического стеноза проведена ангиопластика со стентированием.
Рис. 2. Стенозирование в зоне правой коронарной артерии по результатам коронароангиографии.
В дальнейшем состояние больной улучшилось, была выписана в удовлетворительном состоянии.
Данный клинический пример демонстрирует некоторые особенности течения ИМ на фоне МС. Развитие осложнений и рецидивирующий характер поражения при МС могут быть следствием как неспецифического воспаления – одной из ведущих причин нестабильности атеросклеротической бляшки, так и большей склонности к тромбозу в связи с перманентным протромботическим состоянием при МС. Очевидно, что больные ИМ с МС относятся к категории высокого риска развития осложнений и неблагоприятных исходов и требуют более тщательного динамического наблюдения.
Литература
- Митьковская, Н. П. Сердце и метаболический риск: монография / Н. П. Митьковская, Е. А. Григоренко, Л. И. Данилова. Минск: Белорус. наука, 2008. 277 с.
- Митьковская, Н. П. Инфаркт миокарда у больных с метаболическим синдромом / Н. П. Митьковская, Т. В. Статкевич // Медицинскийжурнал. 2009. № 2. С. 8–12.
- Чазова, И. Е. Метаболический синдром / И. Е. Чазова, В.Б. Мычка. М.: МедиаМедика, 2004. 144 с.
- The Metabolic Syndrome: a Global Public Health Problem and a New Definition / P. Zimmet [et al.] // Journal of Atherosclerosis and Thrombosis. 2005. Vol. 12. P. 295–300.
- Prognostic Impact of Metabolic Syndrome by Different Definitions in a Population with High Prevalence of Obesity and Diabetes / G. D. Simone [et al.] // Diabetes Care. 2007. Vol. 30. P. 1851–1856.
- Prevalence of the metabolic syndrome among US adults: findings from the third National Health and Nutrition Examination Survey / E.S. Ford, W. H. Giles, W. H. Dietz // JAMA. 2002. Vol. 287. P. 356 –359.
- Combined Effect of the Metabolic Syndrome and Hostility on the Incidence of Myocardial Infarction (The Normative Aging Study) / J. F. Todaro [et al.] // The American Journal of Cardiology. 2005. Vol. 49. P. 221–226.
- Prevalence of metabolic syndrome in young patients with acute MI: does the Framingham Risk Score underestimate cardiovascular risk in this population / S. Zarich [et al.] // Diabetes and Vascular Disease Research. 2006. Vol. 3.P. 103–106.
- NCEP-defined metabolic syndrome, diabetes, and prevalence of coronary heart disease among NHANES III participants age 50 years and older / C. M. Alexander [et al.] // Diabetes. 2003. Vol. 52. P. 1210–1214.
- The metabolic syndrome and cardiovascular risk in the British Regional Heart Study / S. G. Wannamethee // Int.J. Obes. (Lond.). 2008. Vol. 32. P. 25–29.
- Prevalence and Impact of Metabolic Syndrome on Hospital Outcomes in Acute Myocardial Infarction / M. Zeller [et al.] // Arch. In tern. Med. 2005. Vol. 165. P. 1192–1198.
- Metabolic Syndrome and Risk of Cardiovascular Events after Myocardial Infarction / G. Levantesi [et al.] // Journal of the American College of Cardiology. 2005. Vol. 46. P. 277–283.
- Impact of Metabolic Syndrome on the Long-Term Survival of Patients with Acute Myocardial Infarction / M. Takeno [et al.] // Circulation Journal. 2008. Vol. 72. Р. 415–419.
- Poor in-hospital outcome in young women with acute myocardial infarction. Does metabolic syndrome play a role / H. Turhan, E. Yetkin // International Journal of Cardiology. 2006. Vol. 112. Р. 257–258.
- Relation of Characteristics of Metabolic Syndrome to Short-Term Prognosis and Effects of Intensive Statin Therapy after Acute Coronary Syndrome / G. G. Schwartz [et al.] // Diabetes Care. 2005. Vol. 28. P. 2508– 2513.
- Metabolic Syndrome with and without C-Reactive Protein as a Predictor of Coronary Heart Disease and Diabetes in the West of Scotland Coronary Prevention Study / N. Sattar [et al.] // Circulation. 2003. Vol. 10. P. 408–414.
- Metabolic syndrome in patients with acute myocardial infarction is associated with increased infarct size and in-hospital complications / L.C. Clavijo [et al.] // Cardiovascular Revascularization Medicine. 2006. Vol. 7.P. 7–11.
- Metabolic syndrome in patients with acute myocardial infarction is associated with increased infarct size and in-hospital complications / L. C. Clavijo [et al.] // Cardiovascular Revascularization Medicine. 2006. Vol. 7.P. 7–11.
- Size of myocardial infarction induced by ischaemia/reperfusion is unaltered in rats with metabolic syndrome /T. Thim [et al.] // Clinical Science. 2006. Vol. 110. P. 665–671.
- The metabolic syndrome and the risk of thrombosis / F. Dentali, E. Romualdi, W. Ageno // Hematology journal. 2007. Vol. 92. P. 297–299.








Комментировать