Хронический панкреатит — прогрессирующий воспалительный процесс ПЖ, который приводит к постепенному замещению паренхимы органа соединительной тканью, изменениям в протоковой системе поджелудочной железы с образованием кист и конкрементов, к развитию недостаточности экзокринной и эндокринной функций железы.
Читайте также: Хронический панкреатит: особенности ведения пациентов с ВСН
Синдром внешнесекреторной недостаточности ПЖ (ВСН) обусловлен уменьшением массы функционирующей экзокринной паренхимы в результате ее атрофии, фиброза либо нарушением оттока панкреатического секрета в двенадцатиперстную кишку в силу блока выводных протоков ПЖ конкрементом, спайками или густым и вязким секретом, что приводит к нарушениям процесса пищеварения.
К основным причинам развития ВСН:
- Уменьшение объема функционирующей паренхимы.
- Дисбаланс оттока секрета при сохраненной паренхиме.
- Диссинхрония пищеварительного процесса.
Также причиной развития относительной ферментной недостаточности является чрезмерная необходимость ферментов, а именно во время пищевых нагрузок на организм.
 У взрослого населения основной причиной этого патологического процесса является хронический и острый некротизирующий панкреатит, рак и резекция поджелудочной железы; у детей – муковисцидоз.
У взрослого населения основной причиной этого патологического процесса является хронический и острый некротизирующий панкреатит, рак и резекция поджелудочной железы; у детей – муковисцидоз.
Сложно провести четкую взаимосвязь между хроническим панкреатитом и внешнесекреторной панкреатической недостаточностью (ВСН), но согласно исследований ученых, у пациентов с алкогольным панкреатитом, который длился более 10 лет фиксируются признаки ВСН, а спустя 20 лет они присущи практически у вех пациентов данной категории. Если причиной хронического панкреатита является иной провоцирующий фактор, то ВСН возникает намного реже.
У больных сахарным диабетом(СД) 1-го типа – проявления ВСН наблюдаются у 50%, а при СД 2-го типа у 35% больных.
Недостаток трофических факторов, нейропатия и выработка антител к экзокринным клеткам при сахарном диабете активизируют процесс атрофии ацинусов.
При многих заболеваниях кишечника и после перенесенной резекции поджелудочной железы происходят изменения в нормальном процессе формирования гормонов–активизаторов экзокринной функции поджелудочной железы. Все эти процессы приводят к возникновению «функциональной ВСН».
Еще одной причиной развития относительного дефицита ферментов является понижение уровня рН в 12–перстной к-ке, также эта патология наблюдается у больных, страдающих на цирроз и хроническую почечную недостаточность.
Причиной диссинхронии пищеварительного процесса является сбой согласованного перемещения содержимого желудка и попадание панкреатического сока в просвет 12–перстной к-ки. Самые лучшие условия для пищеварения возникают в момент пика панкреатической секреции, когда он совпадает с моментом попадания желудочного химуса через привратник.
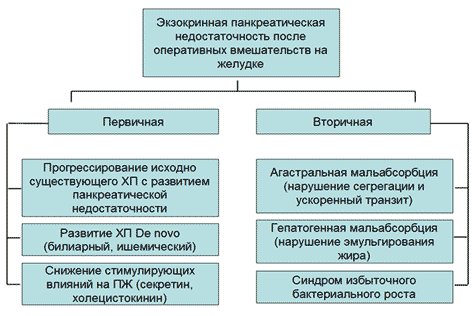
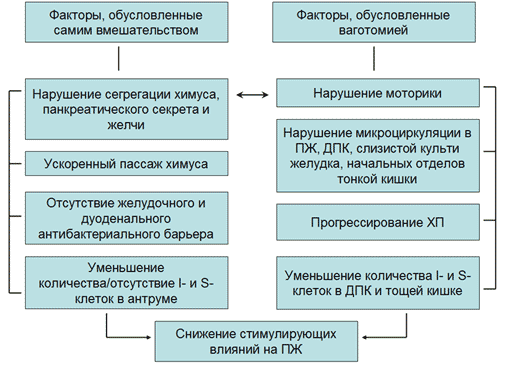
После перенесенных хирургических операций на желудке и поджелудочной железе, происходят такие изменения, как: меняется процесс эвакуации пищи, показатели холецистокинина и панкреатической секреции.
Впоследствии проведенной:
- проксимальной желудочной ваготомии — секреция поджелудочной железы не изменяется;
- стволовой ваготомии с пилоропластикой — возникает снижение на 30–50%, с антрумэктомией – уровень падает на 50–70%;
- гастрэктомии — повышается риск возникновения первичной ВСН, которая проявляется подавлением продуцирования трипсина, химотрипсина и амилазы и сбой в процессах толерантности к глюкозе;
- резекции желудка по Бильрот II — панкреатический секрет попадает в приводящую петлю и перемешивается с пищей в момент поздней фазы пищеварения;
- резекции по Бильрот I — возможно возникновение мальабсорбции жиров, скорей всего из-за снижения пиковой секреции на первых стадиях пищеварения.
Искусная маскировка ВСН или основные клинические проявления.
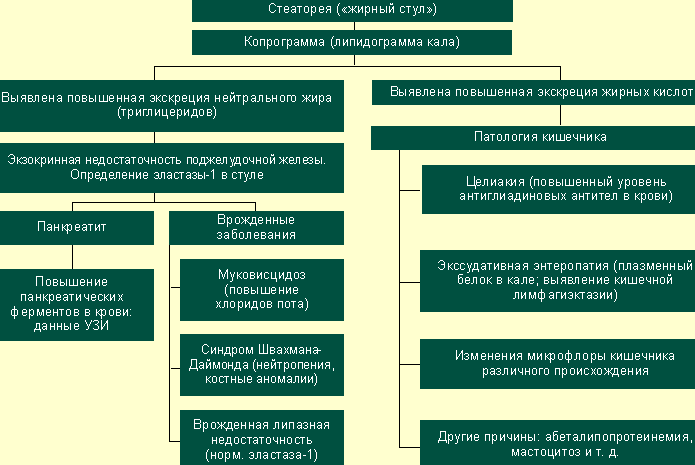
К главным клиническим проявлениям относят: стеаторею, потерю веса, недостаток жирорастворимых Vit и эссенциальных жирных к-т.
Панкреатическая стеаторея проявляется обильным стулом желтоватого оттенка, с неприятным запахом. Явных сбоев в переработке углеводов и белков не возникает, из-за того, что низкая активность панкреатических ферментов отчасти компенсируется амилазой слюны, пепсином желудка, пептидазами и сахаридазами тонкого к-ка, а также из-за способности переваривания углеводов толстым кишечником.
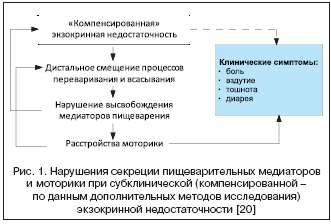
При хроническом панкреатите есть вероятность возникновения субклинической ВСН.
Перемещение процессов переваривания и всасывания в дистальном направлении провоцирует появление дисбаланса в процессе формирования гормонов -регуляторов, и нарушению моторной функции к-ка.
В момент первых стадий развития, данное заболевание определить достаточно проблематично, но начатое лечение (заместительная ферментная терапия) на ранних сроках развития болезни повышает в разы риски благоприятного исхода.
Самое важное значение в момент опознания ВСН имеет понижение активности липазы.
Очень достоверным методом для определения ВСН («золотой стандарт» ) является – секретин-холецистокининовый тест. А вот дыхательный тест с триглицеридами, предназначены для определения ВСН с мальабсорбцией.
Неинвазивный тест – выявление интенсивности протеолитического фермента, его продуцирует только поджелудочная железа. Сниженная активность фекальной эластазы – это достоверный признак средне тяжелой и тяжелой ВСН.









Комментировать