Лейомима матки: Органосохраняющее лечение с применением левоноргестрел-выделяющей системы. Разработка и усовершенствование органосохраняющих методов лечения лейомиомы матки. Лечение
Косей Н.В.
Одной из актуальнейших задач современной гинекологии является разработка и усовершенствование органосохраняющих методов лечения лейомиомы матки, являющейся наиболее распространенной доброкачественной опухолью репродуктивной системы. Частота ее, несмотря на развитие методов терапии, неуклонно растет, и составляет от 35 до 50% у женщин старше 35 лет, а по данным аутопсии — намного больше — до 80% (3, 11, 15).
До второй половины ХХ века лечение миомы матки было исключительно хирургическим, при этом в 80–90% случаев выполнялись радикальные вмешательства (гистерэктомия), представляющие собой значительную хирургическую травму и безвозвратно приводящие к утере репродуктивного потенциала и к социальной дезадаптации женщин.
Однако в последнее время все больше количество пациенток с лейомиомой отказываются от радикальных вмешательств и настаивают на сохранении матки ввиду необходимости выполнения детородной функции, боязни развития сексуальных или эндокринных расстройств после операции или просто желания сохранения данного органа как символа женственности (4, 22).
В последнюю четверть века в гинекологии произошел значительный скачок в развитии органосохраняющих методов терапии лейомиомы матки, связанный с внедрением в клиническую практику достижений современной фармакологии и новых малоинвазивных технологий (2, 9, 10, 19, 14).
Применение целого ряда препаратов, приводящих к созданию управляемой гипогормонемии, среди которых аналоги гонадотропин-рилизинг гормонов (аГн-Рг), их антагонисты, препараты с антипрогестероновым действием и антигонадотропины, приводит к уменьшению размеров опухоли на 30–50% и в большинстве случаев — к исчезновению или уменьшению степени выраженности симптомов. Однако, после их отмены, размеры миомы и, соответственно, симптоматика, снова возобновляются (5,8,20). В то же время длительный прием вышеперечисленных препаратов чреват развитием побочных эффектов. Учитывая обратимость действия препаратов, остро стоит вопрос о методах стабилизации размеров миомы и достигнутого эффекта.
С другой стороны, растут возможности современных органосохраняющих хирургических вмешательств, таких как консервативная миомэктомия лапаротомным, лапароскопическим, вагинальным или гистероскопическим путем, позволяющих полностью удалить патологический очаг, и при этом — сохранить матку и перспективу деторождения (1, 2, 4, 10, 13, 16).
Однако проблемой остается возможность рецидивирования миомы, частота которой после реконструктивно-пластических операций по-прежнему высокая — от 2,6 до 50% (10, 16).
Довольно часто лейомиома матки сочетается с аденомиозом, сопровождается рецидивирующей гиперплазией эндометрия, что приводит к продолжающимся после операции меноррагиям. С другой стороны, женщинам после консервативной миомэктомии обычно рекомендуется контрацепция в течении года. Это время необходимо для формирования прочного рубца с целью уменьшения риска гистопатического разрыва матки в последующем.
Учитывая необходимость длительного гестагенного воздействия в вышеуказанных ситуациях, наиболее перспективным нам представляется применение левоноргестрел-выделяющей системы «Мирена». Внутриматочное устройство содержит контейнер, обеспечивающий высвобождение в полость матки 20 мкг левоноргестрела в сутки.
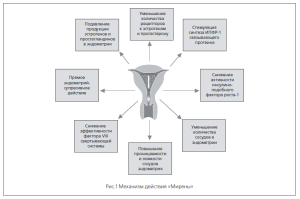
Левоноргестрел является одним из прогестинов, обладающим высоким сродством к рецепторам прогестерона. Данный гестаген прочно связывается с рецепторами прогестерона и проявляет 100-процентную биологическую активность, проявляющуюся в выраженной супрессии эндометрия (рис.1).
Кроме локального эндометрийсупрессивного действия, левоноргестрел подавляет продукцию эстрогенов и простагландинов в эндометрии и угнетает экспрессию рецепторов к эстрогенам и прогестерону, а также снижает активность инсулиноподобного фактора роста — 1 и активизирует синтез связывающего его протеина. Это усиливает антипролиферативные свойства «Мирены». Уменьшением количества простагландинов можно объяснить анальгезирующий эффект при применении левоноргестрел-выделяющей внутриматочной системы (3,6,7,11,12,17,17,18,21).
Безусловным преимуществом данного способа лечения можно считать возможность непрерывного использования «Мирены» в течение 5 лет при практически отсутствии системного влияния.
Целью данного исследования было изучить возможности применения внутриматочной левоноргестрелрилизинг системы «Мирена» в лечении лейомиомы матки как в качестве монотерапии, так и в составе комплексного или комбинированного лечения.
На первом этапе исследования под нашим наблюдением находилось 28 женщин в возрасте от 28 до 45 лет с лейомиомой матки небольших размеров — с диаметром наибольшего узла не более 25 мм. Жалобы на менометроррагии предъявляли 18 (64,29%) пациенток, болевой синдром отмечен — у 13 (46,43%) женщин. Всем пациенткам с целью купирования клинических проявлений миомы была введена внутриматочная система «Мирена».
Известно, что около 40–70% женщин, жалующихся на обильные месячные, не всегда имеют превышающую норму (при объективной оценке) кровопотерю. В таких случаях женщины требуют скорее психологической поддержки и помощи, нежели медицинских вмешательств.
В то же время около 40% женщин с меноррагией не считают свои месячные обильными (S.Sheth, G.allahbadice, 1999). Учитывая это, важно подобрать адекватный метод оценки менометроррагий. В данном исследовании использовали визуальную схему оценки кровопотерь (Widemerch D., Echacht E., 2002).
Для оценки степени выраженности болевого синдрома использовали метод многомерной семантической дескрипции с применением МакГилловского опросника. Оценивали также средний объем доминантного фиброматозного узла и количество узлов до лечения и через 3, 6, 9 и 12 мес после установки внутриматочного устройства.
В результате проведенных исследований выявлено значительное уменьшение объема менструальной кровопотери на фоне применения «Мирены» (рис.2).
Существенно уменьшилась и длительность менструации. Так, если до начала лечения она в среднем составляла 6,7±0,54 дней, то уже через 3 мес — 3,2±0,41 дней, а через 12 мес — 1,9±0,35 дней (р1–2,2–3<0,05). У 11 (39,29%) пациенток менструации вообще прекратились.
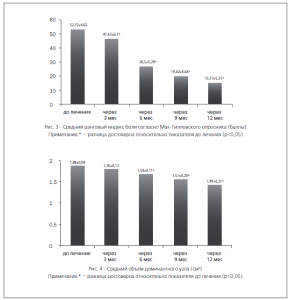
Значительное уменьшение степени выраженности болевого синдрома было выявлено через 6 мес. после введения ВМС с левоноргестрелом (рис. 3).
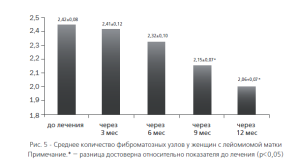
При этом после 6 мес использования левоноргестрел-рилизинг-системы было отмечено достоверное уменьшение среднего объема доминантного узла (рис.4), а через 9 мес — и среднего количества фиброматозных узлов (рис. 5).
У 17 (60,71%) пациенток в первые 3 месяца лечения наблюдались межменструальные маточные кровотечения, из них у 6 (21,43%) — непрерывно в течении 3 месяцев в виде «мажущих выделений», и у 11 (39,29%) — эпизодические. Это, однако, не уменьшало приемлемость метода и при адекватной информированности пациентки и не давало поводов для извлечения ВМС.
В ходе второго блока исследований было обследовано 2 группы женщин в возрасте от 25 до 46 лет с симптомной лейомиомой матки с размерами узлов от 2 до 5 см в диаметре. Из них 23 пациентки получили только 3 инъекции агонистов Гн-Рг в качестве монотерапии (группа сравнения), а 39 пациенткам на фоне медикаментозной менопаузы после 3-х инъекций аГн-Рг была введена ВМС «Мирена» (основная группа).
Во время проведения лечения менометроррагии были купированы у всех пациенток (наблюдалась аменорея), однако после отмены аГн-Рг через 6 мес. обильные менструации возобновились у 16 (69,57%) женщин группы сравнения (рис. 6), чего не наблюдалось в основной группе.
При оценке степени выраженности болевого синдрома отмечено практически одинаковое его уменьшение на фоне лечения аГн-Рг. Однако уже через 6 мес. без поддерживающей терапии болевой синдром снова усиливался, и средний ранговый индекс боли согласно Мак-Гилловскому опроснику в группе сравнения составил 34,25±5,13 против 17,21±4,82 баллов (р< 0,05) в основной группе.
Динамика показателей среднего объема матки (рис. 7) свидетельствует о том, что в условиях гипогормонемии во время медикаментозной менопаузы размеры матки уменьшились почти на треть, однако после отмены препаратов рост опухоли возобновлялся. Этого не наблюдалось у пациенток, которым после 3-х инъекций аГнРг была введена рилизинг-система с левоноргестрелом.
С целью профилактики гипер-полименореи после операции, особенно в случаях сочетания миомы с аденомиозом, а также при центрипетальном росте узлов в нашей клинике предложен метод введения ВМС «Мирена» перед операцией консервативной миомэктомии. Учитывая, что после удаления узлов факторы, спровоцировавшие рост лейомиомы, остаются и могут вызвать рецидив миомы или другой гиперпролиферативной патологии матки, показано профилактическое эндометрийсупрессивное, в частности, локальное гестагенное воздействие. Положительным моментом наличия «Мирены» в полости матки во время хирургического вмешательства является также и то, что устройство служит механическим ориентиром полости матки, доступным во время операции, что создает оптимальные условия для вылущивания глубоких интрамуральных узлов даже с центрипетальным ростом, не повреждая эндометрий. Еще одним важным моментом наличия «Мирены» в полости матки можно назвать одновременное обеспечение надежного контрацептивного эффекта на протяжении длительного времени. Это необходимо для формирования надежного рубца на матке после хирургического вмешательства с целью профилактики возникновения в будущем гистопатического разрыва матки при беременности.
В ходе третьего блока исследований мы сравнили также 2 группы пациенток с лейомиомой матки в репродуктивом возрасте (от 22 до 41 года), которым была произведена консервативная миомэктомия. Первую группу составили 32 пациентки, которым до операции была введена «Мирена», вторую — 35 женщин, которым была произведена консервативная миомэктомия без введения ВМС. Группы были сопоставимы по объему матки и объему доминантного узла.
В результате проведенного анализа характера менструаций после операции выявлено значительно меньшие средние показатели объема теряемой крови у женщин, которым была введена «Мирена», по сравнению с пациентками без стабилизирующей терапии (рис. 8).
Средний объем матки через 12 мес. после операции в І группе составил 64,27±5,93 см3, в то время как во ІІ группе — 84,6±7,58 см3 (р<0,05). Возможно, это связано с пролонгированным гестагенным влиянием, способствующим уменьшению массы гипертрофированного миометрия.
Через 12 мес. у 3 (8,57%) женщин во II групе отмечен рецидив миомы в виде небольших (1–1,5 см в диаметре) узелков. У пациенток с применением комбинированного лечения рецидивов опухоли в течении 12 мес. отмечено не было.
Все 99 пациенток, использовавших «Мирену», отметили ее хорошую переносимость. Из побочных эффектов у 2-х пациенток (2,04%) была отмечена масталгия в первые 3 месяца применения «Мирены», которая прошла самостоятельно. Одна женщина отметила усиление головных болей также в первые 2 месяца, одна — головокружения, которые впоследствии купировались самостоятельно, и еще одна пациентка — незначительное увеличение веса. Экспульсия внутриматочного средства произошла всего лишь у 1 женщины. Только одна пациентка отказалась от дальнейшего применения «Мирены» в связи с продолжавшимися после консервативной миомэктомии маточными кровотечениями, возможно, вследствие частичной экспульсии устройства. Это свидетельствует о хорошей переносимости и приемлемости метода. На протяжении всего периода наблюдения беременность не наступила ни у одной женщины из использовавших левоноргестрелвыделяющую систему, что подтверждает надежный пролонгированный контрацептивный эффект данного устройства, в то время как одна пациентка без ВМС пренебрегла рекомендациями о необходимости контрацепции и забеременела через 3 месяца после консервативной миомэктомии. На удачу, беременность была доношена до срока и закончилась плановым кесаревым сечением, однако риск гистопатического разрыва матки в таких ситуациях повышен.
Таким образом, внутриматочная левонор-гестрелвыделяющая система «Мирена» является эффективным средством лечения лейомиомы матки и связанных с ней мено-метроррагий и может быть рекомендована как в качестве монотерапии для лечения опухолей малых размеров (при диаметре доминантного узла не более 2,5 см), так и в составе комплексной или комбинированной терапии.
При применении после медикаментозной гипогормонемии или в комбинации с консервативной миомэктомией «Мирена» обеспечивает профилактику гиперполименореи, а также надежный противорецидивный эффект на фоне пролонгированной контрацепции.
Литература:
1. Гладчук И.З., Назаренко О.Я., Каштальян М.М. Вагинальный доступ при консервативной миомэктомии / // Репродуктивное здоровье женщины — 2005 — N1. — С.217–218.
2. Гладчук И.З., Лищук В.Д. и др. Лапароскопическая миомэктомия. // Український журнал малоінвазивної та ендоскопічної хірургії — 2005 — №9 — С.29–32.
3. Григорьева В.А., Айламазян Э.К. и др. Левоноргестрелвыделяющая внутриматочная система как метод лечения гиперполименореи у женщин с миомой матки.// Гинекология — 2004 — №5 — С.22–29.
4. Долецкая Д.В., Ботвин М.А., Побединский Н.М., Кириллова Т.Ю. Оценка качества жизни у больных с миомой матки после различных видов хирургического лечения // Акушерство и гинекология. — 2006. — N1. — С.10–13.
5. Ібрагімова Ю.А. Гормонотерапія жінок пізнього репродуктивного віку, хворих на міому матки. // Ліки —2002 — №1–2 — С.110–111.
6. Жук С.И., Григоренко А.Н. Анализ межменструальных кровотечений на фоне применения внутриматочной левоноргестрелвыделяющей системы. // Здоровье женщины. — 2006 — №3 — С.1–2.
7. Манушарова Р.А., Черкезова Э.И. Современные пролонгированные методы контрацепции в лечении миомы матки. // Лечащий врач — 2004 — №1 — С.62–65.
8. Самолова Т.Е. Перспективы применения аналогов рилизинг-гормона гонадотропинов и антигестагенов в комбинированном лечении больных с лейомиомой матки. // Акушерство и гинекология — 2006 — Приложение — С.34–40.
9. Савельева Г.М., Бреусенко В.Г., Голова Ю.А. и др. Современные технологии в диагностике и лечении заболеваний матки. // Российский медицинский журнал —2006 — №5 — С.22–25.
10. Попов А.А., Щукина Н.А. и др. Возможности эндохирургических операций у больных с миомой матки.// Российский вестник акушера-гинеколога — 2004 —№1 — С.46–48.
11. Татарчук Т.Ф., Косей Н.В., Альтман И.В., Кондратюк В.А., Васильчук Г.М., Сухоребрая Е.И. Пути оптимизации органосохраняющей терапии лейомиомы матки // Международный эндокринологический журнал — №3 (5) —2006 — С.10–13.
12. Тихомиров А.Л., Лубнин Д.М. Новый принцип лечения миомы матки. // Методическое руководство для врачей акушеров-гинекологов. — Москва, 2006 — 48с.
13. Тихомиров А.Л., Лубнин Д.М. // Миома матки. — М., 2006 — 172 с.
14. Al-Fozan H., Tulandi T. Factors affecting early surgical intervention after uterine fibroid embolization // Obstet Gynecol Survey — 2002 — Vol.57 — P.810–815.
15. Cramer S.F., Hoiszny J.A., Leppert P. Epidemiology of uterine leiomyomas. With an etiologic hypothesis // J. reprod. Med — 1995 — Vol.40 — P.595–600.
16. Brosens I.A., Lunenfeld B., Donnez J. Pathogenesis and medical management of uterine fibroids — New YorkLondon.: The parthenon publishing group., 1999 — 158p.
17. Lahteemaki P., Haukamaa M., Puolakka J. et al. Open randomized study of use of levonorgestrel-releasing intrauterine system as alternative to hysterectomy // Br Med J — 1998 — Vol.316 — P.1122–1226.
18. Luukkainen T. The levonorgestrel intrauterine system: therapeutic aspects. // Steroids — 2000 — №65 — P.699–702.
19. McLucas B., Goodwin S., Adler L., Rappaport A., Reed R., Perrella R. Pregnancy following uterine fibroid embolisation // Int J Gynaecol Obstet — 2001 — Vol.74 — P.1–7.
20. Nisolle M., Donnez J. Medical management of uterine fibroids: short-term therapy with GnRH agonists. In: Brosens I., Lunenfeld B., Donnez J., editors. Pathogenesis and medical management of uterine fibroids. Canforth, UK: Parthenon Publishing, 1999 — P.113–119.
21. Starczevski A. Intrauterine therapy with levonorgestrel reieasing IUD of women with hypermenorrhea secondary to uterine fibroids. // Ginecol Pol — 2000 — Vol.71 — P.5–12.
22. Togas Tulandi. Uterine fibroids — Cambridge University Press., 2003 — 147p.







Комментировать