Доброякісні та передракові процеси шийки матки. Тактика лікування патології шийки матки. Методика забору матеріалу для цитологічного дослідження, для гістологічного дослідження. Співставлення кольпоскопічних, цитологічних і гістологічних ознак доброякісних та передракових процесів шийки матки. Лiкування. Тактика лікування патології шийки матки.
До доброякісних патологічних процесів шийки матки відносяться такі стани, при яких зберігається нормоплазія епітелія, тобто проходить правильне мітотичне ділення епітеліальних клітин, їх диференціювання, дозрівання, ексфоліація.
До передракових станів відносять дисплазії епітелія — патологічні процеси, при яких спостерігають гіперплазію, проліферацію, порушення диференціювання, дозрівання та відторгнення епітеліальних клітин.
Вроджена (фізіологічна) ектопія шийки матки може спостерігатись у жінок до 23 років. В таких випадках жінка підлягає динамічному спостереженню з контролем цитологічного обстеження і не підлягає лікуванню.
Класифікація
Клініко-морфологічна класифікація захворювань шийки матки (Міжнародна класифікація хвороб Х перегляд (1992).
Міжнародна класифікація кольпоскопічних термінів (А)
Прийнята на VII Всесвітньому конгресі по патології шийки матки і кольпоскопії (Рим, 1990).
I. Нормальні кольпоскопічні ознаки.
- Сквамозний багатошаровий епітелій.
- Циліндричний епітелій.
- Нормальна зона трансформації.
II. Аномальні кольпоскопічні ознаки
А. У межах зони трансформації.
1. Оцтово-білий епітелій:
а) плоский;
б) мікропапілярний або мікрозвивистий.
2. Пунктуація.
3. Мозаїка.
4. Кератоз (лейкоплакія).
5. Йод-негативний епітелій.
6. Атипові судини.
Б. Поза зоною трансформації (ектоцервікс, піхва).
1. Оцтово-білий епітелій:
а) плоский;
б) мікропапіляний або мікрозвивистий.
2. Пунктуація.
3. Мозаїка.
4. Лейкоплакія.
5. Йод-негативний епітелій.
6. Атипові судини.
III. Підозра на інвазивний рак при кольпоскопії.
IV. Незадовільна кольпоскопія.
1. Межа багатошарового плоского епітелія не візуалізується.
2. Виражене запалення або атрофія.
3. Цервікс не візуалізується.
V. Змішані ознаки.
- Оцтово-небіла мікропапілярна поверхня.
- Екзофітна кондилома.
- Запалення.
- Атрофія.
- Виразка.
- Інші.
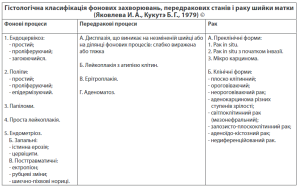
Кольпоскопічна класифікація патологічних процесів шийки матки. (О (Коханевич Є.В., 1997)
І. Доброякісні (фонові) патологічні процеси.
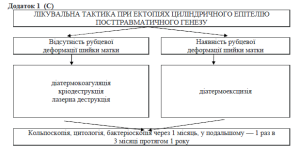
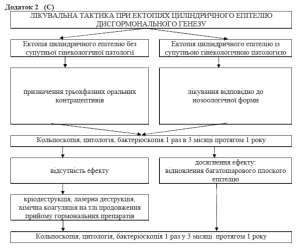
1. Ектопія циліндричного епітелія:
а) дисгормональна;
б) посттравматична.
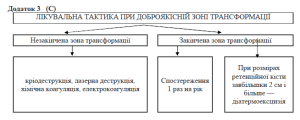
2. Доброякісна зона трансформації (зона доброякісної метаплазії):
а) незакінчена зона трансформації;
б) закінчена зона трансформації.
3. Запальні процеси шийки матки:
а) екзоцервіцит;
б) ендоцервіцит.
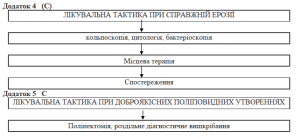
4. Справжня ерозія.
5. Доброякісні поліпоподібні утворення.
6. Ендометріоз шийки матки.
ІІ. Передракові стани шийки матки.
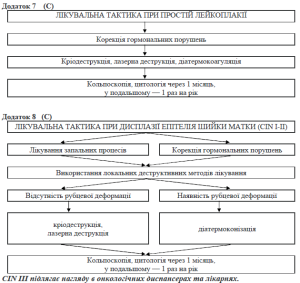
1. Проста лейкоплакія.
2. Поля дисплазії:
а) багатошарового сквамозного епітелія;
б) метаплазованого призматичного епітелія.
3. Папілярна зона дисплазії:
а) багатошарового сквамозного епітелія;
б) метаплазованого призматичного епітелія.
4. Передпухлинна зона трансформації.
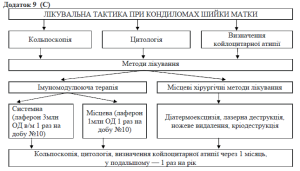
5. Кондиломи.
6. Передракові поліпи.
III. Преклінічний рак шийки матки.
1. Проліферуюча лейкоплакія.
2. Поля атипічного епітелія.
3. Папілярна зона атипічного епітелія.
4. Зона атипічної трансформації.
5. Зона атипічної васкулярізації.
IV. Клінічно виражений рак.
1. Екзофітна форма.
2. Ендофітна форма.
3. Змішана форма.
Цитологічна класифікація дисплазій за Richart (1968) (С)
«Цервікальна інтраепітеліальна неоплазія» (CIN) розподіляється:
CIN І — слабка дисплазія
CIN II — помірна дисплазія
CIN III — тяжка дисплазія та преінвазівний рак
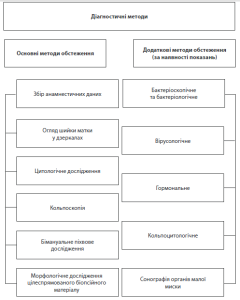
Комплексне обстеження хворих при діагностиці патології шийки матки (A)
Методика забору матеріалу для цитологічного дослідження.
Матеріал забирається із поверхні вагінальної частини шийки матки лише щіточкою цервікобраш зігнутою під кутом 90 градусів; із цервікального каналу прямою щіточкою цервікобраш. Щіточка повертається боковою поверхнею до скельця і штриховим рухом наноситься мазок. Мазок фіксується суміш’ю Нікіфорова (спірт з ефіром порівну) протягом 30 хвилин. Термін відправки мазка у лабораторію не більше 15 діб.
Кольпоскопія проводиться із оптичним збільшенням х10, х15, спочатку проста: визначається характер виділень, потім розширена: з 3 % розчином оцтової кислоти, розчином Люголя.
Методика забору матеріалу для гістологічного дослідження.
Матеріал забирається цілеспрямовано під контролем кольпоскопічного дослідження у зоні вираженої патології гострим конхотомом або скальпелем. Біоптат кладуть у баночку з 10 % розчином формаліну та відправляють для гістологічного дослідження.
Співставлення кольпоскопічних, цитологічних і гістологічних ознак доброякісних та передракових процесів шийки матки ©
Лiкування (С)
Мета лікування — ліквідація патологічного процесу на шийці матки і тих змін в організмі, які сприяли його виникненню.
Принципи лікування:
1) забезпечення безрецидивного виліковування;
2) використання органозберігаючих методів лікування у жінок репродуктивного віку.
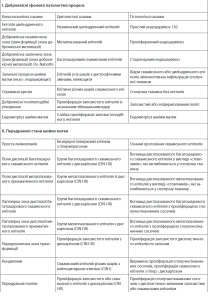
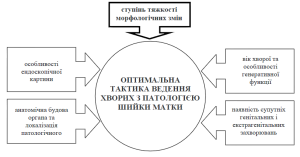
Тактика лікування патології шийки матки
Рівень радикальності лікування визначається ступенем тяжкості дисплазії.
Цілеспрямована антибактеріальна, антимікотична, противірусна, антисептична терапія призначається до нормалізації біоценозу піхви.
Корекція мікрофлори піхви проводиться біологічними препаратами з живих біфідо(біфі-форм, біоспорін) та лактобактерій (йогурт, лінекс, вагілак).
Корекція призначається трьома курсами по 7-8 днів з інтервалами між ними 10-12 днів з урахуванням ступеня дисбіотичних порушень.
Гормональна терапія. (C)
У разі виявлення ектопії дисгормонального характеру показано використання оральних контрацептивів. Гормональна контрацепція проводиться протягом 3-6 міс. При супутніх гормонозалежних гінекологічних захворюваннях (ендометріоз, лейоміома матки) лікування проводиться відповідно нозологічним формам.
При папіломавірусній інфекції використовують препарати інтерферону (A).
Хімічна коагуляція. (c )
Основні умови лікування:
— наявність посттравматичної ектопії без деформації шийки матки,
— відсутність цитологічних, кольпоскопічних ознак дисплазії,
— невелика розповсюдженість процесу (від однієї до двох третин шийки матки),
— відсутність вагітності.
Зону ураження обробляють ватним тампоном з розчином Солковагіна двічі з інтервалом в 1-2 хвилини. Результати терапії оцінюють через 4 тижня після аплікації препарату. При недостатньому ефекті аплікації повторюють 2-3 рази з інтервалами 4 тижні.
Електрокоагуляція. (C)
Процедура виконується амбулаторно. Знеболення місцеве. Елктрокоагуляція проводиться до утворення білого струпу у першу фазу менструального циклу, після чого протягом місяця рекомендується утримуватись від статевих відношень. Для поліпшення процесів репарації у цей період призначають метилурацилові свічки.
Показання:
-доброякісні фонові процеси без вираженої деформації та гіпертрофії шийки матки.
Протипоказання:
-гострі та підгострі запальні процеси жіночих статевих органів;
-загострення хронічного запалення;
-активний генітальний туберкульоз;
-ациклічні кров’янисті виділення із статевих шляхів;
-доброякісні фонові процеси в поєднанні з вираженою деформацією та гіпертрофією шийки матки, особливо у віці старше 40 років.
Перший контрольний огляд (кольпоскопія, цитологічне дослідження, бактеріоскопія) проводять після наступної менструації. Другий контрольний огляд здійснюють через 3 місяця від моменту коагуляції.
Одужання констатують по даним кольпоскопії, цитології і нормалізації піхвової флори.
Тривалість диспансерізації складає 3 місяця після повного клінічного одужання.
ЕЛЕКТРОЕКСЦИЗІЯ. (A)
Анестезія парацервікальна 1-2% розчином лідокаїну.
Показання:
1) поєднання доброякісного і (або) передракового процесів на шийці матки з її гіпертрофією та деформацією;
2) наявність дисплазії у хворих, яким раніше проводилася деструкція шийки матки що викликала зміщення зони трансформації у цервікальний канал, або це зміщення обумовлено віком хворої (після 40 років);
3) при рецидивах дисплазій після електрокоагуляції, кріодеструкції лазерної вапорізації;
4) при інтрацервікальній локалізації дисплазії;
5) при тяжкій формі дисплазії.
Протипоказання:
- запальні процеси жіночих статевих органів;
- наявність уражень шийки матки, що переходять на піхвові склепіння та стінки піхви;
- велика посттравматична деформація шийки матки, яка переходить на склепіння піхви;
- важкі соматичні захворювання.
КРІОДЕСТРУКЦІЯ. (A)
Показання:
- доброякісні та передракові патологічні процеси. Протипоказання:
- запальні захворювання жіночих статевих органів;
- пухлини жіночих статевих органів з підозрою на малігнізацію.
- тяжкі соматичні захворювання в стадії декомпенсації.
ЛАЗЕРНА ВАПОРІЗАЦІЯ. (A)
Показання:
- доброякісні та передракові патологічні процеси з локалізацією на піхвовій частині шийки матки.
Протипоказання:
- запальні захворювання жіночих статевих органів,
- пухлини жіночих статевих органів з підозрою на малігнізацію,
- тяжкі соматичні захворювання в стадії декомпенсації.
ГІСТЕРЕКТОМІЯ. (A)
Показання:
- CIN III з локалізацією у церві кальномуканалі;
- технічна неможливість проведення електроексцизії у зв’язку з анатомічними особливостями;
- поєднання з міомою матки або пухлинами яєчників;
- рецидиви після кріотерапії або лазерної терапії.
При розповсюдженні процесу на склепіння піхви показана екстирпація матки з верхньою третиною піхви.
Диспансерне спостереження після лікування доброякісних процесів проводиться протягом 2 місяців, при
цьому рекомендується статевий режим та використання місцево метилурацилових свічок. Після лікування
дисплазій диспансерне спостереження продовжується до 2х років.
Додаток 1
Тактика ведення хворих з патологією шийки матки по нозоологічним формам згідно класифікації наведен а в додатках. Питання про видалення яєчників вирішують під час операції у разі виявлення їх патологічних змін та за згодою хворої.
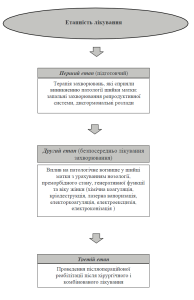
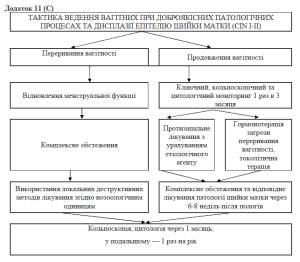
Тактика діагности та лікування патологічних процесів шийки матки при вагітності
Вагітність і патологія шийки матки мають взаємний негативний вплив. При вагітності посилюється стимулююча дія на перебіг гіперпластичних процесів у шийці матки.
Методи діагностики:
- проста та розширена кольпоскопія;
- цитологічне; дослідження;
- бактеріоскопічне, бактеріологічне дослідження;
- гормональна кольпоцитологія;
- сонографія.
Використання цих методів дозволяє визначити патогенетичний варіант патологічного процесу та тактику/ його лікування.
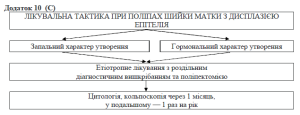
За умови доброякісних патологічних процесів шийки матки необхідно спостереження з проведенням кольпоскопічного та цитологічного контролю 1 раз у 3 місяця. Показано місцеве лікування запальних процесів та проведення гормонотерапії у випадках загрози переривання вагітності.
П ри дисплазіях епітелію шийки матки, обумовлених інфікуванням, необхідно місцеве протизапальне лікування з у/рахуванням характеру виявленого інфекційного агенту.
При дисплазіях епітелію шийки матки у вагітних з порушенням гормонального статусу загроза переривання вагітності стає основним ускладненням. Необхідно під контролем клініки, УЗД та гормональної кольпоцитограми у І триместрі проводити гормонотерапію, у ІІ та ІІІ триместрі токолітичну терапію, направлену на зберігання вагітності.
При легкому та середньому ступеню тяжкості дисплазії епітелію шийки матки вагітні знаходяться під наглядом з використанням цитології та кольпоскопії протягом вагітності з періодичністю 1 раз у 3 місяця.
При тяжкому ступеню (ЦІН ІІІ) дисплазіїепітелію шийки матки у вагітніх необхідна цілеспрямована біопсія в умовах стаціонару на фоні токолітичної терапії та морфологічне дослідження.
Використання таких методів, як електрокоагуляція, кріота лазерна деструкція при дисплазіяху вагітних небажано, тому що можливе переривання вагітності.
Додаток 11











Комментировать