Фармакотерапия беременных: осложнения и риски. Проблематика.
Проф. В.Е. Родзинский, к.м.н. М.Л. Полина
Большинство лекарственных средств, продающихся как по рецептам, так и безрецептурного отпус- ка, в своё время являло собой и являет до сегодняшнего дня научное открытие, позволившее ре- шить ту или иную медицинскую проблему. Разработка и исследование любого лекарства продвига- ет науку и практику вперёд — иногда лишь на один шаг, а иногда — обеспечивая научный прорыв. Однако арсенал лекарственных средств настолько широк, что полипрагмазия уже с конца прошлого столетия стала повседневной реальностью. И тем острее стоит проблема полипрагмазии во время беременности, когда врач, а зачастую и сама женщина, без врачебной рекомендации, стремятся максимально обезопасить беременность и плод с помощью многочисленных достижений фармако- логии.
В России одной из глобальных перемен, произошедших в здравоохранении за время «перестроеч- ного» периода, можно считать революционные, по сути, изменения в сфере лекарственного обра- щения, начавшиеся во всём мире со второй половины XX века, когда лавинообразно стало возрас- тать количество лекарственных препаратов, исчисляемое в настоящее время десятками тысяч, как отдельно взятых, так и в различных комбинациях. Это создало известную проблему, как минимум, контроля качества лечения. По каким поводам женщины, как при беременности, так незадолго до неё, принимают лекарства чаще всего? Это четыре наиболее типичных ситуации.
1. Бесплодие, когда лекарства могут быть назначены для стимуляции овуляции.
2. Cостояния, возникающие во время беременности, но не связанные с ней: острые — боль и жар, инфекции, кашель и насморк, и хронические — бронхиальная астма, эпилепсия, сахарный диабет.
3. Условия, типично связанные с беременностью, — тошнота по утрам, артериальная гипертензия, анемия.
4. Осложнения беременности и родов — угроза выкидыша, преждевременные роды, гестоз, боль при родах. Только единичные беременности не подпадают под условия этого списка. В итоге прак- тически каждая беременная принимает те или иные лекарственные средства: в мире таких бере- менных, по данным ВОЗ, — 86%, а в России — 100%. Кроме того, полипрагмазии способствует по- ложение, согласно которому лекарственная терапия — одна из основных составляющих диспансе- ризации беременных.
Унифицированная оценка риска
Принципиальная опасность фармакологических средств для плода состоит в том, что его стремительно размножающиеся клетки очень чувствительны к любым внешним воздействиям. Малейшие нару шения роста и деяте- льности этих клеток, особенно в первые 3 мес беременности, могут привести к достато- чно серьёзным врождённым дефектам раз- вития органов плода и, соответственно, бу- дущего ребёнка. Поэтому на Западе обычно не спешат внедрять новые методы лекарственной терапии во время беременности, предпочитая «торопиться медленно».
Тем не менее оценивать точный вклад лекарственных средств в развитие врождённой патологии сложно — прежде всего, из-за этической невозможности проведения рандомизированных исследований и отсутствия в связи с этим достоверных сведений о применении лекарственных средств беременными. По данным венгерской службы контроля за врождёнными аномалиями (которая счита- ется одной из лучших в мире), тератогены окружающей среды бывают причиной аномалий развития плода приблизительно в 3% случаев, из них 1% приходится на долю лекарственных препаратов.
Для обозначения потенциальной опасности лекарственных средств для плода в разных странах ра- зрабатывают классификации категорий риска при беременности. Наиболее широко при-меняется классификация FDA (США), классификация FASS (Швеция) и классификация ADEC (Австралия). Категории риска, разработанные FDA, приводятся в настоящее время в отечественном Государст- венном реестре лекарственных средств, «Справочнике лекарственных средств, отпускаемых по ре- цепту врача», в описаниях препаратов.
Однако у этой классификации есть свои неудобства. Она редко обновляется, очень упрощена и бо- льше акцентирована на тератогенном воздействии лекарственных средств, чем на фетотоксичес- ких, не учитывает дозу препарата и клинические ситуации, а большинство лекарственных средств в них характеризуются лишь данными, полученными в экспериментах на животных, и относятся к ка- тегории С. Кроме того, многие лекарства (некоторые спазмолитики, местные антисептики, систем- ные антибиотики, гормональные, метаболические средства) не используются в США, поэтому в классификацию FDA не включены. И всё же в настоящее время это единственный систематизиро- ванный источник информации по опасности лекарственных средств во время беременности.
Фармакотерапия беременных в числовом выражении
Одно из самых масштабных исследований, выполненных ВОЗ в 1987– 1988 гг., обнаружило, что среди 14 778 беременных из 22 стран мира по крайней мере одно лекарственное средство прини- мали 86% женщин. Среднее количество используемых препаратов составило 2,9 (от 1 до 15).
Более современные международные исследования показали, что лекарственные средства получа- ют в среднем 75–86% беременных6, 7. Во Франции в 1996 г. за период беременности по крайней мере одно лекарственное средство использовали 99% женщин, а в среднем беременные принима- ли 13,6 наименований лекарств. В России ситуация ещё острее, что показывают немногочисленные фармакоэпидемиологические исследования, проведённые в России, — таких было два. В Приморс- ком крае Е.В. Елисеева и её коллеги за период 2004–2007 гг. проанализировали 703 карты бере- менных, обратившихся к генетику или клиническому фармакологу на сроках беременности от 3 до
32 нед по вопросу возможного отрицательного влияния лекарственных средств на плод. Женщины принимали лекарства преимущественно в период 1–21 нед беременности.
При этом наиболее часто медикаментозная терапия проводилась в сроки с первой по третью и с шестой по седьмую недели. В среднем каждая беременная принимала три лекарственных средства (от 1 до 14). Некоторые из принимаемых препаратов были многокомпонентными. Общее число на- именований лекарственных средств составило 2078. Полипрагмазия была отмечена в 85 случаях. В назначениях лидировала группа антибактериальных препаратов. 42% назначенных лекарственных средств были потенциально опасны для плода — категории C, D и X; и только 3,75% лекарственных средств можно было считать безопасными. 28% женщин использовали лекарственные средства из числа неизученных — они не входили в классификацию FDA, и их риск при беременности не был известен.
По данным другого многоцентрового фармакоэпидемиологического исследования, проведённого Е.А. Стриженок с коллегами в 2003–2004 гг. в шести городах России (Москва, Калуга, Брянск, Смо- ленск, Орёл, Липецк), в которое были включены 543 беременных, лекарственную терапию получали
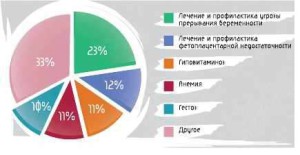
100% беременных. Только восемь женщин (1,5%) принимали во время беременности исключитель- но витамины, минералы и препараты железа. Большинству (62%) беременных назначалось от 6 до 15 разнообразных лекарственных средств, причём следует обратить внимание на то, что 15% женщин получали 16–20, а 5% — 21–26 препаратов! На первом месте среди назначенных лекарственных средств были поливитамины.
Среднее количество назначенных препаратов составило 11 — от 1 до 26. Только треть (30,9%) сре- ди всех 5971 случаев проанализированных назначений лекарственных средств были безопасными для беременных (категория А), 11,1 % — относительно безопасны, но риск для плода окончательно не установлен (категория В), 13,5% — представляли потенциальный риск для плода (категории C, D и X). 44,6% всех назначавшихся средств не включены в классификацию FDA, их риск при беремен- ности неизвестен. Таким образом, с точки зрения безопасности, структура назначаемых лекарст- венных средств вызывает, возможно, даже большую обеспокоенность, чем их количество. Без наз- начения врача лекарственные средства применяли 58% женщин, не соблюдали рекомендации вра- ча по приёму назначенных препаратов 80% беременных. Данное исследование показало, что такти- ка фармакотерапии беременных не соответствует современным международным стандартам:
- широко используются препараты с недоказанной клинической эффективностью и безопасно- стью при беременности — метионин, рибоксин, хофитол, эссенциале, Магне В6, растительные средства;
- часто назначаются нерациональные комбинации лекарственных средств;
- используются устаревшие схемы лечения;
- допускается полипрагмазия;
- не соблюдаются режим дозирования и длительность терапии (препараты железа и антибак- териальные препараты);
и при этом:
недостаточно применяются современные эффективные препараты (препараты железа, анти- гипертензивные, антибактериальные средства). Можно ли совсем отказаться от лекарств? Рекомендации некоторых авторов избегать применения любых препаратов во время беременности попросту нереалистичны — у беременных могут быть серьёзные заболевания, которые требуют ак- тивного лечения. В аналитических обзорах ВОЗ и МЗСР РФ отмечается возрастание экстрагенита- льной болезненности беременных на 28,3%. В общей структуре преобладают анемия (более 40%), заболевания мочевыводящей системы (21,2%), сердечно -сосудистой системы (17%), желудочно- кишечного тракта(19%).
У каждой пятой беременной при обследовании выяв- ляют инфекции, передаваемые половым пу- тём. Исследования, проведённые в разных странах мира, продемонстрировали ответное увеличе- ние потребления лекарств во время беременности (см. далее). Доказанность vs традиционность Патогенез многих заболеваний и осложнений беременности весьма разнообразен, поэтому в сов- ременном акушерстве широко применяется почти весь спектр разнообразных достижений совре- менной фармакологии. В то же время пересмотр с позиций доказательной медицины казавшихся незыблемыми положений исключил из арсенала применявшихся при лечении той или иной нозоло- гической единицы десятки препаратов. Тем не менее некоторые лекарственные средства, эффек- тивность которых не доказана и которые не показали достоверного влияния на исходы беременнос- тей, применяются и по сей день.
Дело в том, что их неблагоприятное воздействие на состояние матери и плода также не доказано, однако на протяжении многих десятилетий эти препараты успешно использовались в традиционных для отечественной практики схемах терапии. Отказаться от них на общероссийском уровне не поз- воляет, в первую очередь, отсутствие психологической готовности беременных и консерватизм многих врачей акушеров-гинекологов12. Информационные джунгли — ориентация на местности В настоящее время на территории РФ ведение и лечение беременных в стационарах и амбулаторно- поликлинических учреждениях осуществляется на основании приказов Минздрава РФ №323 от 05.11.1998 г. «Об отраслевых стандартах объёмов акушерско-гинекологической помощи» и №50 от 10.02.2003 г. «О совершенствовании акушерско-гинекологической помощи в амбулаторнополиклинических условиях».
Тем не менее в подавляющем большинстве случаев в стандартах лечения рекомендации по выбору конкретных препаратов не представлены. Это серьёзно затрудняет их использование и приме- нение в клинической практике, когда врачу приходится делать выбор из большого числа лекарственных средств, представленных на фармацевтическом рынке. Что касается отечественных руководств, то приводимые в них рекомендации по выбору препаратов для лечения различных осложнений беременности и экстрагенитальных заболеваний далеко не всегда основаны на данных, по- лученных в ходе клинических исследований высокого методологического качества.
Наиболее распространёнными в нашей стране источниками информации о безопасности лекарст- венных средств у беременных по-прежнему остаются, к сожалению, описание препарата в справоч- никах лекарственных средств или инструкции производителя по его применению при беременности. Однако зачастую в них содержатся стандартные малоинформативные фразы: «Безопасность для использования во время беременности не установлена», «Применять лишь в случаях, когда польза превышает потенциальный риск», «Использовать с осторожностью, особенно в I триместре» etc. Более того — иногда имеющаяся информация независимых источников не совпадает с рекомендациями фирмы-изготовителя.
Также источниками информации могут служить рецензированная медицинская литература, профессиональные медицинские руководства, конференции и семинары. К сожалению, публикации в российских научных журналах в большинстве случаев поддерживаются фармацевтическими компа- ниями; при этом, в отличие от профессиональных зарубежных изданий, финансовая заинтересо- ванность авторов в них не указывается. На Западе этим целенаправленно занимаются различные некоммерческие организации. Наиболее известная из них — «Кокрановское сообщество» (с десят- ками филиалов в разных странах мира) — взяла на себя сбор, анализ, систематизацию и широкое распространение результатов клинических исследований. И это только один пример.
Уже в 1990-х годах фактически во всех западных странах появились собственные мощные медици- нские интернет-ресурсы. Сегодня, по оценкам экспертов, 99% полезной медицинской информации размещено на американских и европейских сайтах. Один из крупнейших в мире — сайт Националь- ной медицинской библиотеки США. И сейчас почти 100% врачей США и около 80% европейских врачей черпают нужную информацию из интернета. Подробный обзор источников медицинской ин- формации, находящейся в бесплатном доступе в интернете на английском и русском языках, при- ведён в статье «Точка доступа». Беременность как физиологическое и психологическое состояние диктует женщине гораздо большую ответственность за здоровье своего тела. Со своей стороны врач, учитывая действительно высокую болезненность нынешних беременных, из желания пере- страховаться назначает «агрессивную» лекарственную терапию.
В итоге слишком часто число принимаемых беременной лекарств превышает все разумные пределы. Задача акушера-гинеколога в этой ситуации — информированно, ответственно и беспристрастно подойти к назначению каждого препарата, стараясь минимизировать их количество. Примечание редакции. В нашем журнале мы будем регулярно печатать результаты международных качествен- ных клинических исследований и выводы систематических обзоров по применению различных пре- паратов — во время беременности и не только. В текущем номере мы разместили обзоры по испо- льзованию во время беременности глюкокортикоидов, гестагенов.
Проф. В.Е. Родзинский к.м.н. М.Л. Полина








Комментировать