Стадии и клиническая картина артериальной гипертензии. Диагностика. Лечение: немедикаментозные методы. Фармакотерапия.
Профессор В.В. Косарев, профессор С.А. Бабанов, ГБОУ ВПО «Самарский государственный медицинский университет» Минздравсоцразвития России
Высокая значимость артериальной гипертензии в Российской Федерации как медико–социальной проблемы обусловлена как широкой распространенностью данного заболевания (около 40% взрослого населения РФ имеет повышенный уровень артериального давления), так и тем, что артериальная гипертензия является важнейшим фактором риска основных сердечно–сосудистых заболеваний – инфаркта миокарда и церебрального инсульта, определяющих высокую смертность населения трудоспособного возраста [1–4].
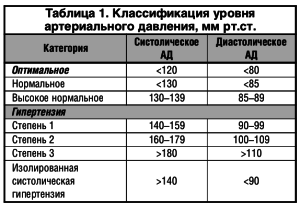
Под термином «артериальная гипертензия» подразумевают синдром повышения артериального давления при гипертонической болезни и симптоматических артериальных гипертензиях. Термин «гипертоническая болезнь», предложенный Г.Ф. Лангом в 1948 г., соответствует употребляемому в других странах понятию «эссенциальная гипертензия». Под гипертонической болезнью принято понимать хронически протекающее заболевание, основным проявлением которого является артериальная гипертензия, не связанная с наличием патологических процессов, при которых повышение артериального давления обусловлено известными, в современных условиях часто устраняемыми причинами (симптоматические артериальные гипертензии). Уровни артериального давления представлены в таблице 1.
Данные Фрамингемского исследования (Framingham Heart Study), проведенного во Фрамингеме, вблизи Бостона (США), показали прямую зависимость между артериальной гипертензией и риском развития инсульта, ишемической болезни сердца и сердечной недостаточности [1]. Важнейшее значение в терапии артериальной гипертензии, позволяющей продлить жизнь и сохранить здоровье больного, играет не только медикаментозное снижение артериального давления до целевого уровня, но и коррекция всех модифицируемых факторов риска. Необходимы отказ от курения; нормализация массы тела (ИМТ <25 кг/м2); снижение потребления алкогольных напитков (<30 г/сут. для мужчин и 20 г/сут. для женщин); увеличение физической нагрузки – регулярная аэробная (динамическая) физическая нагрузка по 30–40 мин. не менее 4 раз в неделю; снижение потребления поваренной соли до 5 г/сут.; изменение режима питания с увеличением потребления растительной пищи, увеличением в рационе калия, кальция (содержатся в овощах, фруктах, зерновых) и магния (содержится в молочных продуктах), а также уменьшением потребления животных жиров; лечение хронических заболеваний, являющихся причиной вторичной артериальной гипертензии; исключение воздействия профессиональных вредностей (вибрация, шум, ультразвук, ртуть, свинец) [1–4]. Стадии артериальной гипертензии (ВОЗ 1978, 1993):
I стадия – объективные проявления поражения органов–мишеней отсутствуют.
II стадия – выявляется поражение органов–мишеней: гипертрофия левого желудочка, ультразвуковые признаки утолщения стенки артерий или атеросклеротические бляшки, небольшое повышение креатинина крови (115–133 мкмоль/л у мужчин и 107–124 мкмоль/л у женщин).
III стадия – ассоциированные клинические состояния, свидетельствующие о возможности их осложненного течения при повышении артериального давления. К ним относятся: цереброваскулярные болезни (ишемический и геморрагический инсульт, транзиторные ишемические атаки), заболевания сердца (инфаркт миокарда, стенокардия, коронарная реваскуляризация, сердечная недостаточность), почек (диабетическая нефропатия, почечная недостаточность), периферических артерий (расслаивающая аневризма аорты), гипертоническая ретинопатия (кровоизлияния или экссудат, отек соска зрительного нерва) и др.
Клиническая картина
Вначале заболевание протекает бессимптомно. При повышении артериального давления могут появляться боли в области сердца ноющего характера, головная боль, головокружение, шум в ушах, мелькание «мушек» перед глазами, у некоторых пациентов носовые кровотечения. Сердце расширяется влево и вниз за счет гипертрофии и дилатации левого желудочка. Отмечается акцент II тона над аортой. Артериальная гипертензия постепенно приводит к развитию диастолической дисфункции сердца, сердечной недостаточности, дисциркуляторной энцефалопатии. Для поздних стадий болезни характерно развитие осложнений в виде инсультов, приступов стенокардии, снижения зрения, слепоты и др.
Диагностика
Основывается на выявлении повышения артериального давления (>140/90 мм рт. ст.) и исключения вторичного характера артериальной гипертензии при других заболеваниях. Для артериальной гипертензии характерно поражение органов–мишеней. Поражение сердца можно диагностировать с помощью объективных методов (смещение левой границы сердца влево, акцент II тона на аорте), ЭКГ и ЭхоКГ. Осмотр глазного дна проводят с целью диагностики гипертонической ангиопатии или ангиосклероза сетчатки. Повышение креатинина свидетельствует о поражении почек.
В последние годы все чаще осуществляют суточное мониторирование артериального давления. О наличии артериальной гипертензии свидетельствует среднесуточное артериальное давление ≥130/80 мм рт.ст. по данным суточного мониторирования артериального давления (СМАД). В норме степень снижения артериального давления в ночные часы – 10–20% (тип «dipper»). У больных артериальной гипертензией чаще выявляются типы «non–dipper» (незначительное ночное снижение артериального давления) и «night–peaker» (ночное повышение артериального давления). Также дополнительно могут проводиться УЗИ почек и надпочечников; УЗИ брахиоцефальных и почечных артерий; рентгенография органов грудной клетки; определение лодыжечно–плечевого индекса; определение скорости пульсовой волны (показатель ригидности магистральных артерий); количественная оценка протеинурии.
При осложненной артериальной гипертензии и подозрении на ее вторичный характер необходимы: оценка состояния головного мозга, миокарда, почек, магистральных артерий; выявление вторичных форм артериальной гипертензии – исследование в крови концентрации альдостерона, кортикостероидов, активности ренина; определение катехоламинов и их метаболитов в суточной моче и/или плазме крови; брюшная аортогра-фия; компьютерная томография или магнитно–резонансная томография надпочечников, почек и головного мозга.
Лечение
При первой степени артериальной гипертензии с низким риском применяют немедикаментозные методы. Снижение употребления соли с 10 до 4,5 г/сут. позволяет снизить уровень систолического артериального давления на 4–6 мм рт. ст. Снижение избыточной массы тела на 10 кг позволяет уменьшить артериальное давление на 5–20 мм рт.ст. Рекомендуются ограничение приема алкогольных напитков, повышение физической активности, отказ от курения.
При стойком повышении артериального давления, повреждении органов–мишеней, например при гипертрофии миокарда левого желудочка, в качестве препаратов первой линии терапии рекомендуется использовать ингибиторы АПФ, диуретики, антагонисты ангиотензина II, β–адреноблокаторы, антагонисты кальция, препараты центрального механизма действия. α1–адреноблокаторы применяются как вспомогательные препараты у больных артериальной гипертензией мужского пола с аденомой простаты.
В настоящее время важное значение в патогенезе артериальной гипертензии отводится активности ренин–ангиотензин–альдостероновой системы (РААС).
Слово «ренин» прозвучало впервые в Москве в августе 1897 г. в Большом театре на XII Международном конгрессе врачей в докладе «Niere und Kreislauf» («Почка и кровообращение») из уст профессора Стокгольмского Каролинского университета Роберта Тигерштедта. Р. Тигерштедт совместно со своим студентом (Per Gustav Bergman) установил, что внутривенное введение кролику водного экстракта коркового слоя почки сильно повышает давление крови. Авторы сделали вывод, что почка вырабатывает суживающий сосуды белок, и назвали его «ренин».
В 1934 г. Harry Goldblatt с сотрудниками наблюдал повышение артериального давления у собак после пережатия почечной артерии. В 1935 г., практически одновременно, поисками ренина занялись 2 исследовательские группы: Page, Helmer и Kohlstaedt в Индианаполисе (США), Braun–Menendez, Fasciola и Leloir в Буэнос–Айресе (Аргентина). К 1939 г. и те и другие показали, что сам по себе выделяемый почками ренин вазопрессорной активностью не обладает. Выделяемое почками вещество оказалось ферментом, запускающим каскад реакций, приводящих к появлению вазоактивного окта-пептида (цепочки из 8 аминокислот). Это вещество ученые из США обозначили как «angiotonin», аргентинские исследователи назвали его «hypertension». А в 1958 г. октапептид получил знакомое нам гибридное название «ангиотензин II» и была сформулирована концепция о функционировании ренин–ангиотензин–альдостероновой системы (РААС). Начался поиск веществ, способных подействовать на данном уровне.
Первый препарат – антагонист к рецепторам ангиотензина II, был синтезирован в 1969 г., им стал саралазин. Препарат обладает мощным, но крайне плохо прогнозируемым антигипертензивным эффектом, при одинаковой дозе он может вызывать коллапс или, наоборот, приводить к резкому росту артериального давления. В 1971 г. был синтезирован первый в мире ингибитор АПФ – тепротид. Интересна история его создания: в 1965 г. бразильский ученый Ferreira, исследуя яд гремучей змеи, обнаружил его способность стабилизировать брадикинин. Выделенный из яда змеи препарат совсем недолго использовался в клинической практике. Причинами этого были высокая токсичность препарата, малая длительность эффекта и необходимость внутривенного введения. В результате дальнейших исследований в той же лаборатории D. Cushman и M. Ondetti в 1975 г. синтезировали первый пероральный иАПФ, который в дальнейшем получил название «каптоприл». В 1980 г. сотрудниками Merck был синтезирован эналаприл. Продолжительность его клинического эффекта составляет около 12–24 ч., что позволяет считать его эффективным средством контроля артериального давления.
Основные эффекты ингибитора АПФ (эналаприла) обусловлены блокадой ангиотензинпревращающего фермента: устранение вазопрессорного, антидиуретического и антинатрийуретического действия ангиотензина II, усиление сосудорасширяющего, диуретического и натрийуретического действия брадикинина и других эндогенных вазодилататоров (простагландинов J2 и E2, натрийуретического пептида, эндотелиального фактора релаксации), а также опосредованной блокадой активности САС путем торможения синтеза норадреналина.
В рандомизированном двойном слепом исследовании HANE [5] в параллельных группах проводилось сравнение гидрохлоротиазида, атенолола, нитрендипина и эналаприла. Целевое артериальное давление достигнуто к 8–й нед.: в группе атенолола – у 63,7%, в группе эналаприла – у 50%, в группах гидрохлоротиазида и нитрендипина – у 44,5% больных. К 48–й нед. эффективность была 48,0, 42,7, 35,4 и 32,9% соответственно. Достоверно чаще больные прекращали применение нитрендипина (28 больных, р=0,001).
В рандомизированном исследовании SLIP [6] в параллельных группах проводилось сравнение верапамила SR и эналаприла. Монотерапии было достаточно в 65,1% случаев. Препараты выраженно снижали артериальное давление и уровни общего холестерина, триглицеридов и липопротеидов низкой плотности. В исследовании TOMHS [7] в параллельных группах проводилось сравнение ацебутолола, амлодипина, хлорталидона, доксазозина, эналаприла и плацебо. Артериальное давление снижалось во всех группах, но достоверно больше – в группах активной терапии, чем в группе плацебо. Летальность и основные сердечно–сосудистые события были недостоверно выше в группе плацебо, значимых различий между группами активной терапии не выявлено. Начало использования диуретиков в клинической практике относится к 1950–м годам. Последующие этапы представлены в таблице 2.
При этом индапамид занимает особое место среди диуретиков, он обеспечивает в рекомендуемых дозах (1,5–2,5 мг/сут) не только адекватный антигипертензивный эффект, но и остается метаболически нейтральным [8,9]. Его метаболическая нейтральность доказана проведенным мета– анализом трех исследований (1195 больных), в которых ретардная форма индапамида, применяемая в течение 9–12 мес., не оказывала влияния на углеводный и липидный профиль, а также на уровень мочевой кислоты [10].
Индапамид обладает вазодилатирующим действием за счет снижения содержания натрия в стенке артерий, регулирования поступления кальция в гладкомы-шечные клетки сосудов, а также увеличения синтеза простагландина Е2 в почках и простациклина в эндотелии [11]. Индапамид оказывает более выраженное по сравнению с другими диуретиками прямое действие на сосуды, влияет на эндотелиальную функцию, обладает антиоксидантным действием, повышает биодоступность NO и уменьшает его разрушение [12]. Более того, в исследовании LIVE доказана способность терапии индапамидом вызывать регресс гипертрофии миокарда левого желудочка [13].
Цель лечения артериальной гипертензии – стабилизация уровня артериального давления, достижение целевых уровней, снижение вероятности сердечно–сосудистых событий – достигается в настоящее время путем назначения нескольких антигипертензивных препаратов [14], а также использования комбинированных антигипертензивных лекарственных средств.
Одним из наиболее ярких примеров оптимального препарата для комбинированной антигипертензивной терапии является нефиксированная комбинация ингибитора АПФ и диуретика в препарате Энзикс®, содержащем 2 лекарства в одном блистере – эналаприл и индапамид. Тиазидный диуретик + ингибитор АПФ, входящие в состав препарата – высокоэффективная и безопасная комбинация, обеспечивающая воздействие на два основных патофизиологических механизма артериальной гипертензии: задержку натрия и воды и активацию РААС [15–18].
При использовании препарата Энзикс® у больных артериальной гипертензией доза диуретика (индапамид 2,5 мг) остается неизменной, а доза ингибитора АПФ эналаприла может подбираться индивидуально – от 10 до 40 мг в сутки. В препарате Энзикс® реализовалась возможность менять дозировки препаратов, соотносить время приема препаратов с циркадным ритмом, корректировать терапию в зависимости от степени тяжести и риска артериальной гипертензии, переносимости лекарственных средств, иметь два препарата в одной упаковке, а не пользоваться двумя отдельными. Фармакокинетика препарата Энзикс®.
Эналаприл: после приема внутрь около 60% всасывается из ЖКТ, биодоступность препарата составляет 40%. Эналаприл быстро и полностью гидролизуется в печени с образованием активного метаболита – эналаприлата, который является более активным ингибитором АПФ, чем эналаприл. Эналаприлат легко проходит через гистогематические барьеры, исключая гематоэнцефалический барьер, небольшое количество проникает через плаценту и в грудное молоко. T1/2 эналаприлата – около 11 ч. Выводится эналаприл в основном почками – 60% (20% – в виде эналаприла и 40% – в виде эналаприлата), через кишечник – 33% (6% – в виде эналаприла и 27% – в виде эналаприлата).
Индапамид: после приема внутрь быстро и полностью всасывается из ЖКТ; биодоступность – 93%. Индапамид проходит через гистогематические барьеры (в том числе плацентарный), проникает в грудное молоко, метаболизируется в печени. T1/2 препарата – 14–18 ч. Почками выводится 60–80% в виде метаболитов (в неизмененном виде – около 5%), через кишечник – 20%. У больных с хронической почечной недостаточностью фармакокинетика не меняется и не кумулирует.
С применением комбинации иАПФ эналаприла и диуретика индапамида был осуществлен проект ЭПИГРАФ (Эналаприл Плюс Индапамид в лечении стабильной артериальной Гипертонии: оценка эффективности и безопасности РАциональной комбинированной Фармакотерапии) под руководством Всероссийского научного общества кардиологов (координатор – чл.–корр. РАН, академик РАМН, проф. Ю.Н. Беленков).
Этот проект состоял из многоцентровых исследований ЭПИГРАФ–1 и ЭПИГРАФ–2 и способствовал созданию нефиксированной комбинации Энзикс, содержащей два препарата в одном блистере: эналаприл и индапамид.
В открытом исследовании ЭПИГРАФ–1 принимали участие врачи 38 поликлиник из 17 городов России [19]. Всего были включены 550 больных артериальной гипертензией 2–3–й степени (исходное САД выше 160 мм рт. ст.), причем среди них были пациенты не только с эссенциальной, но и с симптоматической артериальной гипертензией. Доза диуретика индапамида была постоянной – 2,5 мг, а доза ингибитора АПФ эналаприла была вариативна в зависимости от исходного уровня артериального давления. Врачи имели возможность коррекции доз в зависимости от достижения целевого уровня артериального давления в течение 4 нед.
В результате лечения больных артериальной гипертензией дифференцированными дозами эналаприла и индапамида удалось добиться существенного снижения САД и ДАД. При этом у 70% пациентов удалось достичь целевого уровня артериального давления (<140/90 мм рт. ст.), несмотря на его весьма высокий исходный уровень. Результаты исследования ЭПИГРАФ–1 позволили установить и отработать наиболее эффективные дозы эналаприла и индапамида для больных артериальной гипертензией различной степени, что стало основой для создания 3 видов препаратаЭнзикс®:
Энзикс® – 10 мг эналаприла и 2,5 мг индапамида (однократный прием утром) для больных артериальной гипертензией 1–й степени; Энзикс® дуо – 10 мг эналаприла и 2,5 мг индапамида (утром) + 10 мг эналаприла (вечером) для больных артериальной гипертензией 2–й степени;Энзикс® дуо форте – 20 мг эналаприла и 2,5 мг инда-памида (утром) + 20 мг эналаприла (вечером). Эффективность и безопасность препарата Энзикс® оценивали в исследовании ЭПИГРАФ–2, которое по дизайну являлось сравнительным рандомизированным многоцентровым, включавшем 9 центров в России и 1 центр в Сербии [20]. Всего в исследование были включены 313 больных, рандомизированные в две группы. В группу препарата Энзикс® вошли 211 пациентов, в группу контроля – 102 больных. В контрольной группе проводили лечение другими классами антигипертензивных препаратов (кроме ингибиторов АПФ и диуретиков). Через 2, 4 и 6 нед лечения в тех случаях, когда не удавалось достичь целевого артериального давления (<140/90 мм рт. ст. для всех больных и <130/80 мм рт. ст. для пациентов с сахарным диабетом), дозы препарата Энзикс удваивали, а терапию больных, рандомизированных в группу сравнения, также корригировали для достижения целевого артериального давления. Общая длительность лечения составила 14 нед.
В первой подгруппе 118 пациентам с артериальной гипертензией I степени и исходным систолическим артериальным давлением 140–160 мм рт.ст. была назначена комбинация 10 мг эналаприла и 2,5 мг индапамида (соответствует форме Энзикс®). В процессе лечения 88 (74,6%) из них продолжали принимать первоначальную дозу, а у 26 (22,1%) пациентов доза эналаприла была удвоена (10 мг утром + 10 мг вечером) при сохранявшейся дозе индапамида (2,5 мг утром), что соответствовало форме Энзикс дуо. Только у 1 больного с I степенью артериальной гипертензии потребовалось назначение комбинации 40 мг эналаприла (20 мг утром + 20 мг вечером) и 2,5 мг индапамида, что соответствовало форме Энзикс® дуо форте. Трое пациентов не завершили исследование. Во второй подгруппе у 93 пациентов с артериальной гипертензией II степени и систолическим артериальным давлением 160–180 мм рт.ст. терапию начинали с 20 мг эналаприла (по 10 мг утром и вечером) и 2,5 мг индапамида (соответствует форме Энзикс® дуо). В процессе лечения у 46 пациентов эта дозировка была сохранена, а у 45 больных доза эналаприла была увеличена до 40 мг/сут (20 мг утром + 20 мг вечером) при неизменной дозе индапамида 2,5 мг, что соответствовало форме Энзикс® дуо форте. Еще у 2 больных исходную дозу эналаприла уменьшили до 10 мг при сохранении исходной дозы 2,5 мг индапамида, что соответствовало форме Энзикс®.
При анализе числа больных, у которых в результате лечения произошла нормализация уровня артериального давления, некоторые преимущества имела группа (72,5%) пациентов, получавших Энзикс®, в сравнении с группой контроля (66,7%). И это несмотря на то, что систолическое артериальное давление в основной группе было исходно на 2,7 мм рт.ст. выше, чем в контрольной. Если суммировать общее число больных, положительно отреагировавших на лечение, то к концу лечения оно достигло 82,4% в среднем по группе, принимавшей Энзикс®, причем среди пациентов с артериальной гипертензией I степени эта величина составляла 89,8%, а у больных с артериальной гипертензией II степени – 77,2%.
Таким образом, раннее начало лечения больных с артериальной гипертензией I–II степени нефиксированной комбинацией эналаприла и индапамида (Энзикс®), в сравнении с рутинной антигипертензивной терапией, позволяет чаще достигать нормализации уровня АД. Кроме того, в группе препарата Энзикс® удалось достоверно уменьшать число пациентов с гипертрофией левого желудочка и протеинурией, улучшить качество жизни, снизить число госпитализаций и дополнительных визитов к врачу. Помимо всего прочего, терапия препаратом Энзикс экономически выгодна.
Т.В. Фофановой и соавт. [21] в НИИ кардиологии имени А.Л. Мясникова (Москва) было проведено сравнительное исследование эффективности и приверженности к лечению нефиксированной комбинации эналаприла и индапамида в одном блистере (Энзикс®) и обычного лечения эналаприлом и индапамидом 60 больных артериальной гипертензией в амбулаторных условиях. Лечение препаратом Энзикс® показало отчетливый и стойкий гипотензивный эффект как на этапе подбора дозы, так и при длительном применении. При использовании свободной комбинации эналаприла и индапамида артериальное давление эффективно снизилось лишь на этапе подбора дозы, при длительном приеме отмечено «ускользание» гипотензивного эффекта. У препарата Энзикс® была достоверно лучшая комплаентность больных по сравнению со свободной комбинацией эналаприла и индапамида.
М.А. Бочаевой [22] на основании исследований, проведенных в Башкирском государственном медицинском университете, установлено, что Энзикс® благоприятно влияет на показатели суточного мониторирования артериального давления: способствует нормализации суточного профиля артериального давления, снижает показатели «нагрузки давлением», не увеличивает вариабельность артериального давления, уменьшает величину и скорость утреннего подъема САД и ДАД, снижает средний показатель артериального давления. К концу лечения наблюдали достоверное снижение САД и ДАД на 21,7 и 27% соответственно (р<0,001) в дневное время, на 19 и 25,9% соответственно (р<0,001) в ночное время в основной группе и снижение САД и ДАД на 21,6 и 27,3% соответственно (р<0,001) в дневное, на 19,1 и 24,1% соответственно (р<0,001) в ночное время в группе сравнения. Кроме того, автором установлено, что на фоне лечения препаратом Энзикс®улучшаются показатели внутрисердечной гемодинамики с уменьшением КДО, КСО, КДР, КСР ЛЖ и возрастанием ФВ. Энзикс® позитивно влияет на показатели липидного обмена, снижая уровень общего ХС, ТГ, ХС ЛПНП, оказывает положительное влияние на систему крови, снижая уровень фибриногена и растворимых фибрин–мономерных комплексов.
Кроме того, в Украинском исследовании А.Н. Бело -вол и соавт. [23] изучался эффект 6–месячной терапии артериальной гипертензии 1–2–й степени с давностью заболевания в среднем 8,5 лет нефиксированной комбинацией эналаприла и индапамида в 1 блистере (Энзикс® и Энзикс® дуо). Были исследованы суточный профиль артериального давления, ремоделирование левого желудочка, толщина миокарда левого желудочка, систолическая и диастолическая функция левого желудочка, а также качество жизни пациентов. Получены доказательства благоприятного влияния препаратов Энзикс® и Энзикс® дуо на все изученные показатели, при этом ни в одном случае не потребовалось отмены препарата из–за побочных эффектов.
Следует отметить, что целесообразность и оправданность применения препарата Энзикс® при артериальной гипертензии объясняется не только его доказанным антигипертензивным эффектом, но и наличием выраженного органопротективного действия (кардиопротективное, нефропротективное). Кардиопротективный эффект обеспечивается влиянием препарата Энзикс на гипертрофию левого желудочка – предупреждением ее развития или возможным регрессом ГЛЖ. В многоцентровом исследовании LIVE (Left ventricle hypertrophy: Indapamide Versus Enalapril) [13] проводилось изучение влияния терапии индапамидом и эналаприлом на регрессию массы миокарда левого желудочка. Терапия индапамидом приводила к достоверному снижению массы миокарда левого желудочка (p<0,001). Индапамид также в большей степени снижал выраженность гипертрофии левого желудочка, чем эналаприл (p<0,049). Во многих клинических исследованиях по лечению артериальной гипертензии была выявлена способность эналаприла, помимо снижения артериального давления, обеспечивать кардиопротективный эффект (CATCH, PRESERVE [24,25]).
В 5–летнем исследовании, изучавшем влияние эналаприла на выраженность гипертрофии миокарда левого желудочка и дисперсию интервала QT у больных артериальной гипертензией с гипертрофией левого желудочка на фоне достижения и поддержания нормального уровня артериального давления, были выявлены достоверное снижение массы миокарда левого желудочка на 39% (p<0,001), улучшение сократительной способности миокарда левого желудочка в виде увеличения ФВ (p<0,05) и достоверное уменьшение дисперсии интервала QT, что, помимо снижения риска развития хронической сердечной недостаточности, может сопровождаться снижением риска развития желудочковых аритмий и улучшением прогноза.
В исследовании STOP–Hypertension 2 [26] была доказана способность длительной терапии эналаприлом и индапамидом улучшать прогноз жизни больных артериальной гипертензией.
Нефропротективный эффект. Ингибиторы АПФ в настоящее время с успехом применяются в нефрологической практике. Нефропротективный эффект этой группы препаратов, связанный с устранением неиммунных механизмов прогрессирования почечной патологии, остается максимальным в сравнении с другими лекарственными средствами. Использование ингибиторов АПФ показано как при первично–почечных заболеваниях (гломерулонефритах различного происхождения), так и при вторичных нефропатиях (особенно – при диабетической). Нефропротективный эффект ингибиторов АПФ проявляется на всех стадиях поражения почек.
Ингибиторы АПФ с успехом применяются при лечении реноваскулярной артериальной гипертензии, но противопоказаны при наличии двусторонних стенозов почечных артерий или стеноза артерии единственной почки из–за опасности снижения суммарной клубочковой фильтрации и развития азотемии. Несомненный интерес представляют исследования эффективности эналаприла у больных артериальной гипертензией и диабетической нефропатией. Так, M. Ravid и соавт. [27] обнаружили, что эналаприл при длительном применении предотвращает развитие дисфункции почек у больных сахарным диабетом второго типа с микроальбуминурией.
Прицельный анализ спектра ингибиторов АПФ, применявшихся у больных сахарным диабетом с сохранной функцией почек и отсутствием прогрессирования диабетической нефропатии, выявил, что у пациентов, получавших эналаприл, не отмечалось прогрессирования почечной патологии при сроках наблюдения 15 лет и более.
Нефропротективный эффект индапамида изучался в исследовании NESTOR (Natrilix SR versus Enalapril Study in hypertensive Type 2 diabetics with Microalbuminuria) [28].
У 570 больных с артериальной гипертензией и сахарным диабетом второго типа сравнивалось влияние индапамида и эналаприла на МАУ в течение 1 года лечения.
Установлено отсутствие различий в гипотензивной эффективности между препаратами: степень снижения САД/ДАД составила 23,8/13 мм рт. ст. в группе индапамида и 21/12,1 мм рт. ст. – в группе эналаприла. ИАК у больных, включенных в исследование, составил 6,16, а скорость экскреции альбуминов – 58 мкм/мин., при этом нарушения клиренса креатинина не отмечалось. Через 1 год лечения наблюдалось снижение ИАК до 4,03 (на 35%) в группе индапамида и до 3,74 (на 39%) – в группе эналаприла, а скорость экскреции альбуминов снизилась на 37 и 45% соответственно. Таким образом, нефропротективный эффект индапамида оказался сопоставимым с таковым эналаприла. Правильность выбора препарата Энзикс® как эффективного комбинированного препарата для лечения артериальной гипертензии согласуется и с данными фармакоэпидемиологических исследований. Так, в настоящее время комбинация ингибитора ангиотензин-превращающего фермента и тиазидного или тиазидо-подобного диуретика по–прежнему является наиболее часто назначаемой из всех нефиксированных и фиксированных комбинаций лекарственных препаратов [29]. По данным исследования ПИФАГОР III, cреди комбинаций антигипертензивных препаратов 90% врачей предпочитают назначение комбинаций игибиторов АПФ с диуретиком, 52% – β–адреноблокаторов с диуретиком, 50% – блокаторов кальциевых каналов с ингибитором АПФ или β–адреноблокаторами [29]. При этом по сравнению с 2002 г. подавляющее большинство (около 70%) врачей предпочитают использовать комбинированную терапию в виде свободных (69%), фиксированных (43%) и низкодозовых (29%) комбинаций, и лишь 28% продолжают применять тактику монотерапии [29].
Заключение
Энзикс® – широко известная и эффективная нефиксированная комбинация эналаприла и индапамида, обладающая выраженным антигипертензивным действием и доказанным органопротективным эффектом, которая позволяет эффективно снижать уровень артериального давления и достоверно уменьшать число пациентов с гипертрофией левого желудочка, снижать вероятность сердечно–сосудистых событий, улучшать качество жизни больных с артериальной гипертензией [30,31]. Наличие двух антигипертензивных препаратов в одном двойном блистере, безусловно, способствует повышению приверженности лечению, а три различные дозировки препарата Энзикс® – адекватному подбору доз у больных с разной степенью повышения артериального давления. Данная комбинация вполне обоснованно занимает достойное место в ряду современных комбинированных препаратов для лечения артериальной гипертензии.
Литература
1. Крюков Н.Н., Качковский М.А. Справочник терапевта. – Ростов–на–Дону: Феникс, 2011.– 446.
2. Щукин Ю.В., Рябов А.Е. Хроническая ишемическая болезнь сердца в пожилом и старческом возрасте: Пособие для врачей. – Самара: Волга–Бизнес, 2008. – 44 с.
3. Панченко Е.П., Беленков Ю.Н. Характеристика и исходы атеротромбоза у амбулаторных больных в Российской Федерации (по материалам международного регистра REACH) // Кардиология.–2008.– № 2.– С. 17–24.
4. Косарев В.В., Бабанов С.А. Клиническая фармакология лекарственных средств, применяемых при сердечно–сосудистых заболеваниях. – Самара: Офорт, 2010.–140 с.
5. Philipp T., Anlauf M., Distler A. et al. Randomised, double blind, multicentre comparison of hydrochlorothiazide, atenolol, nitrendipine and enalapril in antihypertensive treatment: results of the HANE study // BMJ.– 1997.– Vol. 315.– P.154–159.
6. Libretti A., Catalano M. Lipid profile during antihypertensive treatment. The SLIP study Drugs. – 1993.–Vol. 46 (Suppl. 2).– P.16–23.
7. Liebson P.R., Grandits G.A., Dianzumba S. et al. Comparison of five antihypertensive monotherapies and placebo for change in left ventricular mass in patients receiving nutritional–hygienic therapy in the Treatment of Mild Hypertension Study (TOMHS)// Circulation.– 1995.– Vol. 91.– P. 698–706.
8. Leonetti G., Rappelli A., Salvetti A. et al. Long–term effects of indapamide: final results of a two–year Italian multicenter study in systemic hypertension // Am. J. Cardiol.– 1990.– Vol. 65.– P. 67–71.
9. Harrower A.D.B., McFarlane G., Donnelly T. et al. Effect of indapamide on blood pressure and glu-cose tolerance in non–insulin–dependent diabetes // Hypertension. – 1985.– Vol. 7 (Suppl. II).– P. 161–163.
10. Weidmann P. Metabolic profile of indapamide sustained–release in patients with hypertention // Drug. Safety.– 2001.– Vol. 24.– P. 1155–1165.
11. Mironneau J. Indapamide–induced inhibition of calcium movement in smooth muscles // Am. J. Med.–1988.– Vol. 84 (Suppl. IB).– P. 10–14.
12. Schini V.B., Dewey J., Vanhoutte P.M. Related effects of indapamide on endothelium – dependent relaxations in isolated canine femoral arteries // Am. J. Card.– 1990.– Vol. 65 (17).– P. 6H–10H.
13. Gosse P.H., Sheridan D.J., Zannad F. et al. Regression of left ventricular hypertrophy in hypertensive patients treated with indapamide SR 1,5 mg versus Enalapril 20 mg: LIVE study // J. Hypertens.– 2000.– Vol. 18.– P. 1465–1475.
14. Чазова И.Е., Ратова Л.Г. Комбинированная терапия артериальной гипертонии //Сердце.– 2005.– Т. 4, № 3.
15. Mancia G. Blood pressure variability: mechanisms and clinical significance // J. Cardiovasc. Pharmacol. – 1990.– Vol. 16.– P. 1–6.
16. Преображенский Д.В., Сидоренков Б.А., Маренич А.В., Шатунова И.М. Диуретики в лечении артериальной гипертензии // Consilium Provisorum.– 2002.– № 1.– С. 30–34.
17. Pfeffer M., Pfeffer I. Reversing cardiac hypertrophy in hypertension // N. Engl. J. Med.– 1990.– Vol.322.– P. 1388–1390.
18. Vakili B., Okin P., Devereux R. Prognostic implications of left ventricular hypertrophy // Am. Heart. J.–2001.– Vol. 141.– P. 334–341.
19. Беленков Ю.Н., Мареев В.Ю. От имени рабочей группы исследования ЭПИГРАФ. Эналаприл плюс индапамид в лечении стабильной артериальной гипертонии: оценка эффективности и безопасности Рациональной комбинированной Фармакотерапии (Эпиграф). Первые результаты Российского многоцентрового исследования // Сердце. –2005. – Т. 2. – № 4. – С. 3–7.
20. Беленков Ю.Н. и рабочая группа исследования ЭПИГРАФ–2. Эналаприл Плюс Индапамид в лечении АГ: оценка эффективности и безопасности Рациональной Фармакотерапии. Применение нефиксированной комбинации Эналаприла и Индапамида (Энзикс). Дизайн и основные результаты исследования ЭПИГРАФ–2 // Сердце. – 2005. – Т. 4. № 5. – С. 277–286.
21. Фофанова Т.В., Плисюк А.В., Смирнова М.Д. и др. Оценка эффективности лечения и приверженности к терапии комбинированного препарата Энзикс и свободной комбинации эналаприла и индапамида у больных с артериальной гипертонией в амбулаторных условиях // Сердце. – 2008.–№ 5.
22. Бочаева М.А. Применение нефиксированной комбинации эналаприла и индапамида в лечении артериальной гипертонии ІІ–ІІІ степени в условиях стационара // Consilium Medicum. – 2008.– Т. 10,№ 11.
23. Беловол A.H., Князькова И.И., Цыганков А. И. и др. Комбинированная терапия артериальной гипертензии: оценка эффективности лечения и качества жизни // Укр. мед. часопис. – 2009. – № 3 (71). – V–VI. http://www.umj.com.ua/article/magazine/69.
24. Cuspidi C., Muiesan M.L., Valagussa L. et al. Comparative effects of candesartan and enalaprilon LVH in patients with essential hypertension: the candesartan assessment in the treatment of cardiac hypertrophy (CATCH) study // J. Hypertens.– 2002.– Vol. 20.– P. 2293–2300.
25. Devereux R., Dahlof B., Levi D. Comporasion of enalapril versus nifedipine to decrease LVH in systemic hypertension (the PRESERVE trial) // Am. J. Cardiol.– 1996.– Vol. 78.– P.61–65.
26. Hansson L., Lindholm L.H., Ekbom T. et al. Randomised trial of old and new antihypertensive drugs in elderly patients: cardiovascular mortality and morbidity the Swedish Trial in Old Patients with Hypertension–2 study // Lancet. – 1999. –Vol. 354. – P. 1751–1756.
27. Ravid M., Brosh D., Levi Z. et al. Use of enalapril to attenuate decline in renal function in normotensive normoalbuminuric patients with type 2 diabetes mellitus // Ann. Intern. Med. – 1998.– Vol. 128 (12).– P.982–988.
28. Marre M., Puig J.G., Kokot F. et al. Equivalence of indapamide SR and enalapril on microalbuminuria reduction in hypertensive patients with type 2 diabetes: the NESTOR study // J. Hypertension. – 2004.– Vol. 22.– P. 1613–1622.
29. Леонова М.В., Белоусов Д.Ю., Штейнберг Л.Л. и др. Аналитическая группа исследования ПИФАГОР. Анализ врачебной практики проведения антигипертензивной терапии в России (по данным исследования ПИФАГОР III) // Фарматека.– 2009. – № 12.– С. 98–103.
30. Косарев В.В., Бабанов С.А., Астахова А.В. Фармакология и лекарственная терапия / Под. редакцией чл.–корр. РАМН В.К. Лепахина. – М.: Эксмо, 2009 .
31. Косарев В.В., Бабанов С.А., Вербовой А.Ф. Справочник клинического фармаколога.– Ростов–на– Дону: Феникс, 2011.– 478 с.















Комментировать