Внедрение новых технологий, повышающих выживаемость в период шока и острой дыхательной недостаточности. Ангиогенный сепсис, острый респираторный дистресс-синдром, полиорганная недостаточность, вентилятор-ассоциированная пневмония. Данные проведенного обследования.
К.Н. Золотухин, Ф.С. Галеев Башкирский Государственный медицинский университет.
Внедрениеновыхтехнологий, повышаю— щих выживаемость в период шока и острой дыха— тельной недостаточности, изменило общую струк— туру осложнений и летальности. Появились со— вершенно новые нозологии, не регистрировавшие— ся ранее в клинической практике: ангиогенный сепсис, острый респираторный дистресс—синдром (ОРДС), полиорганная недостаточность, вентиля— тор—ассоциированная пневмония (ВАП) [1].
Госпитальнаяпневмониязанимает2-е ме— сто в структуре госпитальных инфекционных осложнений и составляет 15-18% [2]. В США реги— стрируют 300000 случаев нозокомиальной пнев— монии в год. Если у больных с нозокомиальными инфекциями мягких тканей и мочевыводящих пу— тей летальность колеблется от 1 до 4%, то в слу— чае НП она составляет 20-50% в зависимости от основного заболевания, возбудителя и лечебной тактики. При этом в 33-70% случаев летальные исходы непосредственно связаны с нозокомиаль— ной пневмонией [3,4].
По данным Craven D.E. и соавт.[5], 1998, частота развития госпитальной пневмонии в отде— лениях общего профиля составляет от 4 до 10 случаев на 1000 госпитализированных больных.
ОсобенноостростоитпроблемаНПвОРИТхирургическогопрофиля. По данным J.Y. Fagon и соавт [6]. различные инфекционные осложнения развиваются у пациентов ОРИТ в 5-10 раз чаще, чем в хирургических отделениях общего профиля. Актуальность проблемы нозокомиальной пневмонии в ОРИТ подтверждена в данными мно— гоцентрового исследования ЕPIC (European Prevalence of Infection in Intensive Care, 29 апреля 1992 г., 17 стран Европы, 1417 ОРИТ, 9565 паци— ентов): 46,9% всех инфекционных осложнений со— ставили пневмонии [7]. Частота летальных исхо— дов, прежде всего у пациентов ОРИТ доходит до 50%, при этом атрибутивная летальность достига— ет также 50-60%[8].
Распространенность НИ в ОИТ прежде всего связана с концентрацией в них наиболее тяжелых больных, имеющих глубокие расстрой— ства гомеостаза и низкий антиинфекционный по— тенциал. Длительность же пребывания в ОИТ и агрессивность терапии являются вторичными и определяются тяжестью состояния. Недостатки организации и излишне высокая инвазивность ле— чения служат фоном, облегчающим возникновение осложнений.
В этой связи появление инфекционных осложне— ний у данного контингента больных в большинстве случаев следует рассматривать не в виде дефекта лечения, а в качестве объективной закономерно— сти в развитии патологического процесса. Между тем, частота НИ и огромные затраты на их лече— ние диктуют необходимость постоянной концен— трации внимания на данной проблеме и опреде— ляет актуальность проблемы.
Материал и методы исследования.
Работапроведенавреанимационно— анестезиологическом отделении № 1 республи— канской клинической больницы им. Г.Г Куватова. Исследование проводилось с января 2001 по де— кабрь 2004. Включено 556 пациентов со сроком пребывания в ОРИТ более 48 часов.
Микробиологическоеобследованиевслу— чае подозрения на нозокомиальную пневмонию осуществляли при наличии 2 и более из следую— щих признаков:
гнойныйхарактермокроты;
лихорадка(> 38°С) или гипотермия(<36°С);
лейкоцитоз(>11х 103 мл), лейкопения (<4х103мл), сдвиг лейкоцитарной формулы влево (наличие > 20% палочкоядерных или любое коли— чество юных форм);
РаО2/FiO2 < 300. Забор материала для микробиологического исследования осуществляли с помощью одного из следующих методов:
эндобронхиальныйаспират;
бронхоальвеолярныйлаваж;
защищенныещетки;
бронхоскопическиеметоды.
Дляоценкиэтиологическойзначимостивозбудителейинфекциинижнихдыхательныхпу— тей, выделенных из патологического материала, использовали следующие количественные крите— рии:
для эндобронхиального аспирата — >105- 106 КОЕ/мл;
дляматериала, полученного с помощью бронхоальвеолярного лаважа – >104 КОЕ/мл;
дляматериала, полученного с помощью защищенных щеток – >103 КОЕ/мл
Критерии включения. В исследование включены пациенты старше 18 лет с подозрением на пневмонию, возникшую после проведенного хирургического вмешательства, и находившиеся в отделении интенсивной терапии свыше 48 часов. Госпитальная пневмония диагностировалась на основании критериев ATS [9]. На каждого пациента заполнялся протокол, в котором регистрировались демографические, клинико—лабораторные данные, характер оперативного вмешательства. Регистри— ровался исходный статус ASA, APACHE-II. О наличии органной дисфункции судили по шкале SOFA. Диагностика синдрома острого поврежде— ния легких и респираторного дистресс—синдрома проводилась по критериям Американо— Европейской согласительной конференции по РДСВ (1994). Окончательный исход заболевания регистрировался на 30 день нахождения в стацио— наре.
Статистический анализ. Полученные ре— зультаты обрабатывались с помощью методов непараметрической статистики, информационная ценность признака вычислялась с помощью мето— дики ROC-анализа [10]. Полученные данные, а также данные точек разделения ROC-кривой ис— пользовались для создания модели множествен— ной логистической регрессии с целью определе—
Таблица 1 Характеристика групп пациентов
ниянезависимыхфактороврискасмертивслед— ствие присоединения госпитальной пневмонии. Результаты признавались статистически значи— мыми при р<0,1 и если доверительные интервалы не содержали значения 0,5.
Результатыисследования
При анализе данных получены следующие результаты: всего умерло погибло 126 пациентов (23%), причем в этой группе атрибутивная леталь— ность составила 51,6% (65 пациентов). При срав— нении групп выживших и умерших пациентов, ко— личество пациентов страдающих сопутствующими заболеваниями составило: ХОБЛ 122 (28%) и 45
(35%); сахарным диабетом 88 (20%) и 35 (28%) — р< 0,01 – соответственно; хронической сердечной недостаточностью 47 пациентов (11%) и 34 (27%) — р< 0,01 – соответственно. Не было выявлено ста— тистически достоверной разницы о влиянии экс— тренного оперативного вмешательства на присо— единение госпитальной пневмонии в послеопера— ционной периоде — (43% (185) выживших и 51% умерших— р=0,12). Летальность вследствие вентилятор—ассоциированной пневмонии была до— стоверно выше, чем без проведения ИВЛ и соста— вила 24% против 18% (р=0,09) Характеристика выживших и умерших пациентов по исходному статусу отражена в таблице 1.
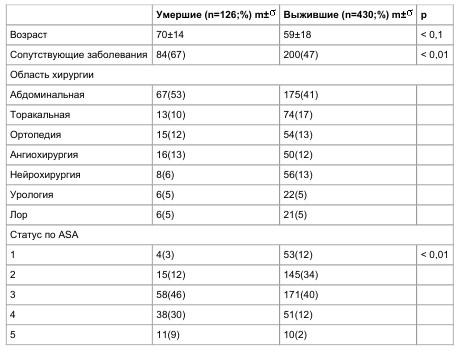
В послеоперационном периоде средний балл по APACHE-II у выживших составил 14,7 ± 1,6, умерших 22,2 ± 4,6, (р < 0,01). При оценке ор— ганной дисфункции средний балл у выживших со— ставил 6,1 ± 0,6, умерших 9,8 ± 1,6, (р < 0,01).
В послеоперационном периоде анализи— ровались клинико—лабораторные показатели, 7 из которых (таблица 2) после проведения процедуры ROC-анализа были признаны дискриминационно способными и были включены в первичную мно— жественную логистическую регрессионную модель.
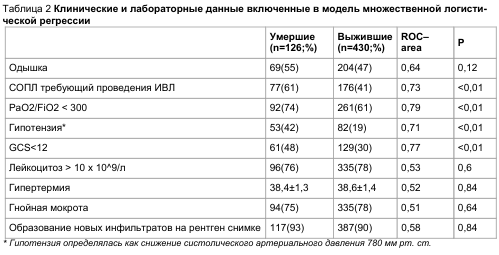
Учитываято, что из всей популяции паци— ентов, имеющих статус ASA > 3 оказалось боль— шее количество, эти данные были включены в мо— дель.
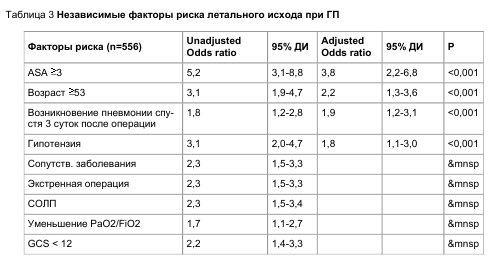
Точка разделения по возрасту после про— ведения ROC-анализа оказалась равной 53, и данный показатель также был включен в уравне— ние множественной логистической регрессии. Chi-square (методика goodness-of-fit test) модели 91,5,р<0,001.
В результате были выявлены 4 независи— мых фактора смерти от госпитальной пневмонии. Данные представлены в таблице 3 и отражены в отношениях шансов риска (odds ratio). Данные признавались достоверными, если 95% довери— тельные интервалы не содержали значения 0,5.
Заключение
У пациентов с госпитальной пневмонией по— сле хирургического вмешательства основными факторами риска летального исхода являются статус по ASA > 3, возраст – старше 53 лет, гипо— тензия. Ее возникновение спустя 72 часа после операции также служило неблагоприятным про— гностическим признаком.
При появлении подобных пациентов в от— делении интенсивной терапии с вышеперечислен— ными факторами риска следует усиливать эпиде— миологический контроль за подобным континген— том больных, особенно если они находятся на продленной искусственной вентиляции легких.
Литература
РудновВ.А. Вентилятор— ассоциированная пневмония: дискуссионные во— просы терминологии, диагностики и эмпирической антибиотикотерапии. КМАХ 2001. №3. С. 198-208.
ГельфандБ.Р., Гологорский В.А. и др. Нозокомиальная пневмония, связанная с искус— ственной вентиляцией легких (НПивл) у хирурги— ческих больных. М. 2000.
Козлов Р.С. Нозокомиальные инфекции: эпидемиология, патогенез, профилактика, кон— троль. КМАХ 2000. №2. С. 16-30.
Рекомендациипооптимизацииантимик— робной терапии нозокомиальных инфекций, вы— званных грамотрицательными бактериями в отде— лении реанимации и интенсивной терапии. М., 2002.
Craven D.E., Steger K.A., La Force F.M. Pneumonia. Bennett L.V., Brachman P.S.(eds), Hos- pital infections, 4th ed. Philadelphia: Lippincott-Raven press, 1998.
J.-Y. Fagon, J. Chastre Ventilator- associated pneumonia. Am J. Respirat. Crit. Care Med.2002, V. 165: 867-903.
Vincent J.-L. Microbial resistance: lessons from EPIC study. Intensive Care Med. 2000, V. 26.№1: 3-8.
Heyland D.K., Cook D.J., Griffith L.E., et.al. Attributive morbidity and mortality of ventilator- associated pneumonia in critical ill patients. Am J. Respirat. Crit. Care Med 1999, V. 159. №4: 1249- 1256
American Thoracic Society. Hospital- acquired pneumonia in adults: diagnosis, assessment of severity, initial antimicrobial therapy, and preventive strategies. A consensus statement. Am. J. Resp. Crit. Care Med 1996, V. 153: 1711-1725
Hanley J.A., McNeil B.J. A method of comparing area under ROC — curves derived from the same cases. Radiology 1983, V. 148: 839-843
От редакции:
Факторы риска развития нозокомиальнойпневмонии– поиск продолжается?
Интересанестезиологов—реаниматологов к проблеме нозокомиальной пневмонии, связанной с проведением искусственной вентиляции легких (НПивл), выззан в первую очередь тем, что разви— тие этого осложнения у больного, находящегося в критическом состоянии, значительно увеличивает длительность и стоимость стационарного лечения
, а также является фактором риска неблагоприят— ного исхода .
В последние 10 -15 лет проведено ряд ис— следований, посвященных выявлению факторов риска развития НПивл как в России, так и за рубе— жом (1, 2, 3, 4, 5, 6, 7). Большинство исследовате— лей пришло к заключению, что наиболее значи— мыми факторами, способствующими развитию НПивл, являются: длительность ИВЛ более 72 ча— сов, тяжесть состояния больных, оцененная по APACHE II (риск развития НП увеличивается при тяжести состояния больше 14 баллов), повторные оперативные вмешательства, неадекватность предшествующей антибактериальной терапии, абдоминальный сепсис, хронические заболевания легких, экстренная операция, бессознательное состояние, аспирация, экстренная интубация.
В представленном исследовании прове— ден анализ большого количества наблюдений. Данные относительных рисков подтверждают ре— зультаты, полученные в исследованиях проведен— ных ранее (1, 2, 3, 4, 5, 6, 7).
Оригинальностьработызаключена, в первую очередь, во включении анестезиологиче— ской оценки состояния больного, что позволило выявить, помимо прочих, «новый« фактор риска развития и фактор риска развития летального ис— хода у хирургических больных – оценку состояния больного по ASA.
Вместестем, имеется ряд вопросов к ста— тистической обработке материала, а именно:
большинствопараметров, включенных в модель множественной логистической регрессии, имеет показатель площади под характеристиче— скими кривыми (AUROC) меньше 0,7, а p > 0,05, т.е. эти показатели нельзя включать в регрессион— ную модель;
неоцененыпороговыезначениякаждогоизфакторов, а также их чувствительность и спе— цифичность;
включениеASA как фактора риска, на основании высокой частоты встречаемости при большом количестве наблюдений (более 500) возможно, но вместе с тем для этого фактора так— же хотелось бы видеть оценку корреляционных взаимосвязей и проведение ROC — анализа.
В целом, мы полагаем, что необходимо совершенствование созданной модели множе— ственной регрессии с учётом пороговых значений признаков, оценки чувствительности и специфич— ности, построения рабочих характеристических кривых.
Проценко Д.Н., канд. мед. наук, ассистент кафедры факультетской хирургии с курсом анесте— зиологии, реаниматологии и антимикробной хи— миотерапии РГМУ, ОРИТ ГКБ №7, Москва
Список литературы
Rello J., Quintana E., Ausin V. et al. Inci- dence, etiology, and outcome of nosocomial pneumo- nia in mechanically ventilated patients. Chest, 1991, V.100: 439-444.
БелоцерковскийБ.З. Нозокомиальная пневмония, связанная с ИВЛ у хирургических больных. [Диссертация] М., 1999.
Cellis R., Torres A., Gattel J.M. et al. Noso- comial pneumonia: a multivariate analysis of risk and prognosis. Chest, 1988, №93: 318-324.
Chevret S. et al., Incidence and risk factors of pneumonia acquired ICUs. Results from a multicen- ter prospective study on 966 patients. Intensive Care Med 1993, №19(5): 256-264.
Torres A., Aznar R., Gatell J.M., et al. Inci- dence, risk and prognosis factors of nosocomial pneumonia in mechanically ventilated patients. Am. Rev. Respir. Dis. 1990, №142: 523-528.
Cunnion K.M., Weber D.J., BroadheadW.E. et al. Risk factors for nosocomial pneumonia: comparing adult critical-care population. Am. J. Respir. Crit. Care Med. 1996, №153(1): 158-162.
ПроценкоД.Н. Нозокомиальная пневмо— ния у больных в острый период тяжелой травмы. [Диссертация] М., 2003.






Комментировать