Лечение больных с метастазами колоректального рака в печени. Методика внутриартериальной химиоэмболизации ветвей печеночной артерии. Результаты лечения 27 больных.
В.В. Бойко, Ю.В. Авдосьев, И.В. Белозеров, С.А. Савви, А.Б. Старикова
ГУ «Институт общей и неотложной хирургии АМН Украины», Харьков, Украина
Резюме. Работа посвящена лечению больных с метастазами колоректального рака в печени. Детально изложена методика внутриартериальной химиоэмболизации ветвей печеночной артерии. Проанализированы непосредственные результаты лечения 27 больных.
Ключевые слова: колоректальный рак, метастазы, химиоэмболизация ветвей печеночной артерии, эндоваскулярное лечение, иринотекан.
ВВЕДЕНИЕ
Колоректальный рак (КРР) — актуальная проблема современной онкологии, обусловленная высокой заболеваемостью и смертностью, значительными финансовыми затратами, связанными с лечением этой группы больных. У 20% больных КРР уже на первом этапе диагностики выявляют отдаленные метастазы (Мт) [1], в связи с этим результаты лечения остаются неудовлетворительными, так как 5летний рубеж переживает < 10% больных [2]. Вовлечение в патологический процесс печени остается серьезной составляющей проблемы, поскольку у больных КРР печень поражается Мт в 40-70% случаев. Единственным методом, позволяющим добиться длительной выживаемости, является радикальная резекция печени [3]. К сожалению, в момент постановки диагноза такая операция возможна лишь у 5-10% больных [3, 4], тогда как остальные пациенты подлежат паллиативному или симптоматическому лечению [5]. Кроме того, внутриили внепеченочное прогрессирование Мт через 5 лет после резекции печени отмечают у 80-90% больных [4].
Наиболее распространенным вариантом противоопухолевого лечения больных с метастатическим поражением печени является системная химиотерапия (ХТ). По результатам многочисленных клинических исследований с включением новых препаратов, использованием самых эффективных режимов и последовательной сменой всех линий ХТ медиана выживаемости больных с метастатическим КРР не превышает 21 мес [5, 6]. В последние годы дальнейший прогресс в результативности лечения помимо создания новых эффективных химиопрепаратов, связывают с использованием локорегионарных методов воздействия [7].
Цель исследования — изучение непосредственной эффективности химиоэмболизации печеночной артерии (ХЭПА) в лечении больных с Мт КРР в печени.
ОБЪЕКТ И МЕТОДЫ ИССЛЕДОВАНИЯ
К настоящему времени в нашей клинике ХЭПА применена у 27 (16 (59,3%) мужчин и 11 (40,7%) женщин) больных КРР с Мт в печени. При первично выявленных Мт (IV ст.) у 19 больных (70,4%) из этой группы была выполнена паллиативная операция. Из них у 6 больных (22,2%) оперативное вмешательство выполнено в связи с угрозой развития кишечной непроходимости. У 8 больных (29,6%) метахронные Мт были выявлены на этапе динамического наблюдения после радикальной операции.
Наиболее частой локализацией выявились опухоли левой половины ободочной кишки — 14 (51,9%) случаев, из них сигмовидной кишки — 6 (22,2%), нисходящего отдела и селезеночного угла — 8 (29,6%). Опухоли правой половины ободочной кишки (восходящий отдел и печеночный угол) — 6 случаев (22,2%), опухоли прямой кишки — 7 (25,9%). Доля высокодифференцированных форм аденокарцином составила наибольшее количество наблюдений — 20 (74,1%). В 2 (7,4%) случаях местное распространение опухоли соответствовало критерию Т3. В остальных наблюдениях зарегистрировано обширное местное распространение опухоли в стенке кишки и за ее пределы, соответствующее параметру Т4. У 18 больных (66,7%) выявляли единичные Мт, у 9 (33,3%) — множественное поражение печени.
Перед проведением ХЭПА всем пациентам выполнено полное клинико-лабораторное обследование, включающее ирригоскопию, колоноскопию, ультразвуковое исследование (УЗИ) и компьютерную томографию (КТ) органов брюшной полости. В процессе обследования определяли локализацию, количество, средний диаметр и эхоструктуру метастатических очагов.
Всем больным с очаговыми поражениями печени выполняли ангиографическое исследование с целью определения анатомического сосудистого варианта, а также для уточнения локализации очагов и их взаимосвязи с печеночными сосудами. Для проведения ХЭПА в зависимости от локализации и распространенности патологического процесса катетер устанавливали по методике Сельдингера под рентгенотелевизионным контролем в правую или левую долевые печеночные артерии. ХЭПА осуществляли путем введения через катетер в просвет соответствующей артерии смеси, состоящей из химиопрепарата иринотекан в дозе 40 мг/м2, 5 мл сверхжидкого липиодола, синтетических эмболов из пенополиуритана от 1 до 3 мм в диаметре. Второй и третий циклы лечения проводили с интервалом в 6 нед.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Рациональность селективной артериальной терапии основана на том факте, что питание новообразований печени почти на 90-95% осуществляется за счет артериальной крови, в то время как нормальная паренхима печени имеет двойное кровоснабжение: 70% из воротной вены и лишь 30% из печеночной артерии [8]. Это создает условия, при которых и регионарная внутриартериальная ХТ, и ХЭПА оказывают значительное воздействие на опухоль при относительно небольшом повреждении здоровой ткани печени.
При проведении регионарного лечения руководствовались следующими критериями отбора больных: морфологическая верификация диагноза; отсутствие печеночной, почечной и сердечнолегочной недостаточности; поражение печени, подтвержденное данными УЗИ и КТ с внутривенным контрастированием, прогноз жизни > 3 мес.
Большинство больных — 21 (77,8%) — перенесли процедуру удовлетворительно. Постэмболизационный синдром с проявлениями тошноты, ноющей боли в животе отмечали в течение первых 3 сут у 16 больных (59,3%) с единичными Мт в печени и у 5 (18,5%) с множественными. В 6 случаях (22,2%): 4 с множественными Мт и 2 с единичными, — тошнота, боль, повышение температуры длились до 5 сут, в связи с чем проводили симптоматическую терапию. Ни в одном случае не отмечали острого некроза метастатических очагов. В постэмболизационный период уровень амилазы крови был максимальным на 3-4-е сут, но к 6-м сут снижался и приближался к исходному уровню.
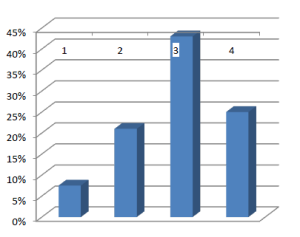
Эффективность лечения оценивали через 2 нед после проведения 3-го цикла терапии. В первую очередь учитывали наличие клинически значимых симптомов улучшения общего состояния в виде уменьшения или исчезновения болевого синдрома, слабости, увеличения массы тела, что было отмечено у 21 больного (77,8%). У этих же больных отмечали нормализацию трансаминаз (АсАТ, АлАТ), щелочной фосфатазы, лактатдегидрогеназы и уровня общего билирубина. Улучшение ангиографических, сонографических и КТ-данных наблюдали у 20 пациентов (74,1%). У 2 (7,4%)больных с единичными Мт в печени достигнута значительная регрессия очагов (> 50%), незначительная (< 50%) — у 6 (22,2%), стабилизация процесса — у 12 (44,4%). Прогрессирование отмечено у 7 больных (25,9%) (рисунок).
Рисунок. Эффективность ХЭПА у больных с Мт КРР в печени: 1 — регрессия (> 50%); 2 — регрессия (< 50%); 3 — стабилизация; 4 — прогрессирование заболевания Результаты лечения свидетельствуют, что полной регрессии Мт у больных добиться не удалось. Вероятность достижения объективного эффекта у пациентов с единичными Мт в печени значительно выше, чем у пациентов с множественным поражением органа. При объеме поражения печени > 50% в некоторых случаях возможно достижение только стабилизации процесса и улучшения качества жизни больных. Течение постэмболизационного синдрома в группе с множественными поражениями печени продолжительнее, что требует проведения более длительной симптоматической терапии.
ВЫВОДЫ
- Применение ХЭПА для лечения больных Мт КРР в печени оправдано и позволяет достичь частичной регрессии и стабилизации процесса у более чем у половины больных.
- Лучшие результаты достигаются у больных с единичными Мт в печени, а также у больных с объемом метастатического поражения < 50%.
- Применение препарата иринотекана в дозе 40 мг/м2 для ХЭПА безопасно и не вызывает выраженных побочных реакций.
- Наличие Мт в печени не является сигналом к окончанию активной противоопухолевой терапии.
ЛИТЕРАТУРА
- Рак в Україні, 2007-2008. Захворюваність, смертність, показники діяльності онкологічної служби. Бюл Нац канцер-реестру Укра’ни 2009; 10: 105 с.
- Allen-Mersh TG. Colorectalliver metastases: Is «No Treatment» Still Best, J Roy Soc Med 1989; 82 (1): 2-3.
- Nordlinger B, Benoist S. Surgical resection including perioperative chemotherapy (adjuvant and neoadjuvant). EJC 2003; 1 (6S): 181-7.
- Ватакмадзе ЛА, Трахтенберг АХ, Хомяков ВМ и др. Результаты циторедуктивных операций при колоректальном раке с отдаленными метастазами. Рос онкол журн 2007; 5: 6-8.
- Шалимов СА, Колесник ЕА, Гриневич ЮА. Современные направления в лечении колоректального рака. Киев, 2005: 83-6.
- Орлова РВ. Новые лекарственные средства в лечении колоректального рака. Практ онкол 2002; 3 (4): 273-80.
- Таразов ПГ. Роль методов интервенционной онкологии в лечении больных с метастазами колоректального рака в печень. Практ онкол 2005; 6 (2): 119-26.
- Ridge JA, Bading JR, Gelbard AS, et al. Perfusion of colorectal hepatic metastases. Relative distribution of flow from the hepatic artery and portal vein. Cancer 1987; 59 (9): 1547-53.






Комментировать