Сахарный диабет и сердечно–сосудистые осложнения: возможно ли прервать порочный круг? Сахарный диабет и сердечно-сосудистые осложнения: взаимосвязь. Тенденции. Схемы.
Бирюкова Е.В.
Сахарный диабет (СД) 2 типа – это тяжелое прогрессирующее заболевание, связанное с развитием как микро–, так и макрососудистых осложнений. Распространенность СД в мировой популяции, составляя 2,8% в начале нынешнего столетия, по прогнозам экспертов, обещает к 2025 г. достигнуть уже 6,3%, при этом вероятно, что 2/3 пациентов умрут от сердечно–сосудистых заболеваний. Больные СД 2 составляют около 90% от общего числа больных диабетом. Медико–социальное и экономическое значение СД 2 не ограничивается лишь количеством случаев заболевания, наибольшую опасность представляют поздние осложнения заболевания, ведущие к ранней инвалидности, преждевременной смертности (прежде всего сердечно–сосудистой) и ухудшению соматического здоровья пациентов.
Наряду с постоянно растущей распространенностью заболевания свой вклад в рост числа сосудистых осложнений СД 2 и высокую смертность вносят неудовлетворительное лечение, низкая приверженность пациентов к нему, а также часто неадекватные и неэффективные режимы терапии. Ясно, что ранняя и эффективная профилактика микро– и макрососудистых осложнений требует оптимального лечения заболевания − с достижением и длительным поддержанием целевых метаболических показателей − с момента его дебюта и далее в течение всей жизни пациента: ведь к моменту постановки диагноза СД 2 уже у половины больных выявляются два и более осложнений. Это, к сожалению, сегодня не реализуется в полной мере.
В настоящее время важность и значимость гликемического контроля в эффективном лечении СД 2 и профилактике развития осложнений заболевания не вызывает сомнений. Но область исследований СД 2 постоянно расширяется, и в реальной клинической практике врачей интересуют ответы на ряд принципиальных вопросов, касающихся повышения эффективности лечения пациентов:
– до какого предела следует стремиться снижать уровень HbA1c (с учетом его нормативных показателей у лиц без СД);
– какая оптимальная величина HbA1с будет соответствовать наименьшему риску микро– и макрососудистых осложнений СД 2;
– каковы преимущества более жесткого гликемического контроля − HbA1c < 6,5%, и безопасен ли он в сравнении со стандартным лечением.
Эти вопросы в первую очередь касаются терапевтических подходов для типичных и часто встречаемых на практике пациентов с СД 2 с длительным течением заболевания, с тяжелыми сосудистыми осложнениями и/или факторами высокого риска их развития.
До недавнего времени существовали неоднозначные, иногда противоречивые мнения по данным вопросам. В целом ситуация прояснилась после завершения исследования ADVANCE, одной из основных задач которого как раз и явилось изучение преимуществ интенсивного гликемического контроля − HbA1c < 6,5% − в снижении риска микрососудистых (развитие и прогрессирование нефропатии и ретинопатии) и макрососудистых осложнении (инфаркт миокарда, инсульт, сердечно–сосудистая смертность). Существенно, что в исследовании ADVANCE приняло участие 11 140 пациентов с СД 2 из разных стран мира, в том числе России, т.е. это самое крупномасштабное из всех проведенных исследований в области диабета. В исследовании приняли участие пациенты, которые наблюдаются эндокринологами каждый день – это пациенты (средний возраст 65,8 лет) с длительным течением СД 2 (в среднем более 8 лет), имеющие факторы высокого кардиоваскулярного риска, причем 32% из них перенесли сердечно–сосудистые события.
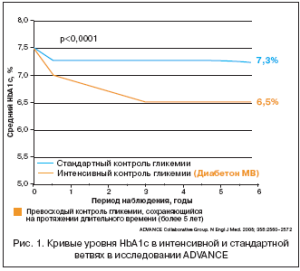
В исследовании ADVANCE уровень HbA1c снижался постепенно в группе интенсивного контроля – терапия основывалась на Диабетоне МВ – в среднем до 6,5% (была достигнута поставленная цель), напротив, у пациентов в группе стандартного лечения этот показатель составил в среднем 7,3%. Значения HbA1c, которые были достигнуты к концу первого года наблюдения в группе интенсивной терапии, удерживались на этом уровне на протяжении всего периода наблюдения – в течение 5 лет (рис. 1).
В соответствии с предложенной схемой титрования дозы на момент завершения периода наблюдения большинство пациентов (70%) в группе интенсивного контроля получали Диабетон МВ в дозе 4 таблетки в сутки утром во время завтрака. Включение в схему терапии дополнительных пероральных сахароснижающих препаратов (ПССП) и инсулина проводилось лишь после достижения максимальной дозы Диабетона MВ (120 мг/сут.) в случае невозможности снижения HbA1c до целевого значения 6,5%: 74% пациентов принимали Диабетон MВ в комбинации с метформином, 19% – с глитазоном и 40% – с инсулином. Эти данные демонстрируют важность увеличения дозы Диабетона МВ с целью проявления всего спектра эффективности препарата.
В ходе 5–летнего наблюдения в группе интенсивного контроля по сравнению с группой стандартного контроля было достигнуто достоверное снижение основных микро– и макрососудистых осложнений на 10% (p=0,013).
Стратегия лечения СД 2, основанная на применении Диабетона МВ, привела к достоверному снижению на 14% (р=0,01) микрососудистых осложнений, что главным образом обусловлено выраженным снижением риска развития новых случаев нефропатии и ее прогрессирования на 21% (p=0,006). Следует учесть, что диабетическая нефропатия – это одно из наиболее серьезных и инвалидизирующих последствий заболевания, от которой погибает каждый пятый пациент.
Что касается диабетической нефропатии, то отмечалось достоверное снижение на 9% (p=0,018) риска микроальбуминурии. Существенно, что интенсивная сахароснижающая терапия по сравнению со стандартной достоверно снижает на 30% (p<0,001) риск макроальбуминурии – доказанного маркера высокого сердечно– сосудистого риска.
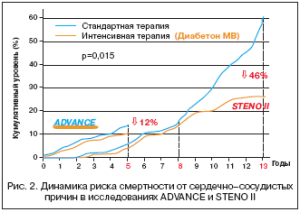
Такие результаты положительно отразились на прогнозе пациентов: привели к тенденции снижения сердечно–сосудистой смертности на 12% (р=0,12). Хотя снижение риска макрососудистых осложений, общей и сердечно–сосудистой смертности на момент завершения исследования не достигли статистической достоверности, кривые кумулятивной частоты макрососудистых осложнений на пятом году лечения начали отчетливо расходиться (рис. 2).
Эволюция СД 2 и нарушений углеводного обмена свидетельствуют о том, что макрососудистые осложнения формируются в течение достаточно длительного периода времени. Это позволяет предположить, что на частоте этих тяжелых осложнений эффект лечения сказывается отсрочено – для получения достоверных данных по снижению их риска необходим более продолжительный период наблюдения.
Следует отметить, что в датском исследовании STENO–2 лишь по истечении срока 13– летнего наблюдения было отмечено достоверное снижение частоты развития сердечно–сосудистых заболеваний (рис. 2). В пользу такого предположения говорят и недавно опубликованные результаты 10–летнего наблюдения за пациентами в исследовании UKPDS: снижение показателей риска инфаркта миокарда и смерти от всех причин в группе интенсивной терапии достигали статистической значимости в сравнении со стандартной терапией только при длительном наблюдении. Следовательно, этот аспект проблемы требует дальнейшего клинического изучения, и наблюдение пациентов, участвовавших в исследовании ADVANCE, в настоящее время продолжается.
Хорошо известно, что лимитирующим фактором любой сахароснижающей терапии является гипогликемия. Стратегия интенсивного контроля гликемии, предложенная в исследовании ADVANCE, не сопровождалась высоким риском гипогликемий при одновременном обеспечении эффективного гликемического контроля у пациентов СД 2: тяжелые гипогликемии наблюдались чрезвычайно редко в обеих группах (0,007% и 0,004% соответственно). Причем число гипогликемий было в четыре раза меньше, чем в исследовании UKPDS, несмотря на более низкий уровень HbA1c, достигнутый у пациентов в ходе исследования ADVANCE.
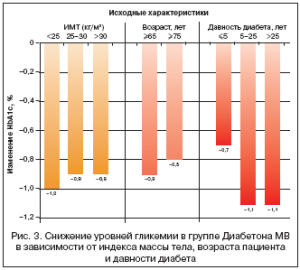
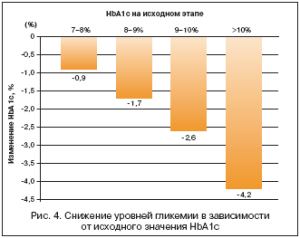
Важно отметить, что применение Диабетона МВ позволило безопасно достичь целевого уровня HbA1c у большинства пациентов независимо от различных факторов, включая их возраст, давность заболевания, предшествующую сахароснижающую терапию, исходный уровень HbA1c и индекс массы тела (рис. 3 и 4).
Полученные результаты позволили доказать клиническую и прогностическую эффективность Диабетона МВ. В рамках исследования ADVANCE продемонстрировано, что уменьшение уровня HbA1c на 1% приводило к снижению риска микро– и макрососудистых событий на 26% и 22% соответственно, к снижению сердечно– сосудистой смертности на 25%, общей смертности на 22%. Следовательно, интенсивная стратегия лечения имеет определяющее значение для снижения риска развития сосудистых осложнений.
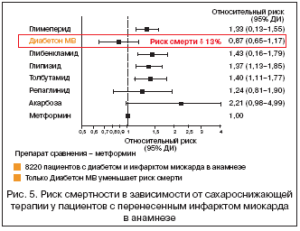
Наглядным подтверждением сказанного являются представленные в рамках ежегодного конгресса Европейского общества кардиологов (ESC) данные (2008 г.), свидетельствующие о превосходстве Диабетона МВ в снижении смертности. Эти результаты были получены в ходе исследования с участием более 8 тыс. больных СД 2 с тяжелой сердечно–сосудистой патологией (перенесенным инфарктом миокарда в анамнезе), которые применяли различные ПСМ и стимуляторы секреции инсулина (глиниды) в виде монотерапии в течение 10 лет. Результаты показали, что среди указанных препаратов только Диабетон МВ уменьшает риск смерти на 13%. Очевидно, что для улучшения отдаленного прогноза больных СД 2 снижения только уровня гликемии недостаточно, необходимо учитывать и другие метаболические эффекты сахароснижающих препаратов, что особенно важно для пациентов с СД 2 и ИБС (рис.5).
Большая медико–социальная значимость полученных в этом исследовании результатов не вызывает сомнений. Ведь известно, что при СД 2 риск сердечно–сосудистых заболеваний и смертности от них в 2–5 раз превышает популяционный, 80% смертельных исходов обусловлены заболеваниями сердечно–сосудистой системы. Кроме того, риск смертельного исхода у пациентов ИБС без инфаркта миокарда в анамнезе, имеющих СД 2, такой же, как и у больных, уже перенесших инфаркта миокарда.
В заключение необходимо еще раз подчеркнуть, что СД 2 представляет собой серьезную проблему для сохранения здоровья населения России, особенно в связи с высокой и быстро увеличивающейся распространенностью заболевания. Как показали результаты исследования ADVANCE, интенсивная стратегия, основанная на применении Диабетона МВ, позволяет обеспечить оптимальный гликемический контроль практически у всех пациентов и улучшить их отдаленный прогноз. Такая стратегия должна активно использоваться и в отношении российских пациентов, которых с каждым годом становится все больше и больше: в РФ число только зарегистрированных больных (по обращаемости) уже приближается к 2,9 млн., среди которых доминирует СД 2.




Комментировать