Сахарный диабет и заболевания сердечно-сосудистой системы: Доказательные рекомендации по лечению. Доказательные рекомендации по лечению пациентов с нарушением углеводного обмена и заболеваниями сердечно-сосудистой системы, Сахарный диабет.
Л.К. Соколова
Институт эндокринологии и обмена веществ им. В.П. Комиссаренко АМН Украины
ВВЕДЕНИЕ
Сахарный диабет (СД) является важнейшей медикосоциальной проблемой во всем мире. По прогнозам Всемирной организации здравоохранения к 2025 г. ожидается увеличение количества больных СД до 300 млн человек (Zimmet P. et al., 2001). Широкое распространение СД, тяжесть поздних осложнений, дороговизна средств диагностики и лечения, которые необходимы больным в течение всей жизни, привели к пересмотру классификации СД, ужесточению диагностических критериев, что позволит выявить большее количество людей с высоким риском развития сердечно-сосудистых осложнений. СД — один из важнейших факторов риска развития сердечно-сосудистых заболеваний, которые считаются основной причиной смерти пациентов. Трое из четырех больных диабетом умирают от причин, связанных с атеросклерозом, и в большинстве случаев (75 %) от ишемической болезни сердца (ИБС). Однако почти 70 % пациентов с СД не верят, что они относятся к группе высокого риска сердечно-сосудистых заболеваний.
САхАРНЫЙ ДИАБЕТ В ПАТОГЕНЕЗЕ ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Результаты эпидемиологических исследований свидетельствуют о том, что риск коронарных осложнений у больных СД без ИБС сопоставим с риском у больных с установленным диагнозом ИБС. Эти статистические данные нашли отражение в современных международных рекомендациях по лечению атеросклероза. В отчете экспертов Национальной образовательной программы по холестерину в США пациенты с СД 2-го типа по степени риска развития осложнений и соответственно по стратегии гиполипидемической терапии приравнены к больным с ИБС. Это положение внесено и в рекомендации по профилактике сердечно-сосудистых заболеваний (American Diabetes Association, 2005).
Оценка факторов риска ИБС при СД проведена в исследовании UKPDS (United Kingdom prospective diabetes study) — наиболее крупном проспективном наблюдении в области СД 2-го типа (Turner R.C. et al., 1999). Установлено, что факторами риска ИБС при СД являются (в порядке значимости) повышенная концентрация холестерина липопротеинов низкой плотности (ХС ЛПНП), сниженная концентрация холестерина липопротеинов высокой плотности (ХС ЛПВП), гипергликемия, артериальная гипертензия (АГ) и курение. Хотя в исследовании UKPDS не показано независимое значение гиперинсулинемии (косвенного показателя инсулинорезистентности), повышение уровня инсулина в настоящее время также рассматривается в качестве независимого фактора риска ИБС у больных СД, значимость которого доказана в некоторых исследованиях.
Целесообразность лечения больного СД 2-го типа у врача-кардиолога или у врача-эндокринолога в последнее время является предметом обсуждения как на научных конференциях, так и в практической медицине. В отличие от СД 1-го типа постепенное развитие СД 2-го типа означает, что у многих пациентов отмечают слабовыраженные симптомы заболевания или этих симптомов нет совсем. Гораздо чаще больные СД 2-го типа впервые обращаются к кардиологу или невропатологу с развившимся инфарктом миокарда или инсультом, и врачи этих специальностей диагностируют СД. Именно поэтому давно назрела необходимость выработать совместный подход к этой проблеме со стороны кардиологов и эндокринологов-диабетологов, что позволит улучшить качество диагностики и лечения больных, у которых отмечают сочетанные сердечно-сосудистые и метаболические заболевания. Подобный кардио-диабетологический подход не только крайне важен для пациентов, но и открывает путь для дальнейшего прогресса в области кардиологии и диабетологии. Современные рекомендации, разработанные Европейским кардиологическим обществом (ESC) совместно с Европейской ассоциацией по изучению СД (EASD) в 2007 г., адресованы прежде всего специалистам-практикам, эндокринологам, кардиологам, терапевтам, чтобы сориентировать их в огромном разнообразии медицинской информации.
Новая классификация СД, диагностические и критерии компенсации СД отражают достижения в области клинической и экспериментальной диабетологии, полученные за последние 10 лет (Expert Committee on the Diagnosis and Classification of Diabetes Mellitus, 2003). В ноябре 1998 г. был опубликован научный доклад Комитета экспертов ВОЗ, посвященный вопросам классификации и диагностическим критериям СД (Alberti K. G., Zimmet P. Z., 1998). В соответствии с указанными рекомендациями ВОЗ диагностическое значение имеют такие уровни глюкозы в плазме крови натощак:
1) нормальное содержание глюкозы в плазме крови натощак составляет до 6,1 ммоль/л ;
2) содержание глюкозы в плазме крови натощак от >6,1 до <7,0 ммоль/л определяется как нарушенная гликемия натощак;
3) уровень гликемии в плазме крови натощак >7,0 ммоль/л расценивается как предварительный диагноз СД, который должен быть подтвержден повторным определением содержания глюкозы в крови в другие дни.
НАРУШЕННАЯ ГЛИКЕМИЯ НАТОЩАК И
Нарушенная толерантность к глюкозе — это не взаимозаменяемые понятия, оба эти состояния рассматриваются как стадии в развитии нарушений углеводного обмена, которые могут привести к манифестации СД. С другой стороны, лица с указанными нарушениями требуют более жесткого контроля факторов риска развития сосудистых осложнений.
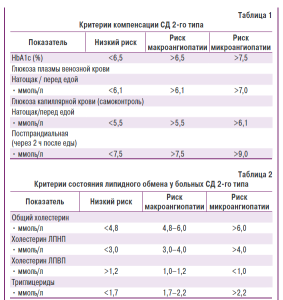
Важно отметить, что многими врачами СД 2-го типа воспринимается как заболевание легкого течения или легкая форма СД. Часто это связано с предположением о менее строгих критериях компенсации СД 2-го типа, что не соответствует действительности. Европейское бюро Международной федерации диабетологов и Европейское бюро ВОЗ предложили новые критерии компенсации обмена веществ у больных СД 2-го типа, которые представлены в табл. 1.
Как видно из таблицы, низкий риск развития атеросклеротических поражений у больных СД предполагает более жесткий контроль гликемии, чем при развитии микрососудистых изменений.
При СД 2-го типа нарушения углеводного обмена сочетаются с выраженными изменениями липидного обмена. В этой связи при рассмотрении компенсации метаболических процессов следует учитывать и показатели состояния липидного обмена, которые относятся к значительным факторам риска развития сосудистых осложнений диабета. Европейская группа экспертов по изучению СД (1998) рекомендует критерии оценки степени нарушения липидного обмена у больных СД 2-го типа, которые представлены в табл. 2.
В настоящее время, после получения результатов крупных эпидемиологических исследований, целевые уровни общего холестерина (ОХС), ХС ЛПНП, ХС ЛПВП, сопряженные с низким риском развития макрососудистых осложений у больных СД, ужесточены. Согласно последним рекомендациям целевой уровень ОХС составляет 4,5 ммоль/л, ХС ЛПНП — 1,8 ммоль/л, ХС ЛПВП — более 1 ммоль/л для мужчин и 1,2 ммоль/л для женщин (American Diabetes Association, 1998; 2001).
У больных СД без явных симптомов ИБС для ранней диагностики и последующего наблюдения рекомендуется применять подход, основанный на оценке факторов риска. Согласно рекомендациям Американской диабетической ассоциации (2001) у больных СД сердечно-сосудистые факторы риска должны оцениваться как минимум ежегодно. Они включают дислипидемию, АГ, курение, семейный анамнез ранней ИБС, наличие микроили макроальбуминурии.
Медикаментозная терапия ИБС при CД включает два направления — коррекцию факторов риска (гипергликемии и инсулинорезистентности, АГ, дислипидемии) и непосредственное лечение ИБС.
ГИПЕРГЛИКЕМИЯ
Гипергликемия — главное проявление СД, она неблагоприятно влияет на сосудистую функцию, липидный обмен и коагуляцию. Как показано в целом ряде исследований, и прежде всего в UKPDS, интенсивный контроль гипергликемии снижает риск микрососудистых осложнений, таких как нефропaтия и ретинопатия, но не оказывает такого же положительного влияния на макрососудистые осложнения СД (инфаркт миокарда, сердечно-сосудистую смертность). Хотя эти данные подтверждают разный патогенез микрои макрососудистых осложнений, они не исключают контроля гликемии как важной части лечения диcметаболического синдрома. Поскольку нормализация гликемии предотвращает развитие и прогрессирование микрососудистых осложнений СД, следует стремиться к достижению нормогликемии при лечении пациентов с СД 2-го типа, несмотря на отсутствие убедительных данных о возможности предотвратить таким образом сердечно-сосудистые заболевания (Diabetes Control and Complications Trial (DCCT) Research Group, 1995; Turner R.C. et al., 1999).
ДИСЛИПИДЕМИЯ
Коррекция дислипидемии занимает центральное место как в первичной, так и во вторичной профилактике сердечно-сосудистых осложнений при СД. По данным III Национального исследования здоровья и питания в США 69% больных СД имеют нарушения липидного обмена. У пациентов с СД определенные нарушения липидного обмена сохраняются и после коррекции показателей глюкозы крови. Они настолько характерны, что получили название диабетической дислипидемии, особенности которой в первую очередь обусловлены гипертриглицеридемией, возникающей под влиянием гиперинсулинемии. В последние годы накопилось много данных, полученных при проведении крупных многоцентровых интервенционных исследований, убедительно доказывающих эффективность статинов в снижении сердечно-сосудистой заболеваемости и смертности у больных СД при первичной и вторичной профилактике: HPS, ASCOT-LLA, CARE, 4S, LIPID, ALLHAT-LLT. В этих исследованиях пациенты с СД составляли лишь часть всех включенных пациентов, и вывод об эффективности статинов при СД был сделан на основании анализа подгрупп, но результаты этих рандомизированных плацебо-контролируемых исследований соответствуют всем требованиям доказательной медицины.
Ключевыми исследованиями статинов при СД, включавшими только пациентов с этим заболеванием, являются CARDS и ASPEN. В исследовании CARDS результаты в группе аторвастатина оказались достоверно лучше в отношении таких компонентов, как острые коронарные события — снижение риска на 36 %, инсульты — на 48 %, реваскуляризации миокарда — на 31 %. Это испытание аторвастатина при СД было прекращено почти за два года до намеченного срока в связи с очевидными преимуществами аторвастатина. Важным является также то, что в исследованиях CARDS и HPS эффективность лечения статинами оказалась независимой от исходного уровня холестерина крови. В настоящее время считается, что положительные эффекты статинов определяются не только непосредственным влиянием на синтез ХС, но и не менее важными плейотропными эффектами: улучшением функции эндотелия, антиоксидантным эффектом, стабилизацией атеросклеротической бляшки, противовоспалительным действием, подавлением тромбообразования. Считается, что эти эффекты статинов проявляются раньше, чем гиполипидемическое действие, которое достигает максимума после 3 мес лечения. К тому же более агрессивный подход к назначению статинов у больных СД обеспечивает более быстрое развитие плейотропных эффектов и, следовательно, улучшение качества жизни больных.
В настоящее время в официальные рекомендации относительно перечня препаратов, обязательно назначаемых при СД (при отсутствии противопоказаний), статины добавлены с целью длительной профилактики сердечно-сосудистых заболеваний и осложнений (класс рекомендаций I, уровень доказательности А). Лечение статинами должно быть постоянным и по возможности пожизненным.
Больным СД при сопутствующей ИБС терапию статинами следует назначать независимо от исходного уровня ХС ЛПНП и проводить, ориентируясь на достижение целевого уровня показателя <1,8–2,0 ммоль/л.
Нормальный исходный уровень липидов в плазме крови (ОХС и ХС ЛПНП) не является противопоказанием к назначению статинов таким больным. Дозировки лекарственных средств должны обеспечивать максимальный эффект, а при отсутствии желаемого результата монотерапии следует прибегать к комбинированному лечению (класс рекомендаций I, уровень доказательности В) (Scandinavian Simvastatin Survival Study Group, 1994; American Diabetes Association, 1998; 2001; Diabetes Atherosclerosis Intervention Study Investigators, 2001; Heart Protection Study Collaborative Group, 2002; Sever P.S. et al., 2003; Всероссийское научное общество кардиологов, 2004).
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ
У более 70–80% больных СД 2-го типа отмечают АГ. Сочетание этих двух взаимосвязанных патологий несет в себе угрозу преждевременной инвалидизации и смерти больных от сердечно-сосудистых осложнений. При СД 2-го типа без сопутствующей АГ риск развития ИБС и инсульта повышается в 2–3, почечной недостаточности — в 15–20, полной потери зрения — в 10–20, гангрены — в 20 раз. При присоединении к СД АГ риск этих осложнений повышается еще в 2–3 раза даже при удовлетворительном контроле метаболических нарушений. Таким образом, коррекция артериального давления (АД) становится первостепенной задачей в лечении больных СД.
Механизмы развития АГ при СД 1-го и 2-го типа различаются. При СД 1-го типа развитие АГ на 90% непосредственно связано с прогрессированием патологии почек (диабетической нефропатии). У этой категории больных повышение АД отмечают, как правило, спустя 10–15 лет после дебюта СД и оно совпадает по времени с появлением микроальбуминурии или протеинурии, то есть с признаками диабетического поражения почек.
При СД 2-го типа развитие АГ в 50–70 % случаев предшествует нарушению углеводного обмена. Этих больных долгое время наблюдают с диагнозом «эссенциальная гипертензия», или «гипертоническая болезнь». Как правило, они имеют избыточную массу тела, нарушения липидного обмена, позже у них появляются признаки нарушенной толерантности к углеводам, которые затем у 40 % больных преобразуются в развернутую картину СД 2-го типа. В 1988 г. G. Reaven предположил, что в основе развития всех перечисленных нарушений (АГ, дислипидемии, ожирения, нарушенной толерантности к углеводам) лежит единый патогенетический механизм — инсулинорезистентность. Взаимосвязь гиперинсулинемии и АГ настолько прочна, что при выявлении у больного высокой концентрации инсулина в плазме крови можно прогнозировать развитие у него в скором времени АГ.
Согласно рекомендациям Американской диабетической ассоциации (2006) оптимальное АД у больных СД не должно превышать 130/80 мм рт. ст. При этом у пациентов с СД и поражением почек, проявляющимся протеинурией или микроальбуминурией, необходимо стремиться к поддержанию более низких показателей АД, не превышающих 125/75 мм рт. ст. Медикаментозное лечение у больных СД 2-го типа должно проводиться при показателях АД 140/90 мм рт. ст. и выше. Препаратами первого ряда при лечении АГ являются препараты, доказавшие свою эффективность в предотвращении сердечно-сосудистых событий у больных СД: ингибиторы ангиотензинпревращающего фермента (АПФ), антагонисты рецепторов ангиотензина II, блокаторы β-адренорецепторов, диуретики и антагонисты кальция. У больных с систолическим давлением 130–139 мм рт. ст. или диастолическим 80–89 мм рт. ст. лечебные мероприятия начинаются с модификации образа жизни, однако если в течение 3 мес целевого уровня АД (130/80 мм рт. ст.) не достигают, тогда назначают ингибиторы АПФ или антагонисты рецепторов ангиотензина II. Ингибиторы АПФ относятся к препаратам первого ряда, применяемым для лечения АГ у больных СД. Установлено, что при терапии больных с помощью этих препаратов отмечают значительное снижение заболеваемости инфарктом миокарда, церебральным инсультом, сердечной недостаточностью, что в конечном итоге приводит к снижению смертности у пациентов с СД. Ингибиторы АПФ оказывают свое положительное воздействие не только путем непосредственного снижения АД, но и за счет непосредственного «органопротекторного» эффекта.
Особый интерес представляют полученные в исследовании HOPE данные о том, что длительное применение препаратов — ингибиторов АПФ приводит к достоверному снижению риска развития СД 2-го типа. Так, в исследовании HOPE было установлено, что в группе лиц, получавших ингибитор АПФ, частота развития новых случаев СД 2-го типа снизилась на 34 %.
Исходя из вышесказанного, в рекомендациях Американской диабетической ассоциации подчеркивается, что больным СД старше 55 лет при наличии любого другого фактора риска сердечно-сосудистых заболеваний (дислипидемия, курение, микроальбуминурия, сердечно-сосудистые заболевания в анамнезе) следует назначать ингибиторы АПФ с целью снижения риска развития кардиоваскулярной патологии, причем независимо от выраженности АГ (даже при нормальном АД). Ингибиторы АПФ или ингибиторы рецепторов к ангиотензину II должны также обязательно назначаться пациентам с микроили макроальбуминурией с целью профилактики прогрессирования диабетической нефропатии. По данным многоцентровых исследований для поддержания целевого уровня АД у 70 % больных требуется назначение комбинации из 3–4 антигипертензивных препаратов.
Поддержание уровня АД <130/80 мм рт. ст. у больных СД позволяет снизить риск развития сердечнососудистых осложнений на 35–40 % (данные UKPDS, HOT). При этом риск прогрессирования патологии почек снижается в 5–6 раз по сравнению с больными с неконтролируемым АД и в 3 раза по сравнению с больными с уровнем АД 140/90 мм рт. ст. (Hansson L., 1998; UK Prospective Diabetes Study (UKPDS) Group, 1998; Haffner S.M., 1999; Грацианский Н.А., 2003; Новые Европейские рекомендации по профилактике и лечению сердечно-сосудистых заболеваний, 2003; Chobanian A.V., 2003; European Society of Hypertension-European Society of Cardiology Guidelines Committee, 2003).
Одним из важных направлений не только вторичной, но и первичной профилактики сердечно-сосудистых осложнений при СД является применение антитромбоцитарных препаратов, в первую очередь ацетилсалициловой кислоты (АСК). Клопидогрел больным СД рекомендуется назначать в дополнение к АСК при тяжелой, прогрессирующей ИБС, при непереносимости АСК.
МЕТАБОЛИЧЕСКИЙ СИНДРОМ
Метаболический синдром в последние годы привлекает пристальное внимание широкого круга специалистов: эндокринологов, кардиологов, терапевтов. Это обусловлено несколькими причинами:• во-первых, метаболический синдром широко распространен: примерно у каждого пятого в популяции отмечают его признаки; • во-вторых, он предшествует возникновению таких болезней, как СД 2-го типа и атеросклероз, являющихся в настоящее время основными причинами повышенной смертности; • в третьих, это состояние является обратимым, то есть при соответствующем лечении можно добиться исчезновения или уменьшения выраженности основных его проявлений.
Практически все составляющие метаболического синдрома являются установленными факторами риска развития сердечно-сосудистых заболеваний, а их сочетание многократно ускоряет их развитие. Поэтому ранняя диагностика метаболического синдрома — это в первую очередь профилактика, предупреждение или отсрочка манифестации СД 2-го типа и атеросклеротических сосудистых заболеваний. Нарушения, объединенные рамками метаболического синдрома, длительное время протекают бессимптомно, нередко начинают формироваться в подростковом и юношеском возрасте, задолго до клинической манифестации СД 2-го типа, АГ и атеросклеротических поражений сосудов. Наиболее ранними проявлениями метаболического синдрома являются дислипидемия и АГ.
В период с 1998 г. по настоящее время разными национальными и международными организациями разработаны и опубликованы рекомендации, содержащие определение и четкие диагностические критерии метаболического синдрома. Однако в критериях метаболического синдрома существует несколько несогласованных позиций. Например, в рекомендациях ВОЗ 1998 г. диагностическим уровнем АГ являются значения АД >160/95 мм рт. ст., руководства АТР III и ААСЕ используют уровень АД >130/85 мм рт. ст. В рекомендациях ААСЕ включены гиперкоагуляция, поликистоз яичников, дисфункция эндотелия как дополнительные критерии, чего нет в двух других рекомендациях. Микроальбуминурии отводится роль основного (ВОЗ, 1998) или дополнительного диагностического критерия (ААСЕ, 2002). Гиперурикемия, отнесенная к основным диагностическим критериям ААСЕ, 2002, отсутствует в двух других рекомендациях. Существуют некоторые различия и по определению нарушений углеводного обмена. Универсальны критерии центрального ожирения и гипертриглицеридемии.
В клинической практике метаболический синдром определяют согласно критериям Национальной образовательной программы по холестерину США. Диагноз метаболического синдрома ставят при наличии трех и более критериев:
1. Окружность талии больше 102 см у мужчин и больше 88 см у женщин (в критериях метаболического синдрома, рекомендуемых Международной Федерацией по изучению СД, цели более жесткие: ≥94 см у мужчин, ≥80 см у женщин; однако в клинической практике по-прежнему используются критерии, рекомендуемые ATP).
2. Уровень триглицеридов в сыворотке крови 1,7 ммоль/л (150 мг/дл) и выше.
3. Уровень ХС ЛПВП ниже 1 ммоль/л (40 мг/дл) у мужчин и ниже 1,3 ммоль/л (50 мг/дл) у женщин.
4. Уровень АД 130/85 мм рт. ст. и выше.
5. Уровень глюкозы в плазме крови 6,1 ммоль/л (110 мг/дл) и выше.
Лица с метаболическим синдромом составляют группу высокого сердечно-сосудистого риска. Образ жизни имеет большое влияние на формирование компонентов метаболического синдрома и, следовательно, терапевтические мероприятия следует начинать с модификации образа жизни, в частности с нормализации массы тела и повышения физической активности. Пациентам с АГ, дислипидемией и СД необходимо дополнительное медикаментозное лечение согласно вышеуказанным принципам (Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults, 1998; Reaven G.M., Laws A., 1999; Дедов И.И., 2000; Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults, 2001).
Руководство, разработанное ESC совместно с EASD, суммировало наиболее важные рекомендации по лечению пациентов с нарушениями углеводного обмена и заболеваниями сердечно-сосудистой системы с целью дать кардиологам и диабетологам наилучшие советы, облегчающие их работу. Это в конечном итоге должно повысить эффективность лечебных мероприятий и, как следствие, качество жизни больных СД и сопутствующей кардиальной патологией.
ЛИТЕРАТУРА
Всероссийское научное общество кардиологов (2004) Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации Комитета экспертов ВНОК. Москва, 2: 36.
Грацианский Н.А. (2003) Седьмой доклад Объединенного национального комитета по предупреждению, распознаванию, оценке и лечению высокого артериального давления (США) — JNC (ОНК-VII). Основные положения. Кардиология, 8 (http://www.mediasphera.ru/ cardio/2003/7/r7-03con.htm).
Дедов И.И. (ред.) (2000) Ожирение. Метаболический синдром. Сахарный диабет 2-го типа. Москва, с. 111.
Новые Европейские рекомендации по профилактике и лечению сердечно-сосудистых заболеваний (2003) Доказательная кардиология, 2: 34–36.
Alberti K.G., Zimmet P.Z. (1998) Definition, diagnosis and classification of diabetes mellitus and its complications. Part 1: diagnosis and classification of diabetes mellitus provisional report of a WHO consultation. Diabet. Med.,15(7): 539–553.
American Diabetes Association (1998) Management of dyslipidemia in adults with diabetes. Diabetes Care, 21(1):179–182.
American Diabetes Association (2001) Management of dyslipidemia in adults with diabetes. Diabetes Care, 24:58–61.
American Diabetes Association (2005) Standards of medical care in diabetes. Diabetes Care, 28: S4–S36.
Chobanian A.V., Bakris G.L., Black H.R., Cushman W.C., Green L.A., Izzo J.L. Jr, Jones D.W., Materson B.J., Oparil S., Wright J.T. Jr, Roccella E.J.; National Heart, Lung, and Blood Institute Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure; National High Blood Pressure Education Program Coordinating Committee (2003) The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: the JNC7 report. JAMA, 289(19): 2560–2572.
Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults (1998) The Evidence Report. NIH Publication, No. 98–4083; 228 p.
Diabetes Atherosclerosis Intervention Study Investigators (2001) Effect of fenofibrate on progression of coronary-artery disease in type 2 diabetes: the Diabetes Atherosclerosis Intervention Study, a randomised study. Lancet, 357(9260): 905–910.
Diabetes Control and Complications Trial (DCCT) Research Group (1995) Effect of intensive diabetes management on macrovascular events and risk factors in the Diabetes Control and Complications Trial. Am. J. Cardiol., 75(14): 894–903.
European Society of Hypertension-European Society of Cardiology Guidelines Committee (2003) 2003 European Society of Hypertension-European Society of Cardiology guidelines for the management of arterial hypertension. J. Hypertens., 21(6): 1011–1153.
Expert Committee on the Diagnosis and Classification of Diabetes Mellitus (2003) Report of the expert committee on the diagnosis and classification of diabetes mellitus. Diabetes Care, 26 (Suppl. 1): S5–S20.
Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (2001) Executive Summary of The Third Report of The National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA, 285(19): 2486–2497.
Haffner S.M. (1999) Metabolic predictors of hypertension. J. Hypertens. Suppl., 17(3): S23–S28.
Hansson L. (1998) Therapy of hypertension and metabolic syndrome: today’s standard and tomorrow’s perspectives. Blood Press., Suppl. 3: 20–22.
Heart Protection Study Collaborative Group (2002) MRC/ BHF Heart Protection Study of cholesterol lowering with simvastatin in 20,536 high-risk individuals: a randomised placebo-controlled trial. Lancet, 360(9326): 7–22.
Reaven G.M., Laws A. (1999) Insulin Resistance. The Metabolic Syndrom X. HUMANA PRESS, 373 p.
Scandinavian Simvastatin Survival Study Group (1994) Randomised trial of cholesterol lowering in 4444 patients with coronary heart disease: the Scandinavian Simvastatin Survival Study (4S). Lancet, 344(8934): 1383–1389.
Sever P.S., Dahlof B., Poulter N.R., Wedel H., Beevers G., Caulfield M., Collins R., Kjeldsen S.E., Kristinsson A., McInnes G.T., Mehlsen J., Nieminen M., O’Brien E., Ostergren J.; ASCOT investigators (2003) Prevention of coronary and stroke events with atorvastatin in hypertensive patients who have average or lower-than-average cholesterol concentrations, in the Anglo-Scandinavian Cardiac Outcomes Trial — Lipid Lowering Arm (ASCOT-LLA): a multicentre randomised controlled trial. Lancet, 361(9364): 1149–1158.
Turner R.C., Cull C.A., Frighi V., Holman R.R. (1999) Glycemic control with diet, sulfonylurea, metformin, or insulin in patients with type 2 diabetes mellitus: progressive requirement for multiple therapies (UKPDS 49). UK Prospective Diabetes Study (UKPDS) Group. JAMA,281(21): 2005–2012.
UK Prospective Diabetes Study (UKPDS) Group (1998) Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet, 352(9131): 837–853.
Zimmet P., Alberti K.G., Shaw J. (2001) Global and social implications of the diabetic epidemic. Nature, 414(6865):782–787.









Комментировать