Продолжение статьи. Эхокардиография – что это такое? Объяснение для врачей некардиологов.
Я продолжаю свою серию публикаций, которые, как я надеюсь, помогут врачам, не имеющим отношения к кардиологии, составить общее представление об эхокардиографии. Мы уже обсудили, какие размеры камер сердца считаются патологией, и как измеряется фракция выброса левого желудочка. Теперь мне бы хотелось рассказать о том, как меняется сердце после инфаркта миокарда.
Как с помощью эхокардиографии определить, что у пациента был инфаркт? Все мы помним, что клетки миокарда сокращаются в систолу и удлиняются в диастолу. Но если часть этих клеток получает недостаточно питания или вообще погибает, то участок миокарда теряет способность сокращаться так же хорошо, как и соседние с ним. Если он ещё худо-бедно шевелится, то это называется «гипокинезия». Если он вообще неподвижен, то «акинезия». Если же участок миокарда превратился в уродливый фиброзный рубец, который не только не сокращается, когда положено, но еще и движется в противофазу с остальными отделами, то это «дискинезия».
Эхокардиография для чайников, часть 2. Систолическая функция левого желудочка
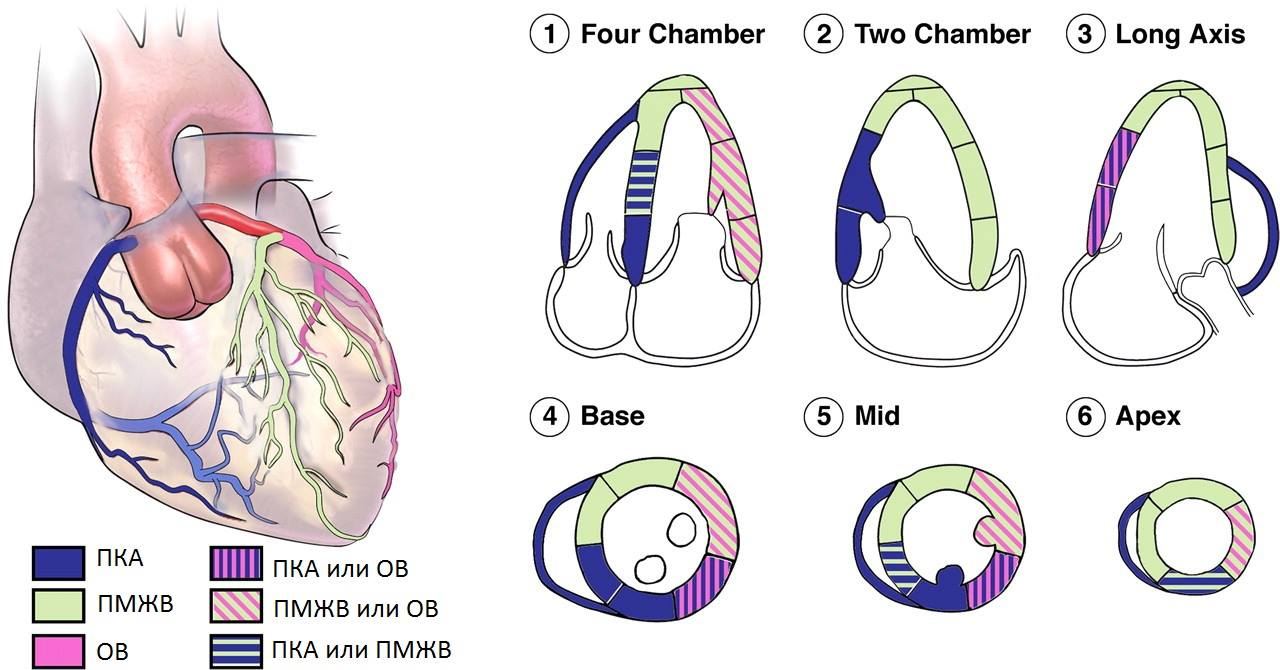
Инфаркт не может случиться там, где ему заблагорассудится. Чтобы понять, по какому принципу развиваются нарушения локальной сократимости, нужна анатомическая справка. Сердце кровоснабжают две артерии – левая коронарная артерия (ЛКА) и правая коронарная артерия (ПКА). Обе они имеют множество ветвей, самые важные из которых – крупные ветви ЛКА: передняя межжелудочковая ветвь (ПМЖВ; её также называют передней нисходящей артерией, ПНА) и огибающая ветвь (ОВ). Возможны варианты, но при классическом раскладе ПМЖВ кровоснабжает верхушку левого желудочка и межжелудочковую перегородку, ОВ – его боковые и задние отделы, а ПКА – задние и нижние отделы, а также правый желудочек. Это весьма примерная схема, более подробную я прицепила к публикации в виде картинки. Её полезно иметь в голове, если вашему пациенту делали коронарографию: например, если в заключении написано, что у пациента окклюзия ПМЖВ, а все остальные сосуды чистые, то тут к гадалке не ходи, инфаркт у него был в области верхушки.
В принципе, для этих же целей можно использовать обычную ЭКГ. Поэтому диагносты и требуют, чтобы у пациента была на руках ЭКГшка – чтобы понятно было, где искать рубец. Такой подход, конечно, помогает, но не всегда: если у пациента плохо видно эндокард, но есть изменения на ЭКГ, то невольно хочется на всякий случай написать ему то, чего на самом деле не видишь, чисто для подстраховки. Все эти любимые нами, диагностами, фразы вроде «создается впечатление о…», «в условиях неоптимальной визуализации определяется…» и т.п., на самом деле показывают, что мы совсем не уверены в своих словах, поэтому не хотим за них отвечать. Мне в этом плане проще – я работаю в кардиохирургии, пациент в любом случае идет на операцию, поэтому я могу, в теории, писать любую чушь Смайлик «smile». Но если, допустим, ни на что не жалующийся пациент пришел с улицы сделать ЭхоКГ ради смеха, то от заключения врача-диагноста зависит его дальнейшая судьба. Поэтому я хочу дать несколько практических советов по интерпретации заключения:
— Самый главный совет, касающийся не только инфарктов, но и всей кардиологии: собирайте анамнез! Если у пациента в заключении написано, что у него всё плохо, а сам он пышет здоровьем и каждый день пробегает 10 километров, то высока вероятность диагностической ошибки. И наоборот, если результаты ЭхоКГ идеальные, а пациент не может почесать нос без одышки, то нужно крепко задуматься, так ли всё хорошо на самом деле.
— При анализе ЭхоКГ левый желудочек принято делить на сегменты. Кто-то выделяет 16 сегментов, кто-то 17. Сейчас рекомендуют использовать 17-сегментарную модель, но не в этом суть. Так вот, о рубце можно говорить, если имеется нарушение сократимости как минимум в двух соседних сегментах, за исключением небольших инфарктиков в области верхушки и базальных отделов межжелудочковой перегородки. Если вы видите в заключении, скажем, «гипокинезия среднего нижнего и верхушечного перегородочного сегментов», т.е., двух совершенно не связанных между собой участков миокарда (мы ведь помним, что нижние отделы питает ПКА, а верхушку – ПМЖВ!), то есть большая вероятность, что в заключении ошибка. Конечно, всякое бывает. Например, такое возможно при перенесенных ножевых ранениях сердца или некоторых системных заболеваниях. Но, как говорится в очень хорошей книге «Божий дом» (The House of God), если мы видим следы копыт на земле, то думать надо о лошади, а не о зебре… если мы не в Африке, конечно.
— Настоятельно рекомендуйте вашим пациентам брать с собой старые заключения, и требуйте, чтобы диагносты оценивали динамику. Часто приходится видеть, как у одного и того же человека, делавшего ЭхоКГ в разных местах, чудесным образом мигрируют и рассасываются рубцы.
— Ещё одна большая проблема – каждый норовит обозвать стенки сердца по-своему. У кого стенка нижняя, у кого – диафрагмальная; некоторые вообще считают, что «базальные сегменты» это название стенки. Часто по-разному стенки называют диагносты, работающие в одном учреждении! Хорошо бы, если бы все говорили на одном языке.
— Нарушения локальной сократимости – ничто без проб с физической нагрузкой. Если у пациента вроде как приличная систолическая функция и нет жалоб, но есть нарушения сократимости, то нельзя просто покачать головой, сказать «вы перенесли инфаркт!», назначить ему бисопролол и на этом успокоиться. Необходимо пригласить кардиолога, чтобы тот определил, есть ли у пациента показания к коронарографии. Это определяется с помощью нагрузочных проб – тредмила, велоэргометра, стресс-ЭхоКГ… вариантов много! Самое главное – не упустить момент, когда пациенту еще можно помочь.
Кажется, я опять увлеклась и стала вдаваться в излишние подробности, поэтому умолкаю. Если у вас возникли вопросы, не стесняйтесь задавать их в комментариях! В следующий раз напишу о самой таинственной и непонятной штуке в эхокардиографии – диастолической дисфункции.








Если в заключении эхокардиографии указано: «минимальный гипокинез передне-и задне-перегородочных (базального и среднего) сегментов ЛЖ, дискинез МЖП», значит ли, что мог быть незамеченным сердечный приступ (мелкоочаговый инфаркт) ранее, при том, что на ЭКГ, неоднократно, патологии не фиксировалось?