І. В. Вихованюк, Н. В. Тхор, М. Д. Снісаренко, О. В. Афанасьєва, О. Г. Грушевська, М. Р. Неміровський Кардіологічна клініка «Серце і судини», м. Київ
Сучасні медико-соціальні умови в Україні зумовлюють необхідність пошуків нових підходів у наданні спеціалізованої допомоги хворим із серцево-судинною патологією. Саме ці захворювання найчастіше є безпосередньою причиною інвалідизації та смертності населення і, варто зазначити, не тільки у похилому віці [2].
Смертність від серцево-судинних захворювань становить більше 60 % у загальній структурі смертності, на артеріальну гіпертензію хворіють 25-30 % наших співвітчизників, а на ішемічну хворобу серця 15 % [1, 2, 8].
Шляхи, які принципово можуть вплинути на оздоровлення суспільства, давно визначені і, що найголовніше, апробовані у розвинених країнах це первинна та вторинна профілактика.
За сучасних умов в Україні тимчасовий пріоритет слід віддати питанням вторинної профілактики. Значна кількість кардіологічних хворих на місцях не отримують своєчасної спеціалізованої допомоги, мають ускладнений перебіг захворювання і передчасно йдуть з життя. Поліпшивши рівень діагностики, якість диспансерного спостереження та ефективність лікування, можна за достатньо короткий час досягти певних успіхів. Можливість проведення адекватної вторинної профілактики у кардіологічних хворих була ідейною базою створення приватної кардіологічної клініки «Серце і судини».
Подібним кардіологічним клінікам (відділенням) у структурі надання спеціалізованої допомоги може бути відведена роль низової ланки.
На нашу думку, перевагами такого підходу є: поперше, високий рівень функціональної діагностики, що відповідає світовим стандартам і дозволяє повноцінно обстежити хворого у мінімальні строки; по-друге, наближення лікаря-кардіолога до первинного хворого. Лікар-кардіолог є лікарем першого контакту. Реалізація такого підходу дозволяє вже на поліклінічному етапі встановити правильний кардіологічний діагноз та визначити алгоритм лікування.
Метою роботи є ознайомлення широкої аудиторії лікарів-кардіологів та терапевтів з можливостями і досвідом приватної кардіологічної клініки «Серце і судини» та оцінка ефективності амбулаторного лікування хворих на гіпертонічну хворобу.
Матеріал і методи
У дослідження було включено 63 пацієнти (14 жінок і 49 чоловіків) з гіпертонічною хворобою (ГХ) ІІ-ІІІ стадії’ за класифікацією ВООЗ (1999) віком від 33 до 61 року (в середньому (52,1±2,2) року) [15]. Тривалість ГХ становила в середньому (13,7±2,8) року. Рівень систолічного артеріального тиску (САТ) на день включення в дослідження за даними триразового вимірювання в положенні сидячи методом Короткова становив 155-200 (у середньому (171,0±3,4) мм рт. ст.), а діастолічного (ДАТ) 95-120 (в середньому (107±4)) мм рт. ст. У 6 (9,5 %) хворих відзначено постінфарктний кардіосклероз, а у 3 (4,8 %) ішемічний інсульт в анамнезі. Стабільна стенокардія була діагностована у 14 (22,2 %) обстежених (ІІ функціонального класу (ФК) у 11 (17,5 %) осіб, ІІІ ФК у 3 (4,8 %) осіб). Хронічну серцеву недостатність (ХСН) спостерігали у 41,3 % хворих: І стадії у 22 (34,9 %), ІІ стадії у 4 (6,3 %) пацієнтів. Характерно, що за даними ехокардіографічного обстеження у більшості хворих (90,5 %) виявили гіпертрофію лівого шлуночка (ЛШ). У дослідження не включали хворих із супутніми захворюваннями нирок, печінки, ендокринною патологією, пацієнтів, які перенесли протягом півроку інфаркт міокарда або інсульт, та хворих із вторинною артеріальною гіпертензією (АГ).
Усі хворі пройшли традиційне клініко-лабораторне обстеження. Через 2-3 дні після відміни препаратів усім хворим проводили добове моніторування артеріального тиску (АТ), ехокардіографічне обстеження та дуплексне ультразвукове сканування брахіоцефальних судин.
Добове моніторування АТ проводили на апараті «Tonoport V»(«GE Medical Systems», Німеччина). Інтервали між вимірюваннями АТ як удень, так і вночі становили 30 хв. Аналізували середні денні та нічні значення САТ і ДАТ. Навантаження тиском оцінювали із врахуванням індексу часу (ІЧ) гіпертонії (частота підвищення АТ удень вище 140/90 мм рт. ст., уночі вище 120/80 мм рт. ст.), а також ІЧ гіпотонії (частота зниження АТ удень менше 110/75 мм рт. ст. і вночі менше 95/65 мм рт. ст.). Добовий індекс (ДІ), що відповідає вираженості двофазного ритму АТ, оцінювали за перепадом «день-ніч». Розраховували також швидкість підйому АТ (ШПАТ) [7].
Ехокардіографію проводили на ультразвуковому сканері «SA 9900» («Medison», Південна Корея) у двовимірному і доплерівському режимах у стандартних позиціях з використанням рекомендацій Американського ехокардіографічного товариства [9]. Визначали такі ехокардіографічні параметри: кінцево-діастолічний (КДО) та кінцево-систолічний (КСО) об’єми і фракцію викиду (ФВ) за Simpson’s; товщину міжшлуночкової перегородки (ТМШП); товщину задньої стінки (ТЗС) ЛШ. Масу міокарда (ММ) ЛШ визначали за формулою R. Devereux та співавторів [11]. ММ ЛШ менше ніж 215 г вважали нормальною. Діастолічну функцію ЛШ оцінювали за динамікою показників наповнення і часу тривалості ізоволюмічного розслаблення ЛШ (IVRT). Трансмітральний кровотік визначали з апікального доступу з чотирикамерної позиції. Зокрема, визначали максимальну швидкість раннього діастолічного наповнення ^е) і кровотоку під час систоли передсердя ^а), а також розраховували співвідношення цих швидкостей (Ve/Va). Тривалість IVRT визначали за допомогою постійнохвильової доплерехокардіографії.
Стан церебральної гемодинаміки оцінювали за результатами дуплексного ультразвукового сканування брахіоцефальних судин за допомогою ультразвукового сканера «SA 9900». Якісну інформацію про стан кровотоку отримували при обстеженні у В-режимі та в кольоровому доплерівському режимі. При дослідженні у спектральному доплерівському режимі визначали такі кількісні параметри: пікову систолічну швидкість кровотоку (Vps), максимальну кінцеву діастолічну швидкість кровотоку (Ved), індекс периферійного опору Pourcelot (ІПО) [4].
Після обстеження хворим призначали антигіпертензивну терапію відповідно до рекомендацій Європейського товариства з гіпертензії та Європейського товариства кардіологів [13] до досягнення цільового рівня АТ 130/85 мм рт. ст. і менше. Базовими препаратами були периндоприл у дозі 2-6 мг, лацидипін у дозі 2-6 мг і целіпролол у дозі 100-400 мг. Якщо при монотерапії не досягали бажаного ефекту, додатково призначали індапамід у дозі 1,5 мг. При необхідності хворим призначали адекватні дози нітропрепаратів. Титрування доз антигіпертензивних препаратів проводили протягом 4 тиж. Надалі упродовж 8 тиж хворі ретельно дотримувалися підібраного антигіпертензивного режиму, на фоні якого їх повторно обстежували у тому ж обсязі.
Статистичну обробку результатів дослідження проводили із використанням статистичного пакету SAS.
Результати та їх обговорення
За даними доказової медицини оптимальне зниження частоти серцево-судинних ускладнень у хворих з АГ спостерігають при цільовому рівні АТ 130/85 мм рт. ст. і менше. Таких величин АТ досягнуто у 93,6 % хворих: за допомогою монотерапії у 33,3 % пацієнтів, решта хворих потребували комбінованої терапії. Як монотерапію застосовували інгібітори ангіотензинперетворюючого ферменту ІІ покоління (периндоприл), селективні b-адреноблокатори (целіпролол), антагоністи кальцію ІІІ покоління (лацидипін) у загальноприйнятих дозах. При неефективності монотерапії (66,7 % випадків) до базового препарату додавали індапамід у дозі 1,5 мг на добу або застосували комбінацію з трьох препаратів. У 3 хворих виникла необхідність посилити антигіпертензивний ефект, призначивши моксонідин у дозі 0,2 мг один раз на добу.
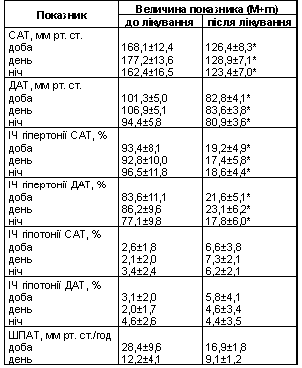
Під впливом антигіпертензивної терапії протягом 8 тиж змінювався добовий ритм АТ. Після лікування збільшилася кількість пацієнтів типу «dipper» по САТ і ДАТ і зменшилася кількість хворих типу «non-dipper» і «night-peaker». Слід відзначити, що кількість останніх по САТ зменшилася на 50 %, а по ДАТ на 60 %.
Після лікування достовірно змінювалися добові, денні та нічні показники САТ, ДАТ та ІЧ гіпертонії для САТ і ДАТ. Відзначена тенденція до підвищення ІЧ гіпотонії для САТ і ДАТ (табл. 1). Зменшилася швидкість підвищення АТ уранці.
Примітка. * різниця показників достовірна порівняно з такими до лікування (Р<0,05). Те саме в табл. 2, 3.
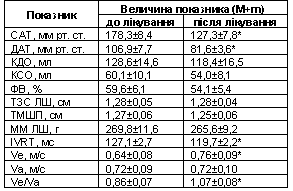
Динаміка ехокардіографічних параметрів під час лікування хворих з ГХ ІІ-ІІІ стадії наведена у табл. 2. Достовірні зміни показників ^Т, Уе та Уе/Уа свідчать про позитивну динаміку в структурі діастоли. Достовірно зростає швидкість раннього діастолічного наповнення при зменшенні тривалості ізоволюмічного розслаблення і при незмінній швидкості кровотоку під час систоли передсердя.
У більшості (65,1 %) обстежених з ГХ ІІ-ІІІ стадії спостерігали атеросклеротичне ураження брахіоцефальних судин. Ступінь пошкодження був різним від 20 до
90 % стенозування просвіту судин. Гемодинамічно значущий стеноз (70 % і більше) внутрішніх сонних артерій діагностовано у 6 (9,5 %) пацієнтів. Практично в усіх хворих діагностували потовщення комплексу «інтимамедіа» зі втратою шарової диференціації. У 88,9 % хворих зафіксована патологічна звивистість екстракраніальних судин. Гіпертензивний спектр кровотоку (рівень АТ перевищував 140/90 мм рт. ст.) спостерігали у всіх обстежених. У 81 % хворих виявлено порушення венозного відтоку з одного боку, а у половини хворих з обох боків. Порушенню мозкового кровообігу сприяла наявність у шийному відділі хребта остеофітів (30-65 %), що призводило до екстравазальної компресії судин.
Таблиця 2 Динаміка ехокардіографічних показників у хворих з гіпертонічною хворобою на фоні антигіпертензивної терапії протягом 8 тиж
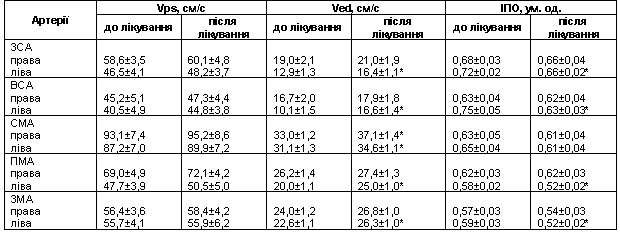
Швидкісні показники мозкового кровотоку екстрата інтракраніальних басейнів були дещо знижені порівняно з нормальними величинами. Динаміка швидкісних показників кровотоку та індексу опору в брахіоцефальних судинах на фоні лікування представлена в табл. 3. Поліпшення мозкового кровообігу відбувалося за рахунок зростання Ved і зменшення ІПО. Складається враження, що позитивні зміни процесів саморегуляції в органах-мішенях при ефективній антигіпертензивній терапії починаються з оптимізації діастолічної функції.
Примітка. ЗСА загальна сонна артерія, ВСА внутрішня сонна артерія, СМА середня мозкова артерія, ПМА передня мозкова артерія, ЗМА задня мозкова артерія.
Приватні кардіологічні клініки-амбулаторії можуть суттєво впливати на стан справ із серцево-судинною патологією в суспільстві.
Впровадження на рівні поліклінік адекватної спеціалізованої допомоги забезпечує більш якісний рівень діагностики та лікування кардіологічних хворих.
Таким чином, встановлення правильного кардіологічного діагнозу та вибір тактики лікування принципово можливі в амбулаторних умовах і не потребують госпіталізації хворого. Світовий досвід показує, що 80 % кардіологічних хворих повинні і можуть лікуватися амбулаторно і лише 20 % потребують стаціонарної допомоги. Це хворі з гострим інфарктом міокарда, нестабільною стенокардією, небезпечними для життя аритміями, тяжкими формами серцевої недостатності, гострими порушеннями мозкового кровообігу і станами, що потребують хірургічної корекції [10].
Під впливом лікування у клініці «Серце і судини» у 93,6 % пацієнтів з ГХ спостерігали оптимізацію рівня АТ. Подібні результати лікування таких хворих спостерігали у стаціонарних умовах [3, 5].
Динаміка ехокардіографічних показників і ультразвукового дуплексного сканування брахіоцефальних судин при лікуванні протягом 8 тижсвідчить про суттєве поліпшення стану органів-мішеней у хворих з ГХ ІІ-ІІІ стадії. Досягнення цільового рівня АТ 130/85 мм рт. ст. і менше сприяло позитивній перебудові діастолічного наповнення серця і зупиняло процес його патологічного ремоделювання. Оптимізація мозкового кровообігу відбувалася за рахунок сприятливих змін здатності судин регіону до релаксації. Це також засвідчує якість діагностики та ефективність підібраної антигіпертензивної терапії [14].
Неочікуваними для нас виявилися дані дуплексного ультразвукового сканування брахіоцефальних судин. У більшості (65,1 %) обстежених хворих спостерігали суттєві порушення церебральної гемодинаміки як результат ураження судин цього регіону стенозуючим атеросклерозом різного ступеня вияву. У тому числі у 6 (9,5 %) пацієнтів діагностували критичний стеноз (70 % і більше), що є прямим показанням до хірургічного втручання з метою профілактики ішемічного інсульту [12]. Як показує досвід, метод дуплексного сканування є справді «золотим стандартом» неінвазивної діагностики судинних регіонів, зокрема, церебрального басейну. Враховуючи інформативність цього методу для об’єктивізації кровопостачання головного мозку як органу-мішені, його слід рекомендувати практикуючим лікарям (кардіологам, невропатологам та іншим спеціалістам) як обов’язковий метод обстеження хворих з ГХ та ІХС. Наші дані подібні до результатів досліджень клініки А. В. Покровського [6] щодо обізнаності лікаря-кардіолога та його клінікофункціональних можливостей у профілактиці ішемічних мозкових катастроф.
Досвід роботи клініки «Серце і судини» переконує, що в умовах поліклініки можна:
а) нормалізувати АТ у 80-90 % хворих з АГ;
б) діагностувати та забезпечити неускладнений перебіг ішемічної хвороби серця;
в) стабілізувати гемодинаміку при серцевій недостатності;
г) виявити стенозуючий атеросклероз мозкових судин та запобігти ішемічному інсульту.
Об’єктивно клініка «Серце і судини» протягом року може надати кваліфіковану кардіологічну допомогу лише 7-8 тис. хворих, що становить всього 0,5 % від загальної кількості кардіологічних хворих, які проживають у м. Києві. Проте сподіваємося, що робота нашої амбулаторної кардіологічної клініки стане позитивним прикладом надання спеціалізованої кардіологічної допомоги на альтернативних засадах.
Література
- Выхованюк И. В. Распространение артериальной гипертензии среди неорганизованного мужского населения г. Киева и некоторые вопросы ее вторичной профилактики: Автореферат. дис. … канд. мед. наук. К., 1982. 20 с.
- Коваленко В. М., Корнацький В. М., Дорогой А. П. та ін. Стан серцево-судинної патології та шляхи його покращання в Україні: Метод. посібник. К.: Віпол, 2003. 45 с.
- Котовская Ю. В., Нажажра С. И., Кобалава Ж. Д. Динамика вариабельности сердечного ритма, показателей суточного мониторирования, артериального давления и перекисного окисления липидов у больных артериальной гипертонией очень высокого риска на фоне лечения лацидипином // Кардиология. 2001. № 12.С. 39-43.
- Лелюк В. Г., Лелюк С. Э. Основы клинического применения транскраниального дуплексного сканирования // Ультразвуковая диагностика. 1996. № 4. С. 66-77.
- Погосова Г. В., Жидко Н. И., Михеева Т. Г. и др. Эффективность Ь1-селективного блокатора с вазодилатирующими свойствами целипролола у больных с мягкой и умеренной артериальной гипертензией // Кардиология. 2003. № 3. С. 24-27.
- Покровский А. В. Может ли кардиолог спасти больного от инсульта? // Кардиология. 2003. Т. 43, № 3. С. 4-6.
- Рогоза А. Н., Никольский В. П., Ощепкова Е. В. и др. Суточное мониторирование артериального давления при гипертонии (методические вопросы). М., 1996.196 с.
- Смирнова І. П., Горбась І. М. Ішемічна хвороба серця та фактори ризику. Епідеміологічний погляд // Нова медицина. 2002. № 3. С. 22-25.
- American Society of Echocardiography Committee on Standarts/ Recommendations for quantification of the left ventricle by two-dimensional echocardiography // J. Amer. Soc. Echo. 1989. Vol. 2. P. 258-367.
- Davidson D.M. Preventive Cardiology. Baltimore: Williams & Wilkins, 1991. 300 p.
- Devereux R. B., Alonso D. R., Lutas E. M. Echocardiographic assessment of left ventricular hypertrophy: comparision to necrosy findings // Amer. J. Cardiology. 1986. Vol. 211. P. 450-458.
- European Carotid Surgery Trialists Collaborative Group. Randomized trial of endarterectomy for recently symptomatic carotid stenosis: final results of the MPC European Carotid Surgery (ECST) // Lancet. 1998. Vol. 351. P. 1379-1387.2003
- European Society of Hypertension European Society of Cardiology guidelines for management of arterial hypertension // J. Hypertension. 2003. Vol. 21.1011-1053.
- Leary D. H., Polak J. F. Distribution and correlates of sonographically detected carotid artery disease in the cardiovascular health study // Stroke. 1992. Vol. 23. P. 1752-1760.1999 WHO ISH guidelines for the management of hypertension // Hypertension. 1999. Vol. 11. P. 905916.









Комментировать