Анатомия и физиология молочных желез. Пути оттока лимфы от молочной железы. Пороки развития и аномалии молочных желез. Гормоны эндокринной системы. Дисгормональные гиперплазии молочных желез. Классификация дисгормональных гиперплазий.
Национальный институт рака
Авторы: д.м.н., професор И. И. Смоланка, д.м.н. С. Ю. Скляр, к.м.н. И. В. Досенко
Анатомия и физиология молочных желез
Во все времена и у всех народов женская грудь считалась воплощением совершенства человеческого тела, ее изображали величайшие художники всех эпох. С точки же зрения анатомии молочная железа — это железистый орган млекопитающих, продуцирующий у особей женского пола после родов молоко. У особей мужского пола молочные железы остаются недоразвитыми и не функционируют.
У человека молочные железы начинают развиваться на 6-й неделе внутриутробной жизни. Сначала на вентролатеральных стенках тела от подмышечной впадины до паховой области появляются 2 лентовидных утолщения эпителия, носящие название молочных линий. Из них в результате утолщения и разрастания в виде тяжей, распространяющихся в подлежащую соединительную ткань, и образуются молочные железы. В течение 3-го и 4-го месяца внутриутробного развития эти тяжи растут и создают выстилку главных протоков, а группы клеток, расположенные на их концах, образуют в дальнейшем мелкие протоки и концевые секреторные отделы. К моменту рождения развиваются только главные протоки. Сосок молочной железы формируется после рождения ребенка в течение первых 2 лет жизни из остатков первичного железистого зачатка и окружающего его кожного валика. На 3-м году жизни сосок сформирован, в дальнейшем происходит увеличение его размеров. Иногда развитие соска задерживается, и тогда у взрослых он имеет вид небольшого плоского возвышения (плоский сосок) или даже располагается ниже уровня кожи (втянутый сосок). Основная функция молочных желез — секреция молока, предназначенного для вскармливания потомства. В процессе жизни молочная железа девочки, девушки, женщины претерпевает изменения, связанные с периодом полового созревания, менструальным циклом, беременностью, родами, лактацией, возрастными инволютивными процессами.
Под влиянием эстрогенов начинается интенсивный рост и созревание половых органов и молочных желез. С 10-12 лет у девочек аденогипофиз начинает активно вырабатывать фолликулостимулирующий и лютеинизирующий гормоны, которые способствуют созреванию фолликулов яичников и приводят к секреции эстрогенов. Молочные железы с наступлением половой зрелости начинают увеличиваться в размерах вследствие отложения жира и разрыхления соединительнотканной стромы, дальнейшего развития млечных протоков, их ветвления и образования концевых отделов и становятся округлыми.
В среднем к 17-летнему возрасту развитие молочных желез заканчивается. С течением времени под действием эстрогенного фона они окончательно формируются, приобретая устойчивую округлую форму. Внешний их вид в значительной степени зависит от количества жировых скоплений и распределения их вокруг железистой ткани. Кожа в области молочных желез тонкая и нежная, подкожная клетчатка хорошо выражена, окружает железу со всех сторон, образуя ее жировую капсулу. Тело молочной железы имеет форму выпуклого диска, цвет ее бледно-розовый, консистенция плотная, средний диаметр у основания — 10-12 см, толщина — 2,5-3 см.
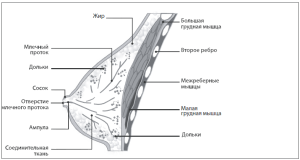
Молочная железа женщины расположена на передней грудной стенке между III 3/4 VI ребрами. С медиальной стороны она прилегает к грудине или накрывает часть ее, снаружи закрывает край большой грудной мышцы и доходит до передней подмышечной линии. Паренхима железы заключена в соединительнотканный футляр. Между задней поверхностью железы и фасцией, покрывающей большую грудную мышцу, находится ретромаммарная клетчатка, состоящая из довольно рыхлых соединительной и жировой тканей, обеспечивающих подвижность железы (см. рис. 1).
Рис. 1. Строение и расположение молочной железы.
Ткань молочной железы представлена сложными альвеолярно-трубчатыми железами, собранными в мелкие дольки, из которых формируются крупные доли. Дольки паренхимы молочной железы могут лежать отдельно от ее основной массы, тогда их называют добавочными. Размер молочных долей колеблется от 1-2 см в длину и 1,5-2 см в ширину (маленькие молочные железы) до 5-6 см в длину и 3-4 см в ширину (большие железы). Число долей в железе — от 6-8 до 20-24. Каждая доля имеет выходной молочный проток. Некоторые протоки перед выходом на поверхность соска могут соединяться, поэтому число отверстий на соске обычно колеблется от 12 до 20. Об этом нужно помнить при операциях по поводу внутрипротоковых папиллом. Доли располагаются в радиальном направлении к соску, могут наслаиваться одна на другую. Внутридольковые перегородки продолжаются спереди за пределы фасциального футляра железы к глубоким слоям кожи в виде множества соединительнотканных тяжей-связок Купера. Эти связки соединяют задний, передний фасциальные листки и глубокие слои кожи железы. Инфильтративный рост раковой опухоли может приводить к укорочению куперовых связок и втяжению кожи над опухолью (симптом умбиликации, симптом площадки, симптом «морщинистости»).
До наступления беременности молочные железы претерпевают периодические изменения в связи с менструальным циклом. В предменструальном периоде отмечается тенденция к образованию новых (дополнительных) млечных альвеолярных протоков, увеличиваются густота сетей кровеносных и лимфатических капилляров и диаметр сосудов. Полное развитие железистых долек с образованием альвеол наблюдается лишь во время беременности и лактации, когда молочные железы увеличиваются в размерах, млечные протоки расширяются, вокруг них появляется густая сеть капилляров. Наибольшего развития молочные железы достигают к моменту родов, после которых они начинают вырабатывать молоко.
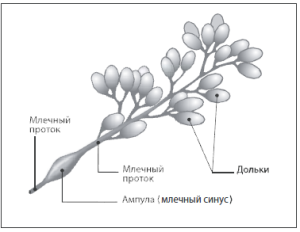
Половые гормоны, выделяющиеся на протяжении менструального цикла, регулируют процессы гиперплазии и обратного развития железистых структур в молочной железе в течение всего репродуктивного периода. В молочной железе различают собственно железистые образования, паренхиму и соединительнотканную строму. Молочные железы половозрелой женщины состоят из 15-25 долей, каждая из них представляет собой сложную альвеолярную желёзку с долевым млечным протоком, открывающимся на вершине соска (рис. 2).
Рис. 2. Строение молочной железы.
Перед выходом на сосок протоки расширяются и образуют млечные синусы, в которых накапливается молоко, образующееся в альвеолах. Между долями залегают прослойки рыхлой волокнистой соединительной и жировой ткани с проходящими в них сосудами и нервами. Доли состоят из долек, образованных многократно ветвящимися млечными протоками, которые вне лактации заканчиваются слепыми трубочками — млечными альвеолярными протоками. Из протоков в период лактации развиваются альвеолы. По окончании лактации молочные железы подвергаются физиологической инволюции, внешний вид их меняется — они теряют юношескую упругость и начинают отвисать.
В пожилом и старческом возрасте происходит уменьшение молочных желез в результате исчезновения альвеол, спадания млечных протоков и сморщивания железистых долек, железистая ткань замещается фиброзной и жировой.
Кровоснабжение молочной железы осуществляется ветвями внутренней грудной и подмышечной артерий (боковая и верхняя грудная), а также ветвями межреберных артерий. Около 60 % крови она получает от внутренней грудной артерии и около 30 % от боковой грудной артерии. Вены молочной железы сопровождают артерии и широко анастомозируют с венами окружающих областей. Знание особенностей лимфатической системы молочной железы имеет огромное значение в выборе метода хирургического вмешательства и его радикальности.
Различают внутриорганную и внеорганную лимфатическую систему железы. Внутриорганная лимфатическая система железы состоит из капилляров и сплетений лимфатических сосудов паренхимы железы и наружного ее покрова кожи и подкожной жировой клетчатки. Из передних отделов паренхимы лимфа оттекает по сплетениям лимфатических сосудов, идущих вдоль млечных протоков, кровеносных сосудов, нервов и впадает в подареолярный лимфатический коллектор. Лимфа от задних отделов железы оттекает в ретромаммарное сплетение. Лимфатические капилляры кожи железы образуют две сети: поверхностную (в подсосочковом слое) и глубокую (в глубоком слое дермы). Петли обоих слоев капилляров связаны анастомозами. Отток лимфы от кожи идет в двух направлениях. Из кожи центральных отделов железы лимфа по сосудам подкожной жировой клетчатки впадает в подареолярное лимфатическое сплетение. Из периферических отделов кожи отток лимфы осуществляется частично в лимфатические сосуды передней грудной стенки и в подкожные лимфатические сосуды другой молочной железы. Внеорганная лимфатическая система молочной железы представлена отводящими сосудами и регионарными узлами.
Существуют следующие пути оттока лимфы от молочной железы:
- Подмышечный путь. В норме по этому пути оттекает около 97 % лимфы. Обычно он представлен 2 сосудами, впадающими в аксиллярные лимфоузлы. Число этих узлов может быть от 8 до 75 (в среднем 18 3/4 30). В подмышечные узлы оттекает лимфа не только от молочной железы, но и от верхней конечности, передней, боковой и задней поверхности грудной клетки, брюшной стенки. Этот факт имеет значение при дифференциальной диагностике рака молочной железы (когда есть метастатический подмышечный лимфоузел, но нет четкого узла в молочной железе).
- Подключичный путь. По нему лимфа отводится от лимфатических сплетений верхних и задних отделов железы. Этот путь подразделяется на транспекторальный (сосуды прободают большую грудную мышцу и сразу впадают в подключичные лимфоузлы либо проходят через межмышечные узлы Роттера к подключичным) и
- Парастернальный путь. Лимфоотток происходит преимущественно из медиальной части железы (чаще глубоких отделов) через грудную стенку в парастернальные лимфоузлы I 3/4 V межреберья. При опухолевой блокаде парастернальных лимфоузлов раковые клетки с ретроградным током лимфы могут попадать в органы грудной (легкие, лимфоузлы средостения) и брюшной (брюшина, печень, яичники, забрюшинные лимфоузлы) полостей. Из парастернальных лимфатических узлов лимфа впадает чаще в подключичные лимфоузлы, но может попадать и в надключичные, особенно в узел, лежащий в области венозного узла (сторожевой узел Труазье). Метастатическое поражение его проявляется наличием плотного узла в медиальном углу надключичной области.
- Межреберный путь. Лимфоотток осуществляется от задних и наружных отделов молочной железы через сосуды, которые прободают мышцы III—V межреберий и далее анастомозируют с парастернальным коллектором спереди или с лимфатическими сосудами тел позвонков сзади.
- Загрудинный путь. Отток лимфы происходит по сосудам, берущим начало из центрального и медиального отделов железы и прободающим грудную стенку у грудины. Они не впадают в парастернальные лимфоузлы, а, минуя их, подходят к медиастинальным и далее к бронхопульмональным узлам (путь метастазирования в легкие).
- Перекрестный путь. Движение лимфы происходит по кожным и подкожным лимфатическим сосудам грудной стенки к противоположным подмышечным узлам. Прямых связей между лимфососудами паренхимы обеих молочных желез не установлено, но перекрестное метастазирование в другую молочную железу возможно через кожную и подкожную лимфатическую сеть другой молочной железы, а также ретроградно из противоположных лимфатических узлов.
- Путь Героты. При блокаде основного подмышечного коллектора отток лимфы происходит через сосуды области эпигастрия, которые проходят через прямую мышцу живота в предбрюшинную клетчатку. Лимфатическая сеть предбрюшинной клетчатки связана анастомозами с лимфососудами средостения и коронарной связки печени, по которым может происходить метастазирование.
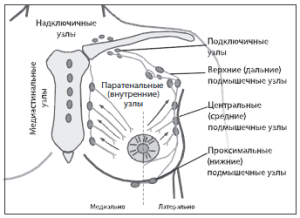
Рис. 3. Регионарные лимфоузлы и лимфоотток от молочной железы.
К регионарным лимфоузлам относят подмышечные, подключичные (апикальные подмышечные) и парастернальные лимфоузлы.
1. Подмышечные (на стороне поражения) и интерпекторальные (Роттера) узлы располагаются вдоль аксиллярной вены и ее притоков и подразделяются по уровням:
а) первый уровень нижние подмышечные лимфоузлы, расположенные латерально (снаружи) по отношению к боковой границе малой грудной мышцы;
б) второй уровень средние подмышечные лимфоузлы, расположенные за малой грудной мышцей, то есть между медиальным и латеральным ее краем, а также интерпекторальные узлы Роттера;
в) третий уровень подключичные, или апикальные подмышечные, лимфоузлы, расположенные кнутри от медиального края малой грудной мышцы.
2. Парастернальные (внутренние) лимфоузлы (на стороне поражения) располагаются в межреберных пространствах вдоль края грудины.
В молочной железе имеется большое количество нервных волокон из шейного и плечевого сплетений, межреберных нервов, симпатических нервов. Нервы состоят из секреторных (участвующих в процессе выделения молока), двигательных и чувствительных волокон. Вокруг стенок протоков, сосудов и железистых элементов молочной железы имеется огромное количество нервных волокон и сплетений. Они проходят в железистые пузырьки, где оканчиваются в виде комочков и кисточек. Наибольшей густоты нервные сплетения достигают в зоне соска и ареолы.
Пороки развития и аномалии молочных желез
Крайне редко встречаются полное отсутствие молочной железы и полное отсутствие соска. Эти состояния обычно сочетаются с другими пороками развития плода, так как пороки развития всегда бывают парными (хромосомы, как правило, контролируют развитие нескольких параметров). При полном отсутствии молочной железы можно впоследствии прибегнуть к пластической (эстетической) хирургии. Косметический дефект будет полностью устранен, однако следует помнить, что естественное вскармливание в подобной ситуации невозможно.
Добавочные молочные железы обычно встречаются по ходу молочных линий, наиболее часто — в подмышечных ямках. Описаны случаи множественного расположения добавочных молочных желез, а также расположения их не только на передней брюшной стенке, но и в области лопатки. В предменструальном периоде они набухают, становятся болезненными. В них чаще, чем в нормальных молочных железах, развиваются различные патологические состояния. Поэтому их в основном рекомендуют удалять оперативным путем с последующим гистологическим исследованием.
Гипермастия — резкое увеличение размеров молочных желез. В подобных случаях, возможно, имеет место гормонально-активная опухоль половой сферы. Однако гипермастия может наблюдаться и в отсутствие такой патологии во второй половине беременности. Молочные железы при гипермастии становятся громадными, а их вес достигает 10-12 кг. При этом изменяется нагрузка на скелет, появляются боли в позвоночнике, кожа молочных желез растягивается, возникает выраженный болевой синдром. Лечение носит дифференцированный характер: в детском возрасте — это коррекция гормонального фона; у взрослых, как правило, применяют различные виды редукционной маммопластики.
Мастоптоз — опущение молочных желез, встречающееся у тучных, пожилых женщин. Прогрессированию заболевания способствует потеря тканями упругости. Выраженный болевой синдром обусловлен нарушением в железах кровообращения, образования лимфостаза и отека. В данном случае также возможна хирургическая коррекция.
Гормоны эндокринной системы
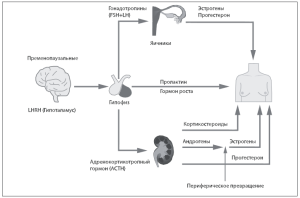
Регуляцию различных эндокринных функций и обменных процессов в организме осуществляет головной мозг через диэнцефальную зону — гипоталамус. В гипоталамусе вырабатываются особые вещества, которые поступают в кровь и включаются в синтез гормонов гипофиза. Гормоны гипофиза координируют активность периферических эндокринных желез.
Пролиферативно-секреторные процессы, происходящие в молочных железах, наиболее активно регулируют эстрогены, прогестерон, пролактин, гормоны щитовидной железы, надпочечников, андрогены, простагландины и др.
Рис. 4. Гормоны, влияющие на молочную железу
Эстрогены оказывают влияние на развитие и удлинение протоков МЖ, увеличение их числа, вызывая гипертрофию стромы железы, что может привести к перегибу протока, образованию замкнутых участков и формированию кист, а при присоединении инфекции — к галактофориту. Под действием эстрогенов увеличивается количество электролитов (натрия) в клетке, которые захватывают воду, вызывая отек тканей и появление боли. На увеличение выработки эстрогенов влияет фолликуло-стимулирующий гормон (ФСГ).
Прогестерон способствует увеличению числа альвеол, под его влиянием в лютеиновую фазу возникает отек и набухание внутридольковой стромы, происходит реактивная трансформация эпителия и миотелия. На выработку прогестерона влияет лютеинизирующий гормон (ЛГ).
Вследствие нарушения соотношения между эстрогенами и прогестероном ДГ возникают у 97,8 % женщин репродуктивного возраста с нейроэндокринной патологией. У женщин с нарушением менструального цикла по типу олигоменореи в МЖ гиперпластические процессы выявляются в 2 раза чаще, чем в эндометрии. При дисфункциональных маточных кровотечениях сопутствующее поражение МЖ обнаруживается в 57,6 % случаев, при вторичной аменорее — у 43,6 % пациенток. У больных с синдромом поликистозных яичников изменения в МЖ наблюдаются в 25 % случаев.
Пролактин (Прл) совместно с эстрогенами и прогестероном оказывает влияние на формирование и функциональную активность МЖ, стимулирует процесс лактации.
Описанный дисбаланс основных гормонов яичников обусловлен, как правило, нарушением гипофизарной регуляции, в значительной мере секреции пролактина (Прл), преимущественно ее увеличением — гиперпролактинемией (ГПрл). Повышение уровня Прл связано со стрессовыми ситуациями, нарушениями функции щитовидной железы, яичников (влияние по принципу обратной связи). Как правило, повышение уровня Прл отмечают у женщин, занимающихся интеллектуальным трудом, живущих в крупных городах, находящихся в условиях хронического стресса.
Избыточная секреция Прл — один из наиболее распространенных нейроэндокринных синдромов. Показано, что Прл, которому ранее отводили роль только в регуляции лактации, является причиной нарушения менструальной и генеративной функции более чем в 25-30 % случаев. Наиболее важным свойством Прл является влияние на формирование МЖ. Как указывалось выше, в комплексе с другими гормонами он контролирует развитие МЖ и стимулирует лактацию; специфично стимулирует синтез протеинов, липидов и углеводов молока; оказывает метаболические эффекты относительно ряда органов и тканей; перестраивает метаболизм организма в целом для обеспечения энергетических и пластических потребностей лактации. Повышение уровня Прл является хроническим стимулятором МЖ и может рассматриваться как важнейший фактор, определяющий основные клинические проявления предменструального синдрома (ПМС). Описаны более 80 биологических функций Прл, реализующихся у человека. В целом гормон оказывает выраженное адаптивное действие, повышая устойчивость организма к стрессу приблизительно в 3,7 раза. По мнению некоторых ученых, Прл проявляет прямое или опосредованное метаболическое действие на все виды тканей. Патологическое повышение уровня Прл играет особую роль в патогенезе развития ДГМЖ. Повышенная секреция Прл часто вызывает в МЖ мастодинию, болезненность (масталгию) — является хроническим стимулятором МЖ (в том числе пролиферативных процессов). Кроме того, нарушения менструальной функции, которые часто индуцируются ГПрл, способствуют патологическому стероидогенезу в яичниках, что также неблагоприятно отражается на морфофункциональном состоянии МЖ.
Гормоны щитовидной железы (тироксин, трийодтиронин) играют важную роль в морфогенезе и функциональной дифференциации эпителиальных клеток МЖ, участвуют в регуляции уровня рецепторов эпидермального фактора роста, процессах синтеза и метаболизма стероидных гормонов яичников. У 64 % женщин с различными формами мастопатии наблюдается патология щитовидной железы.
Кортикостероиды способствуют образованию рецепторов пролактина в МЖ и стимулируют рост эпителиальных клеток в синергизме с пролактином.
Андрогены подавляют секреторные процессы в МЖ, ингибируют гонадотропную функцию гипофиза.
Гормоны поджелудочной железы (инсулин) совместно с прогестероном, пролактином и кортикостероидами способствуют развитию протоков в МЖ.
Простагландины влияют на проницаемость сосудистой стенки, электролитный и водный баланс в тканях МЖ.
В печени происходит ферментативная инактивация и конъюгация стероидных гормонов. У больных с хронической патологией гепатобилиарной системы в среднем в 40-60 % случаев отмечается патология МЖ.
Таким образом, изменения в МЖ представляют собой, как правило, не конкретное заболевание, а вариант ответа органа на гормональные нарушения. В связи с этим наиболее оправдано объединенное название происходящих процессов в МЖ — дисгормональные гиперплазии (ДГ), ни в коей мере не игнорируя более упрощенного названия патологии — «мастопатии».
Дисгормональные гиперплазии молочных желез
В современных условиях женщина испытывает многочисленные влияния внешней среды, которые, безусловно, оказывают влияние на ее внутренний статус. Патологические изменения, возникающие в органах различных систем (сердечно-сосудистой, ЦНС, системы пищеварения, эндокринной) вызывают нарушение гормональной регуляции в результате прямого и опосредствованного влияния, что вместе с дисбалансом репродуктивной системы отображается на структуре и функции МЖ.
РМЖ является грозным заболеванием и занимает первое место среди причин смерти от онкологических заболеваний у женщин детородного возраста. Любое заболевание молочной железы (МЖ) может служить непосредственным источником развития рака этого органа. В первую очередь это относится к мастопатиям, которые по данным различных авторов диагностируются у 60-80 % женщин детородного возраста. В основе мастопатий лежат нарушения регуляторной деятельности центральной нервной и гипоталамо-гипофизарной систем, функций яичников, надпочечников, щитовидной железы и печени, влияющих на гормональный гомеостаз и приводящих к гиперплазии ткани МЖ.
По определению ВОЗ (1984), мастопатия — фиброзно-кистозная болезнь, характеризующаяся широким спектром пролиферативных и регрессивных изменений ткани МЖ с нарушенным соотношением эпителиального и соединительнотканного компонентов.
Этиология и патогенез мастопатии и причины развития уплотнения и отека МЖ (мастодинии) окончательно не выяснены. Ключом к пониманию основных изменений в МЖ является знание механизмов действия отдельных гормонов на этот орган. Ответственным за возникновение как мастодинии, так и мастопатии считают дисбаланс эстрогенов (ЭС) и прогестерона (ПР). Избыток ЭС стимулирует пролиферацию ткани МЖ, увеличивает количество протоков, их просвет и длину, способствует входу натрия в клетки, их набуханию вследствие задержки жидкости, растягиванию мембран нервных окончаний. Это сопровождается уплотнением ткани и болевыми ощущениями в МЖ, а также объясняет частую циклическую зависимость симптомов. ПР увеличивает количество и размеры альвеол, выводит из клеток натрий и воду, что уменьшает чувство «налитости» и боль в МЖ. Нарушение соотношения между ЭС и ПР в пользу первых ведет к развитию мастодинии; протоки, удлиняясь, перегибаются, образуются замкнутые полости (кисты), появляются выделения из сосков. Существует мнение, что фибрознокистозная мастопатия является гормонозависимой приспособительной реакцией МЖ у женщин, проявляющейся развитием кист и расширением протоков, пролиферацией железистого и межпротокового эпителия, а также фиброзированием.
Риск заболеть РМЖ при наличии ДГ возрастает в 1,5-7 раз в зависимости от формы мастопатии. Общность этиопатогенеза, корреляция изменений в молочных железах при мастопатиях и РМЖ, а также факт предшествования ДГ РМЖ — существенный повод для более пристального внимания к данной патологии. К сожалению, приходится констатировать низкую врачебную настороженность и однотипность подходов в лечении ДГ. Причиной подобной ситуации можно считать широкий полиморфизм клинических проявлений мастопатий, большое количество факторов, обуславливающих заболевание, длительные сроки течения болезни, в том числе и тот период, когда заболевание остается не диагностируемым.
К основным факторам риска возникновения ДГ относятся:
Нарушения менструальной и половой функций
- начало месячных до 12 или после 15 лет;
- климакс до 45 либо после 53 лет;
- сексуальные факторы.
Нарушение детородной функции
- бесплодие;
- невынашивание беременности;
- большое количество абортов;
- первые роды после 30 лет;
- рождение первого ребёнка весом более 4 кг;
- особенности лактации (отсутствие, короткий
- или длительный периоды грудного вскармливания).
Также в развитии дисгормональных гиперплазий молочных желез значительная роль отводится гинекологическим заболеванием. В 97,8 % женщин репродуктивного возраста с нейроэндокринными гинекологическими заболеваниями обнаружена патологическая перестройка МЖ. У женщин, имеющих нерегулярный менструальный цикл преимущественно по типа олигоменореи, поражение молочных желез отмечается в 64,5 % случаев. При гинекологических заболеваниях, сопровождающихся дисфункциональными маточными кровотечениями, поражение МЖ оказывается в 57,6 % случаев. При вторичной аменорее поражения МЖ встречается в 43,6 % пациенток, а среди женщин со склерокистозним поражением яичников — в 25 % случаев. У больных эндометриозом патологические изменения в молочных железах встречаются в 76,7 % наблюдений, а у больных с доброкачественными опухолями яичников — в 69 % случаев.
Особенное место среди гинекологических заболеваний занимает миома матки. У женщин репродуктивного возраста, имеющих миому матки, патологические изменения в молочных железах оказываются в 82 % случаев. Это отвечает утверждению Я. В. Бохмана, что миому матки можно рассматривать как маркер риска развития патологии молочных желез, включая рак. У женщин с миомой матки в постменопаузе патология молочных желез оказывается в 92 % случаев (в том числе диффузная фиброзно-кистозная мастопатия — в 66 %, фиброаденома — в 8 %, рак молочной железы — в 18 %).
- Наследственный фактор (рак гениталий и МЖ по материнской линии)
- Возраст более 40 лет
- Эндокринные заболевания
- гипотиреоз (повышает риск развития мастопатии в 3 раза), гипертиреоз
- сахарный диабет
- гипоталамический синдром и др.
- Нервные расстройства (длительные стрессы, приводящие к неврозам, неврастениям)
- Избыточный вес
- Сопутствующая патология (заболевания печени, сердечно-сосудистая патология)
- Травмы молочных желез
Классификация дисгормональных гиперплазий
До настоящего времени не существует единой классификации мастопатии. В 1962 г. С.А. Холдиным предложена классификация ДГ:
А. Непролиферативная форма (дольковая, протоковая, кистозная, фиброзная)
Б. Пролиферативная форма (эпителиальная, фиброэпителиальная, миоэпителиальная).
В 1984 г. в Женеве была принята Международная гистологическая классификация, которая разделяет гиперплазии МЖ на:
- протоковую гиперплазию (пролиферация эпителия экстрадольковых протоков);
- дольковую гиперплазию (гиперпластические изменения внутридольковых молочных ходов);
- аденоз (пролиферация альвеолярных пузырьков, приводящая к увеличению железистых структур);
- склерозирующий аденоз;
- кисты;
- очаговый фиброз
Морфологические изменения при ДГ многообразны и в каждом отдельном случае комбинируются в различных соотношениях, чаще с преобладанием одного из компонентов.
Наиболее широкое применение нашла клиникорентгенологическая классификация ДГ, предложенная в последние годы:
1. Диффузная форма
- фиброзная (грубые тяжистые структуры без узловых компонентов)
- фиброзно-кистозная (зернистые структуры с кистозными компонентами)
- аденозная (мягкие бугристые структуры, болезненные при пальпации)
- фиброзно-аденоматозная (сочетание грубых тяжистых и мягких бугристых структур)
- инволютивная (липоматозные изменения молочных желез)
- смешанная
2. Узловая форма (оформленный узловой компонент разных размеров)
В зависимости от выраженности диффузного поражения молочных желез различают три степени, деление которых носит условный характер, исходя из соотношения соединительнотканевого, железистого компонентов и жировой ткани:
1 степень — нерезко выраженная. Состояние, при котором жировая ткань преобладает над паренхиматозной.
2 степень — средней выраженности. Жировая ткань и плотные структуры находятся приблизительно в ровных соотношениях.
3 степень — резко выраженная. Структура молочных желез представлена преимущественно железистыми элементами, жировая ткань представлена мало.
Риск малигнизации при непролиферативной форме составляет 0,86 %, при умеренной пролиферации — 2,34 %, при резко выраженной пролиферации — 31,4 %. По данным гистологических исследований операционного материала, рак молочной железы совмещается с фиброзно-кистозной болезнью в 46 % случаев.
Клиника ДГ определяется формой заболевания.
Пальпацию молочных желез целесообразно осуществлять в 1-й фазе цикла — на 5-7-й день по окончании менструации, так как в 2-й фазе через набухание желез существует большая достоверность диагностических погрешностей.
Для обзора молочных желез женщине необходимо раздеться по пояс и стать лицом к источнику света, после чего врач оценивает внешний вид желез, обращая внимание на все проявления асимметрии (контуров, цвету кожи, размещения сосков и т.п.). Потом женщина должна поднять руки, и железы еще раз осматривают в таком положении. После обзора выполняется пальпация молочных желез сначала в положении стоя, а затем лежа на спине. Одновременно пальпируют подмышечные, подключичные и надключичные лимфатические узлы. Следующим этапом обследования, в зависимости от возраста больной и степени патологических изменений, является маммография и ультразвуковое исследование. В случае выявления узлов или узла в том или ином отделе молочной железы, показано проведение пункционной биопсии и других методов обследования для решения вопроса относительно оперативного лечения. Необходимо помнить, что только диффузные формы мастопатии подлежат консервативному лечению.
Диффузная форма ДГ встречается у 29,4-92 % женщин. При диффузной мастопатии у женщин репродуктивного возраста на первый план выступают болевые ощущения в МЖ различного характера и интенсивности, нагрубание МЖ (мастодиния), которые усиливаются за несколько дней до ожидаемой менструации и часто сочетаются с головными болями, повышенной нервной возбудимостью, отеками, тяжестью в области живота, метеоризмом, запорами. Иногда заболевание проявляется в виде продолжительных болей с иррадиацией в аксиллярную область, лопатку, сопровождается беспокойством, чувством страха.
Узловые формы ДГ наблюдаются у женщин разного возраста. Жалобы и клиническая картина зависят от вида узлового образования (узловой аденофиброз, фиброаденома, крупная киста (группа кист) с воспалением и фиброзом, внутрипротоковая папиллома) и характеризуются наличием уплотнения в МЖ на фоне болевого синдрома, иногда — выделениями из сосков.
Диагностика ДГ
Диагностика патологии МЖ основана на комплексном подходе и включает в себя клинический, рентгенологический и цитологический методы исследования, секторальная резекция МЖ со срочным гистологическим исследованием.
Клинический метод
Состоит из подробного анализа анамнестических данных, осмотра, пальпации МЖ и не является основным, так как в 40-50% случаях при клиническом исследовании могут быть допущены диагностические ошибки.
Рентгенологическое исследование
Маммография на сегодняшний день является основным методом, позволяющим объективно оценить и распознать патологические изменения в МЖ: установить наличие мастопатии, определить преобладание аденоза, кист или фиброзных изменений, наблюдать динамику процесса под влиянием лечения, выявлять опухолевой узел или определить место пункции. Диагностическая эффективность метода, используемого в условиях специализированного рентген-кабинета, достигает 98% при клинических проявлениях болезни и 78% — при непальпируемом РМЖ. Недостаток метода: снижается точность диагностики при выраженной фиброзной форме ДГ, при которой в плотной, структурно перестроенной МЖ визуализация опухоли бывает затруднена.
В последнее время широко развиваются новые виды исследования: УЗИ, цифровая маммография, КТ, МРТ.
Ультразвуковое исследование (УЗИ) имеет существенное значение в дифференциальной диагностике кистозных и солидных образований. У женщин в возрасте до 30 лет, беременных и кормящих при наличии пальпаторного образования в МЖ УЗИ может заменять маммографию, однако если остаются сомнения, то следует проводить маммографию с пункционной биопсией. Недостаток метода: низкая информативность при выраженном развитии жировой ткани в МЖ, невозможность обнаружения микрокальцинатов (одного из первых признаков РМЖ). Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) как одни из более точных рентгенологических методов обследования в настоящее время не получили широкого распространения в связи с дороговизной и высокой лучевой нагрузкой.
Цитологический метод является одним из первых этапов морфологического исследования, позволяющий отличить доброкачественную опухоль от злокачественной, с максимальной достоверностью и минимальной травматичностью для организма. Цитологическое заключение с указанием на доброкачественный процесс может считаться достоверным только при полном совпадении с данными пальпаторного и маммографического исследований. При диагностике РМЖ цитологический метод информативен в 93-95 % случаев, его чувствительность составляет 97-98,7 %, специфичность — от 76 до 80 %.
При подозрении опухоли на малигнизацию и отсутствии цитологической верификации необходимо ее иссечение со срочным гистологическом исследованием.
Лечение Дг
Несмотря на то, что история лечения мастопатии насчитывает больше 100 лет, до сегодняшнего дня не существует единственной точки зрения относительно методов терапии этого заболевания, не создана единая модель патогенетической терапии, остаются невыясненными вопросы относительно длительности терапии. Без сомнения, лечение больных мастопатией должно быть комплексным, длительным, с учетом гормональных, метаболических особенностей больной, сопутствующих заболеваний. Лечение должно быть направлено на причины, которые привели к развитию мастопатии. Каждый случай требует индивидуального подхода.
Однозначного алгоритма лечения мастопатии нет. Каждый случай требует индивидуального подхода и должен охватывать все многообразие факторов, способствующих развитию данной патологии. Терапия ДГ должна быть направлена на лечение патологии генитальной сферы, коррекцию функций важнейших органов и систем (в том числе печени), психо-эмоционального состояния женщины.
Применительно к обсуждаемой проблеме следует остановиться на значении рационального питания пациенток с ДГ. Это, прежде всего, снижение потребления животных жиров, отказ от чрезмерного употребления продуктов, содержащих метилксантины (какао, шоколад, кофе, чай, кола). Существует мнение, что эти соединения способствуют развитию фиброзной ткани и образованию жидкости в кистах. Выполнение диетических мероприятий приводит к субъективному улучшению у 2/3 больных мастопатией без дополнительного лечения.
Как фиброзно-кистозная мастопатия, так и РМЖ, имеют связь с вялой деятельностью кишечника, хроническими запорами, измененной кишечной микрофлорой и недостаточным количеством клетчатки в ежедневном рационе. Возможно, что при этом происходит реабсорбция из кишечника уже выведенных с желчью эстрогенов. Поэтому следующий совет пациенткам с фиброзно-кистозной мастопатией — употребление пищи, богатой клетчаткой и адекватное употребление жидкости (не менее 1,5-2 л в день). Так как утилизация эстрогенов происходит в печени, любые нарушения диеты, затрудняющие или ограничивающие нормальную деятельность печени (холестаз, богатая жиром пища, алкоголь, другие гепатотоксические вещества) со временем могут оказывать влияние на клиренс эстрогенов в организме. Для нормализации функции печени желателен дополнительный прием гепатопротекторов и витаминов.
Витамины при ДГ способствуют нормализации метаболизма и гормонального дисбаланса, оказывают антиоксидантное действие, стабилизируют деятельность периферической и центральной нервной системы, укрепляют иммунную систему организма. Целесообразно применение антиоксидантного комплекса (АК) жирои водорастворимыхвитаминовА, Е, Св терапии диффузной мастопатии. АК применяется в течение 10 дней по схеме: витамин А — 100 000 МЕ; витамин Е 300 мг; витамин С 2,0 г однократно после еды.
Витамин В1 участвует в регуляции метаболизма эстрогенов, а также оказывает лютеинизирующий эффект (назначают по 2,5 мг в сутки во ІІ фазе менструального цикла).
Витамин В6 принимает участие в обмене аминокислот, регулирует гонадотропную функцию гипофиза, снижает уровень пролактина путем регуляции обмена моноаминов (показан по 2 мг в сутки в первую фазу цикла).
Фолиевая кислота потенцирует действие эстрогенов и назначается по 0,001 г в сутки в І фазу менструального цикла.
Витамин С влияет на регуляцию окислительновосстановительных процессов, углеводного обмена, является одной из основных структур в образовании стероидов.
При локальных нарушениях кровообращения (нарушениях венозного оттока) целесообразно применение препаратов, содержащих витамин Р (аскорутин).
С момента обнаружения патологии в МЖ женщина находится в состоянии сильного стресса, которое приобретает значение постоянно действующего психодепрессивного фактора. В зависимости от психоэмоционального состояния женщины в схему комплексного лечения мастопатии целесообразно включить седативные средства, вначале отдав предпочтение легким препаратам растительного происхождения (настойка пустырника, валерианы, пиона, микстура Кватера по 1 столовой ложке 2-3 раза в день, отвар успокоительного чая по 100 мл 1-2 раза в день). Продолжительность терапии составляет 1-2 месяца. При стойких нарушениях со стороны нервной системы показаны транквилизаторы: диазепам, реланиум, седуксен (5-15 мг в сутки), элениум (10—20 мг в сутки), мезапам, рудотель (10-30 мг в сутки) и др.
Противовоспалительная терапия направлена на ликвидацию интерстициального отека межуточной ткани молочной железы и снижение болевого синдрома при мастодинии. В данном случае применяют препараты, угнетающие синтез простагландинов: напроксен, нимесил, индометацин (метиндол), бруфен, бутадион, ацетилсалициловая кислота, которые назначаются за 3—5 суток до начала менструации и в первый день цикла. Рекомендованные дозы: напроксен по 250 мг 2—3 раза в сутки, индометацин по 25 мг 3 раза в сутки, бруфен по 200 мг 3 раза в сутки, ацетилсалициловая кислота по 200 мг 4 раза в сутки. Следует помнить, что все перечисленные препараты действуют на протяжении 3—6 часов.
Гомеопатическая терапия располагает большими возможностями для раскрытия потенциала женского организма и успешно помогает при ДГ МЖ.
Гомеопатическое препараты, как не имеющие противопоказаний и осложнений, способны многосторонне воздействовать на организм, оказывая лечебный эффект при сочетании нескольких заболеваний.
У больных с фиброзно-кистозной мастопатией наиболее часто применяют «Мастодинон Н». Основной механизм действия препарата снижение секреции пролактина, что приводит к обратному развитию патологических процессов в молочных железах и купированию болевого синдрома.
У больных с инволютивными формами ДГ в преи менопаузе целесообразно назначать «Климадинон», активные компоненты которого оказывают влияние на эстрогеночувствительные клетки гипоталамуса, что приводит к уменьшению выделения рилизинг-фактора ЛГ, способствуя коррекции вегетососудистых нарушений.
«Циклодинон» устраняет гиперпролактинемию и применяется при нарушении менструального цикла, мастодинии с масталгией, предменструальном синдроме.
Недостаток йода в организме повышает чувствительность протокового и долькового эпителия МЖ к эстрогенной стимуляции, равно как микродозы йода способствуют лютеинизации фолликулярных кист, нормализуя овариальный цикл. При этом отмечается уменьшение или исчезновение клинических признаков мастопатии. Микродозы йода назначают ежедневно в виде 0,25%-го раствора йодистого калия по одной чайной ложке в день после еды, запивая молоком, длительно, в течение 3—8 мес.
В тяжелых случаях масталгии, которые нередко сопровождают предменструальний синдром, рекомендуется дегидратационная терапия: 5% раствор сульфата магния (в обе фазы цикла), фуросемид (40 мг на протяжении 3 дней в конце 2 фазы цикла), триампур. Положительное влияние имеет верошпирон и назначается по 150—200 мг в день на протяжении одного месяца.
В комплексном лечении мастопатии не последняя роль принадлежит фитотерапии, в последнее время в клинической практике широко применяется препарат
Маммолептин, препарат, влияющий на регуляцию гормонального гомеостаза, нормализующий функцию печени, обладающий противоотечным, иммуностимулирующим и анальгезирующим действием. Маммолептин способствует регуляции менструального цикла, снижение интенсивности предменструального синдрома (мастодинии, мастальгии), улучшению физического и психосоматического состояния пациенток.
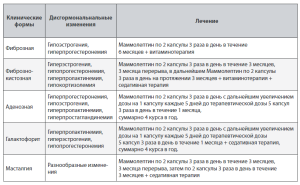
Нами разработаны схемы комплексной фитотерапии препарата Маммолептин в зависимости от различных видов мастопатии. Схема фитотерапии различных видов ДГ приведена в таблице 1.
Преимущества применения препарата маммолептин
1. Препарат негормонального происхождения, хорошо переноситься пациентами.
2. Быстрый для фитопрепарата лечебный эффект в течение 3—10 дней приема.
3. Относительно короткий курс лечения, в результате которого в значительной мере восстанавливается структура молочной железы.
4. Длительная ремиссия, отсутствие эффекта привыкания при повторных курсах.
5. Вероятность безопасного профилактического применения при низких дозировках.
6. Возможность использования как в моно-, так и в комплексной терапии с другими препаратами.
В тяжелых случаях масталгии, которые нередко сопровождают предменструальний синдром, рекомендуется дегидратационная терапия: 5 % раствор сульфата магния (в обе фазы цикла), фуросемид (40 мг на протяжении 3 дней в конце 2 фазы цикла), триампур. Положительное влияние имеет верошпирон и назначается по 150-200 мг в день на протяжении одного месяца.
В последние годы при лечении ДГ, особенно с преобладанием аденозного компонента широкое применение нашла системная энзимотерапия, которая способствует уменьшению отека тканей, улучшает реологию, оказывает противовоспалительное действие. Назначаются препараты: вобензим, вобэ-мугос и флогензим.
Женщинам с циклической или постоянной формой масталгии обязательно следует обращать внимание на то, что ношение бюстгальтера несоответствующей формы или размера может стать причиной хронической деформации груди, ее сдавления или перегрузки связочного аппарата, особенно у женщин с большой и опущенной грудью. Нередко при устранении этих причин боли в молочной железе уменьшаются или даже полностью проходят.
Таблица 1
Гормональная терапия
Основу патогенетической терапии мастопатий составляет коррекция гормональных нарушений в гипоталамо-гипофизарно-яичниковой системе. Системная гормонотерапия должна проводиться квалифицированным специалистом, который имеет возможность следить за гормональным фоном пациентки.
При лечении ДГ применяют антиэстрогены (тамоксифен, торемифен), которые конкурентно связываются с рецепторами эстрадиола в клетках тканей МЖ. Рекомендуемая доза тамоксифена 10-20 мг в сутки, торемифена 20 мг в сутки с продолжительностью лечения от 3 до 6 месяцев. Противопоказания к применению препаратов: тромбофлебит, нарушения в системе свертывания крови, беременность.
Препараты, снижающие содержание пролактина (бромокриптин, парлодел применяют по 1/2 или 1 таб в день, достинекс (препарат пролонгированного действия) — 1 таб. в неделю) оправдано назначать больным с лабораторно доказанной гиперпролактинемией. Противопоказания к применению препаратов данной группы: патология сердечно-сосудистой системы, пищеварительного тракта, нервно-психические заболевания.
Препараты, подавляющие гонадотропную функцию гипофиза и угнетающие секрецию ЛГ и ФСГ (декапептил-депо, нафарелин) оказывают позитивное влияние на все формы гиперпластических процессов в МЖ, приводят к снижению в крови уровня половых гормонов.
Одним из современных синтетических препаратов данной группы является ливиал (тиболон), который оказывает антиэстрогенное действие, способствует уменьшению пролиферации клеток МЖ. Применяют по 2,5 мг в сутки от 1 до 3 мес. Противопоказания к применению препарата: беременность, тромбозы, гормоно-зависимые опухоли, маточные кровотечения невыясненной этиологии.
При лечении ДГ применяют гестагены, которые способствуют уменьшению выработки эстрогенов яичниками.
Примолют (норэтистерон) — применяют по 5 мг в сутки, с 16 по 25 дни менструального цикла. Противопоказания: беременность и лактация, злокачественные новообразования половой системы, тромбозы, острые гепатиты.
Медроксипрогестерон-ацетат — дериват прогестерона. Назначают по 5-10 мг в сутки во ІІ фазе менструального цикла от 3 до 6 мес. Предпочтительно использование депонированной формы (депопровера) — 150 мг в виде ежемесячной в/м инъекции в течение 6-9 месяцев. Применение депо-провера обеспечивает надежный контрацептивный эффект, а также у 1/3 пациенток возможно развитие транзиторной аменореи, что особенно благотворно сказывается на состоянии больных мастопатией и наличием дисгормональной гинекологической патологии (эндометриоз, миома, гиперпластические процессы эндометрия и др.).
Дюфастон (дидрогестерон) — аналог природного прогестерона, не обладает андрогенной, эстрогенной и кортикоидной активностью. Не имеет противопоказаний при беременности. Назначают в дозе 5—10 мг в сутки также во ІІ фазе менструального цикла.
Прожестожель — препарат местного действия, не имеющий системных побочных эффектов. Накожные аппликации применяют с целью повышения концентрации натурального прогестерона в тканях молочной железы. Препарат назначают по 2,5 г геля на кожу каждой молочной железы 1 или 2 раза в день в непрерывном режиме или с 16 по 25 день менструального цикла.
Всеми исследователями признается то, что правильно подобранная низкодозная гормональная контрацепция оказывает лечебно-профилактическое действие при ДГ МЖ. Механизм действия комбинированных оральных контрацептивов (КОК) включает в себя подавление гонадотропной функции гипофиза посредством угнетения выработки синтезируемых гипоталамусом рилизинг-гормонов, что приводит к торможению овуляции, снижая секрецию эстрогенов почти в 2 раза. Симптомы мастопатии нередко уменьшаются или даже полностью исчезают уже в течение первых 2-х месяцев приема КОК. Оральная контрацепция, подобранная с целью лечения ДГ, назначается на срок не менее 3 мес. Не рекомендуется использовать т.н. «мини-пили», считая, что доза гормонов в них слишком ничтожна, чтобы оказывать терапевтический эффект на течение мастопатии.
Андрогены ингибируют гонадотропную функцию гипофиза, подавляют продукцию ЛГ, овуляцию, состояние персистенции фолликулов переводят в их атрезию, поэтому при атретичной форме ановуляции андрогены не используются. Назначение андрогенов уместно у женщин предклимактерического периода. У больных с ДГ целесообразнее применять гормоны с анаболичными, чем андрогенными свойствами — метиландростендиол, метандростенолон (неробол) или тестобромлецит. Препараты назначают по 5-10 мг в сутки ежедневно, с 5-7 до 10-14 дня менструального цикла. Для женщин старше 45 лет эффективно применение метилтестостерона (тестобромлецита) с 16 по 25 дни цикла, а по показаниям — омнадрена, тестената, пролотестона.
При сниженной функции щитовидной железы, которая сопровождается вялостью, утомляемостью, бессонницей, зябкостью, бледной и сухой кожей, назначается тиреоидин по 25-50 мг 1-2 раза в день, L-тироксин по 50-100 мг в сутки.
Лечение узловых форм Дг
Частота малигнизации при узловом фиброаденоматозе составляет 13-15 %. Узловые формы ДГ подлежат оперативному лечению со срочным патогистологическим исследованием. Однако изолированное хирургическое лечение локализованных форм мастопатии без выяснения причин заболевания и последующего этиотропного лечения не гарантирует полного исчезновения симптомов и не исключает появления новых очагов уплотнения.
Несмотря на успехи медицины, накопленный многолетний опыт по диагностике, лечению и профилактике мастопатий, до сегодняшнего момента не создана единая модель патогенетической терапии, остаются спорными вопросы о длительности проводимого лечения этого заболевания. При узловых образованиях МЖ и минимальных подозрениях на малигнизацию необходимо хирургическое лечение. Каждый случай требует индивидуального подхода c учетом этиопатогенеза, гормонального гомеостаза, сопутствующей патологии.
М. И. Поддубный и соавторы разработали и предложили для практической работы женских консультаций план мероприятий по раннему выявлению заболеваний молочных желез.
Каждой женщине (вне зависимости от возраста), которая впервые обратилась к гинекологу, необходимо провести обзор и пальпацию молочных желез:
- в случае отсутствия патологических изменений повторный контрольный обзор необходимо повторить через год;
- УЗИ молочных желез женщинам младше 30 лет (как скрининг) проводить один раз в 2 года, старше 30 лет — 1 раз в год.
При выявлении патологических изменений необходимо направить женщину на УЗИ или маммографию:
- при подтверждении патологических изменений пациентку необходимо направить к мамологу или онкологу для исключения возможной онкопатологии;
- после исключения онкопатологии проводят консервативное лечение.
Женщинам, страдающим различными гинекологическими заболеваниями, исследования молочных желез (включая ультразвуковое сканирование) необходимо проводить 2 раза в год.
Лечение гинекологических заболеваний, особенно дисгормональной природы, необходимо проводить с учетом состояния молочных желез.
Женщинам в постменопаузе, кроме УЗИ молочных желез (1 раз в год), необходимо проводить маммографию 1 раз в 2 года.
Литература
- Алефиров А. Н. Мастопатия. Доброкачественные опухоли молочной железы. СПб: Весь, 2003. — 90 с.
- Алиев Д. А., Розин Д. Л. Рентгенодиагностика и лечение диспластических процессов в молочной железе // XI Всесоюзный съезд рентгенологов и радиологов, 1987. — С. 52-62.
- Андреева Е. Н., Леднева Е. В. Основные аспекты этиологии, патогенеза фиброзно-кистозной болезни молочной железы // Акушерство и гинекология, 2002. — №6. — С.7-9.
- Балтиня Д., Сребный А. Консервативное лечение фиброзно-кистозной болезни (мастопатии)// Вестник Рос. Ассоциации акушеров-гинекологов,— №3.
- Берштейн Л. М. Возраст, факторы внешней среды и гормональный канцерогенез// Вопросы онкологии, 2001. — Т.47, №2. — С. 148-155.
- Бурдина Л. М. Основные принципы лечения диффузных доброкачественных изменений молочных желез // Маммология, 1996. — №4. — С. 4-11.
- Бурдина Л. М. Лечение заболеваний молочных желез и молочных желез и сопутствующих нарушений менструальной функции мастодиноном // Лечащий врач, 1999. — №8. — С. 13-15.
- Дедов И. И., Мельниченко А. А. Персистирующая галакторея. М.: Медицина, 1987.— С. 35-51.
- Корицкая Л. Н., Ялкут С. И., Тарутинов В. И. и др. Опухоли молочной железы. — К.: Книга плюс, 2003. — 208 с.
- Летягин В. П. Мастопатия // Рус. мед. журнал,— Т.8. — №11. — С. 468-473.
- Пантюшенко Т. А. Дисгормональные гиперплазии и рак молочной железы. — Минск: Беларусь, 1985. — С. 28-37.
- Пиддубный М. И. Сочетание миомы матки с дисгормональной патологией молочных желез: Автореф. дис канд.мед.наук. М., 1994. — 23 с.
- Пинхосевич Е. Г., Бурдина Л. М., Горячева Л. А. и др. Фитотерапия при заболеваниях молочных желез и клинико-рентгенологическая оценка результатов лечения // Маммология, 1996. №4. С. 15-19.
- Позмогова И. А. Последствия введения женских половых гормонов и возможности их гомеопатической коррекции у женщин репродуктивного возраста //Український гомеопатичний щорічник, 2003. —Т. IV. — С. 83-88.
- Рожкова Н. И. Рентгенодиагностика заболеваний молочной железы (под ред. А. С. Павлова). —М., 1993.
- Савельева Г. М., Габуния М. С., Лобова Т. А. Состояние молочных желез в аспекте гинекологической практики //Акуш. и гинекол.: Междунар. мед. журн, 2000. — №3. — С. 62-67.
- Самуджан Е. М., Горевая А. Н., Картавова Н. С., Корицкая Л. Н., Некрасов П. Я. Дисгормональные гиперплазии молочной железы. К.: Наук. думка, 1979. 160 с.
- Семиглазов В. Ф., Нургазиев К. Ш., Арзуманов А.С. Опухоли молочной железы (лечение и профилактика). — Алматы, 2001. — 344 с.
- Тагиева Т. Т. Фиброзно-кистозная мастопатия //Гинекология, 2003. — Т.7, №3. — С.141-148.
- Тарутінов В. І., Рось Н. В., Досенко І. В. та ін. Дисгормональні гіперплазії молочних залоз (мастопатії] і комплексна терапія з використанням ензимотерапії: Метод. реком. — К., 2001. — 20 с.
- Тарутинов В. И., Лигирда О. Ф. Тактика лечения дисгормональных гиперплазий молочных желез с учетом патогенетических механизмов развития заболевания // Азерб. журнал онкол. и смежных наук, 2003. — Т.10, №1. — С. 105-106.
- Ялкут С. И. Профилактика опухолей.М.: Книга плюс, 2006. 452 с.
- Hwist J. L., Moga J. F., Hogg J. P.// Clinical Inaging, 1998. — Vol. 22. N 2. — P. 95-98.
- Grio R., Cellura A., Germao R. et al.// Minerva Girncolegica, 1998. — Vol. 50 N3. —P. 101-103.
- Kotller M. L., Stwrzec A., Carre M. C. et al.// Int J Cancer, 1997. — Vol. 71. N 4. — P. 595-599.
- Сидоренко Л. Н. Мастопатия. М.: Медицина, 1987. — С. 25-150.
- Сидоренко Л. Н. Молочная железа. Как уберечь себя от рака. — СПб: Фолио пресс, 1998. — 704 с.
- Стариков В. И. Фиброзно-кистозная мастопатия // Междунар. мед. журн, 2002. — №1. — С. 144-148.







Комментировать