Острый аппендицит как наиболее частая хирургическая проблема во время беременности, нередко становящаяся причиной материнской и перинатальной смертности. Необходимость дифференциальной диагностики острого аппендицита у беременных женщин, обусловленная разнообразием симптомов, которые часто зависят от триместра беременности, во избежание позднего диагностирования данного заболевания.
О.А. Амельченя, Н.Е Николаев, Белорусский государственный медицинский университет
Острый аппендицит является наиболее частой хирургической проблемой во время беременности. Аппендицит во время беременности встречается относительно редко, но он является причиной материнской и перинатальной смертности. Опасность острого аппендицита во время беременности связана с разнообразием симптомов, которые часто зависят от триместра беременности, что в результате может привести к поздней диагностике данного заболевания. Целью данного исследования, было проведение ретроспективного анализа дифференциальной диагностики острого аппендицита у беременных.
Актуальность. Прошло почти две тысячи лет с того момента, как Аретеус из Каппадоции впервые описал червеобразный отросток, и уже 125 лет, как Р. Махоумд и Р. Кренлейн впервые в мире выполнили аппендэктомию [2]. Аппендицит по-прежнему занимает первое место среди неотложных хирургических заболеваний органов брюшной полости. Изучению данного заболевания посвящено большое количество исследований, но, несмотря на современные достижения науки и практики, допускаются диагностические ошибки.
Острый аппендицит также является наиболее частой хирургической проблемой во время беременности. Диагностика аппендицита у беременных женщин является очень ответственной задачей. Летальность беременных от аппендицита остается выше, чем у небеременных женщин. Из всех хирургических заболеваний острый аппендицит служит наиболее частой причиной фетальных потерь.
Согласно литературным данным острый аппендицит во время беременности встречается в 0,03-5,20% случаев [3, 6, 7, 9]. На первую половину беременности приходится 3/4 всех наблюдений [3, 5, 7]. Наиболее часто он возникает в I (19-32%) и II триместрах (44-66%) беременности, реже в III триместре (15-16%) и послеродовом периоде (6-8%) [1, 4, 8, 10].
Цель исследования. Провести ретроспективный анализ дифференциальной диагностики острого аппендицита у беременных.
Материалы и методы исследования. Исследование включало 252 беременные женщины, которые поступили в приёмное отделение 3 ГКБ в 2007 с диагнозом острый аппендицит. Все пациенты осматривались хирургом совместно с акушером-гинекологом, выполнялись общий анализ крови и мочи, при необходимости УЗИ органов малого таза, брюшной полости, забрюшинного пространства, диагностическая видеолапароскопия (ДВЛС). Объектом исследования были: возраст, срок гестации, симптомы, длительность заболевания, данные физикального обследования, лабораторных и инструментальных методов исследования.
Результаты и их обсуждение. В приёмном отделении из 252 женщин у 154 (61,1%) диагноз острого аппендицита был исключён. У 64 (41,6%) выявлена акушерско-гинекологическая патология, у 53 (34,4%) -заболевания желудочнокишечного тракта, у 23 -заболевания мочеполовой системы, у 4 (2,6%) – ОРВИ. У 10 (6,5%) женщин патологии не выявлено, так как они при осмотре жалоб не предъявляли, и при использовании дополнительных методов исследования отклонений от нормы не было. Одна из женщин обращалась в приемное отделение дважды. При первом обращении ей был выставлен диагноз острый гастрит, который симулировал эпигастральную фазу острого аппендицита. Через 17 часов, при повторном обращении ей была выполнена аппендэктомия по поводу острого флегмонозного аппендицита. 12 (7,2%) пациентов от предложенной госпитализации отказались, не смотря на то, что диагноз острого аппендицита у них не был исключен.
Все пациенты находились в приемном отделении не более одного часа. Дальнейшая лечебная тактика у беременных определялась в зависимости от характера выявленной патологии. Распределение больных в зависимости от лечебной тактики представлено в таблице №1.
Таблица№1 Распределение больных с учетом выбора лечебной тактики
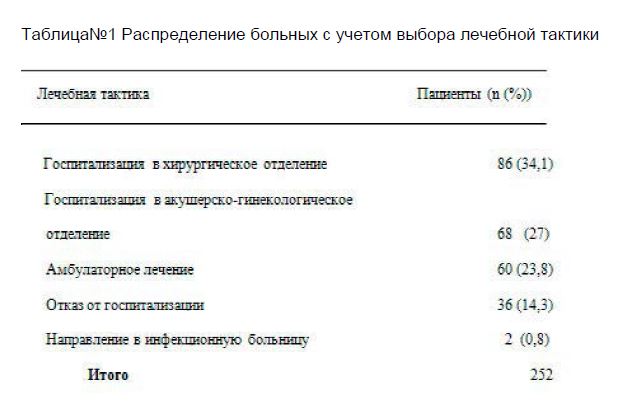
Как следует из таблицы №1 86 (34,1%) больных были госпитализированы в хирургический стационар. У данных беременных либо требовалось проведение дифференциальной диагностики острого аппендицита с другими заболеваниями, либо у них имелась его отчетливая клиника. 68 (27%) нуждались в более углубленном обследовании и лечении в акушерскогинекологическом отделении. 2 (0,8%) женщины были направлены в инфекционную больницу с диагнозом острый гастроэнтерит. Еще у 60 (23,8%) отсутствовали данные за острый аппендицит или другую патологию, которая требовала бы госпитализации в специализированное отделение. 36 (14,3%) больных, в том числе 12 с подозрением на острый аппендицит, о которых шла речь выше, от госпитализации отказались. Всем отпущенным женщинам было рекомендовано наблюдение терапевта и акушера-гинеколога, контроль лабораторных исследований и при необходимости повторная консультация хирурга.
Количество женщин в I триместре беременности составило 53 (21%), во II – 130 (51,6%), в III – 69 (27,4%).
Когда исключить острый аппендицит в приемном отделении не представлялось возможным, беременные госпитализировались в хирургическое отделение. С подозрением или четкой клиникой острого аппендицита в хирургическое отделение было госпитализировано 86 женщин. Средний возраст их составил 25,31±0,37 лет. 59 (68,6%) отмечали из перенесенных заболеваний только простудные, 17 (19,8%) в анамнезе имели акушерско-гинекологические заболевания, у 10 (11,6%) была другая патология (болезнь Боткина, гепатит «С», язвенная болезнь, хронический пиелонефрит).
Время от начала заболевания до госпитализации составило 17,2±1,2 ч. В первые 6 часов поступили 22 (25,6%) больных, спустя 7-12 ч – 17 (19,8%), 13-24 ч – 36 (41,8%) и свыше 24 ч – 11 (12,8%).
На основании данных клинического наблюдения за госпитализированными больными с подозрением на острый аппендицит, результатов лабораторно-инструментальных методов исследования, у 43 (50%) беременных, этот диагноз был исключен. Были выявлены заболевания желудочно-кишечного тракта, в 23 (26,7%) случаях акушерско-гинекологическая патология, в 3 (3,5%) -заболевания мочеполовой системы, в 1 (1,2%) — ОРВИ с абдоминальным синдромом.
Острый аппендицит установлен всего лишь в 16 (18,6%) случаях. Длительность с момента поступления до оперативного вмешательства у 7 (43,8%) беременных с острым аппендицитом составила 3 часа, у 3 (18,6%) — 4-6 ч, у 5 (31,3%) – свыше 6 ч, 1 (6,3%) – свыше 2х суток. Из 16 прооперированных женщин 5 (31,3%) были в I, 9 (56,3%) — во II и 2 (12,5%) — в III триместре беременности. Беременные женщины в I триместре в среднем прооперированы через 4,3 ч, во II – через 10,9 ч, в III-одна больная через 9 ч, другая – через 2 ч. Основными причинами задержки операции явились необходимость в дообследовании, а также динамическое «пассивное» наблюдение, отказ больной от операции.
Для оценки качества интраоперационной диагностики мы сравнили данные макроскопического описания червеобразного отростка и гистологического заключения. Отмечено, что у большинства больных макроскопическое описание при аппендэктомии и гистологическая форма острого аппендицита совпали, лишь у 2 отмечена гипо-и ещё у 2 гипердиагностика.
Для дифференциальной диагностики острого аппендицита потребовалось использование дополнительных инструментальных методов исследования. В 19 (22,1%) случаях выполнено УЗИ органов брюшной полости (ОБП), в 5 (5,7%) – УЗИ органов малого таза (ОМТ), в 8 (9,3%) – УЗИ ОБП в сочетании с УЗИ ОМТ, в 9 (10,5%) – ДВЛС, в 1 (1,2%) случае – УЗИ ОБП в сочетании с ДВЛС. У 44 (51,2%) больных дополнительные методы исследования не применялись, а диагноз острого аппендицита был исключен на основании клинико-лабораторных данных.
Главным достоинством ультразвукового исследования беременных с подозрением на острый аппендицит является возможность исключить другую хирургическую и акушерскогинекологическую патологии (холецистит, миома матки, перекрут ножки кисты правого яичника, угроза выкидыша, и др.). Кроме того УЗИ это неинвазивный, безопасный для матери и плода метод исследования с возможностью его повторного применения.
Видеолапароскопия -наиболее важный метод диагностики острого аппендицита в особенно трудных случаях, поскольку позволяет избежать напрасной аппендэктомии. Кроме того из диагностической может перейти в лечебную.
24 (28,2%) беременные, после исключения острого аппендицита, были переведены для дальнейшего лечения и наблюдения в акушерско-гинекологические отделения. Среднее время от госпитализации до перевода было 17,4 час. 46 (53,5%) женщин после дообследования выписаны из хирургического отделения, под наблюдение акушера-гинеколога женской консультации. Средняя продолжительность нахождения больных в хирургическом стационаре составила 1,6 дня.
На основании проведенного исследования в процессе дифференцальной диагностики выявлено значительное количество заболеваний, которые представлены в таблице №2.
Таблица№2 Заболевания, диагностированные, у беременных

Основная часть женщин 131 (52%), из всех поступивших в 3 ГКБ с подозрением на острый аппендицит, были во II триместре беременности, 53 (21%) — в I триместре, 68 (27%) — в III.
В первом триместре беременности доминировали заболевания желудочно-кишечного тракта — 58,8%. Из всех заболеваний ЖКТ основное место занимала кишечная колика, причина возникновения которой, вероятно, повышение уровня прогестерона, который оказывает влияние на тонус гладкой мускулатуры кишечника. Акушерско-гинекологическая патология составила 31,4%. По поводу острого аппендицита прооперировано 9,8% беременных женщин.
Во втором триместре также преобладали заболеваний ЖКТ 41,9%. На долю акушерскогинекологической патологии пришлось 35,5%. Характерными для этого триместра так же являлись заболевания мочевыделительной системы (15,3%), причиной развития которых, помимо гормональных сдвигов, являются и механические факторы (сдавление мочеточников маткой, ротирование матки вправо). У 7,3% диагностирован острый аппендицит.
В третьем соотношение заболеваний ЖКТ и акушерско-гинекологической патологии было примерно равным 41,9% и 43,5%. Заболеваний мочевыделительной системы составили 11,3%. У 3,2% выявлен острый аппендицит.
Выводы.
Диагностика острого аппендицита у беременных представляет собой трудную задачу неотложной хирургии.
У беременных больных с абдоминальным болевым синдромом имеет место гипердиагностика острого аппендицита. Это обусловлено трудностями диагностики острого аппендицита у беременных, а также боязнью врачей амбулаторного звена пропустить острую хирургическую патологию.
Среди заболеваний, которые могут симулировать острый аппендицит, чаще всего встречаются акушерско-гинекологическая патология (41,6%), патология желудочно-кишечного тракта (34,4%), мочевыделительной системы (14,9%).
Беременных с подозрением на острый аппендицит целесообразно госпитализировать в многопрофильную клинику, которая имеет опыт и располагает условиями для оказания им круглосуточной специализированной хирургической и акушерско-гинекологической медицинской помощи.
Литература
- Серов, В. Н. Практическое акушерство: рук. для врачей / В. Н. Серов, А. Н. Стрижаков, С. А. Маркин. М.: Медицина, 1997. 512 с.
- Пронин В. А. Патология червеобразного отростка и аппендэктомия / В. А. Пронин, В. В. Бойко. Х.: СИМ, 2007. 271 с., С 12–13.
- Подзолкова Н. М. Актуальные вопросы акушерства и гинекологии / под ред. А. Н. Стрижакова, А. И. Давыдова, Л. Д. Белоцерковцевой. Москва-Сургут, 1996.
- Аl-Mulhim, А. А. // Int. Surg. 1996. Vol. 81, № 3. P. 295–297.
- Attapattu, A.A. [et al.] // Ceylon Med. 1996. Vol. 41, № 3. P. 104–106.
- Bailey, L. E. [et al.] // Amer. J. Surg. 1986. Vol. 52, № 4. P. 218–221.
- Barros, F. [et al.] // Rev. Pol. Med. 1991. Vol. 109. P. 9–13.
- Konlowski, A. [et al.] // Wiad Lek. 1992. Vol. 45, № 13–14. P. 494–497.
- Mazze, R. J. // Obstet. Gynec. 1991. Vol. 77, № 6. P. 835–840.
- Tamir. I. L., Bongard, F. S., Klein, S. R. // Amer. J. Surg. 1990. Vol. 160, № 6. P. 571–575.








Комментировать