Результаты лабораторной, клинической и инструментальной диагностики хронического урогенитального трихомониаза. На клинических примерах показана эффективность лечения этого заболевания комбинированным лекарственным препаратом сафоцид.
Р. М. Абдрахманов, Б. В. Халилов, А. Р. Абдрахманов, Кафедра дерматовенерологии Казанского государственного медицинского университета
В статье представлены результаты лабораторной, клинической и инструментальной діагностики хронического урогенитального трихомониаза. На клинических примерах показана эффективность лечения этого заболевания комбинированным лекарственным препаратом сафоцид.
Урогенитальный трихомониаз является инфекционно-воспалительным заболеванием мочеполовой системы, вызываемым простейшим одноклеточным паразитом Trichomonas vaginalis. Инфекция передается преимущественно половым путем и может протекать как в виде бессимптомного носительства, так и в клинически выраженных формах. Инкубационный период варьируется от 4 до 28 дней примерно у 50% больных, но может сокращаться до 1—3 дней. Болезнь не имеет сезонного характера, заболеваемость различных слоев населения во всем мире примерно одинаковая [1]. Трихомониаз мочеполовой системы по своей значимости является одной из наиболее актуальных проблем современной венерологии, поскольку это заболевание регистрируется в Российской Федерации с частотой около 200 случаев на 100 тыс. населения и занимает одно из первых мест в структуре инфекций, передаваемых половым путем [2]. Трихомониаз был и остается одним из самых трудно излечимых заболеваний мочеполовой сферы [3]. В настоящее время стадию урогенитального трихомониаза определяют по сроку заражения и на основании клинических проявлений, что носит субъективный характер и затрудняет диагностику и соответственно лечение бессимптомных и хронических форм трихомониаза [4].
Трудности диагностики трихомонадной инфекции у мужчин обусловлены рядом причин, наиболее важными из которых являются две:
- наличие большого количества морфологически измененных форм влагалищных трихомонад, не всегда поддающихся микроскопической идентификации;
- некоторые особенности анатомического строения мужской уретры. При трихомонадном поражении простатической части уретры и придаточных половых желез за счет барьерной функции мембранозного сфинктера иногда не удается обнаружить возбудителя в биопробе из передней уретры.
Наши наблюдения показывают, что число ложноотрицательных результатов при выявлении трихомонад рутинными методами остается достаточно большим и даже преобладает над ложноположительными результатами. Возможно, это связано с некоторыми техническими погрешностями, допущенными при заборе биоматериала. Визуальная топическая диагностика (например, при уретроскопии) с одновременным трансуретральным забором биологической пробы из очагов поражения и верификацией возбудителя различными методами лабораторной диагностики повышает выявляемость этиологии уретрита. Проведение уретроскопии позволяет прижизненно выявлять различные воспалительные и дегенеративно-дистрофические изменения, вызванные патогенными микроорганизмами, в том числе и влагалищными трихомонадами.
Материалы и методы.
На базе кафедры дерматовенерологии Казанского Государственного медицинского университета проведено обследование и лечение 161 пациента в возрасте от 21 до 48 лет (средний возраст — 33,2 ± 1,2 г) с диагнозом хронический рецидивирующий трихомониаз с давностью заболевания от 6 мес до 2 лет (в среднем — 1,2 ± 0,3 г).
Лабораторную диагностику трихомонадной инфекции проводили согласно клиническим рекомендациям Российского общества дерматологов и венерологов «Дерматовенерология» (2010 г.) раздел «Урогенитальный трихомониаз».
Верификация возбудителя трихомониаза базировалась на обнаружении Tr. vaginalis с помощью следующих тестов: микроскопическое исследование нативного препарата в темном поле зрения; микроскопическое исследование препарата, окрашенного 1% раствором метиленового синего и по Грамму; культуральное исследование биоматериала пациента.
Инструментальную топическую диагностику проводили с помощью ирригационного оптического световолокнистого цифрового уретроскопа «RZ» производства Германии.
Результаты и обсуждение.
Оптическая световолоконная цифровая видеоуретроскопия с компьютерной обработкой данных была выполнена 161 больному по поводу хронического рецидивирующего трихомониаза. Ее результаты представлены в таблице.
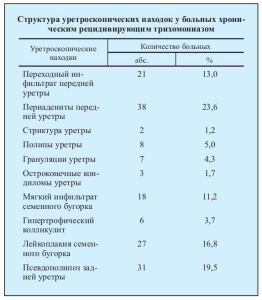
Как видно из таблицы, наиболее часто наблюдались следующие поражения: воспалительный процесс уретральных желез — 38 (23,6%) случаев, псевдополипоз задней уретры — 31 (19,5%), лейкоплакия семенного бугорка — 27 (16,8%) и мягкий инфильтрат семенного бугорка — 18 (11,2%). Хотя некоторые исследователи [1] считают, что патоморфологические изменения слизистой оболочки уретры, вызванные трихомонадной инфекцией, не являются специфическими, мы все же отметим некоторые топические особенности этого заболевания. В частности, воспалительный процесс при трихомонадном уретрите в настоящее время носит поверхностный характер, в отличие от того, что описывалось в специальной научной литературе в середине и конце XX века. Другой особенностью является частое образование мягких инфильтратов слизистой оболочки уретры, тогда как твердый инфильтрат практически не встречается. Обращает на себя внимание очаговое расположение мягких инфильтратов, которые сравнительно легко распознаются при уретроскопии и являются дополнительным критерием для постановки диагноза. При мягких инфильтратах семенного бугорка слизистая оболочка гиперемирована и отечна, сосудистый рисунок не просматривается, эпителиальный покров матовый и легко кровоточит при касании тубусом уретроскопа. Количество и размеры мягких инфильтратов варьируют и могут локализоваться в любом отделе уретры, а их распространенность обычно коррелирует с продолжительностью заболевания.
Известно, что T. vaginalis посредством ряда агрессивных протеаз, и в частности, гликопептида, названного клеточным разъединяющим фактором (КРФ), разрыхляет межклеточные связи и стимулирует очаговое воспаление в подслизистом слое. Именно этим можно объяснить формирование инфильтратов слизистой оболочки уретры у мужчин, длительно страдающих трихомониазом [5]. Лечение трихомонадной инфекции представляет серьезную проблему, так как обычно ее трактуют как моноинфекцию без учета сопутствующей микробной флоры. Недооценка микробных ассоциаций при трихомониазе приводит к тому, что во время лечения процистоцидными средствами, не действующими на фагоцитированные микробы, освобождающиеся при гибели трихомонад микроорганизмы обеспечивают поддержание воспалительного процесса, который в последующем часто рассматривается как посттрихомонадное поражение мочеполового тракта. Эти изменения, принимаемые за неизлеченный трихомониаз, хорошо поддаются лечению антибиотиками широкого спектра действия, воздействующими на другие агенты микробной ассоциации.
Урогенитальные трихомонады и другие микроорганизмы, являясь членами сложного паразитоценоза, оказывают определенное влияние друг на друга. Направленность этих сложных взаимоотношений до конца еще не изучена. Наличие у трихомонад специфических рецепторов эстрадиола и дигидротестостерона при хронизации процесса может служить фактором, обусловливающим развитие гиперпластических процессов в гормонально зависимых тканях: у женщин — гиперплазии эндометрия и миомы матки, а у мужчин — аденомы предстательной железы. Эти осложнения предотвращаются своевременным и адекватным лечением трихомонадной инфекции [6].
В настоящее время многие исследователи [7] отмечают:
- высокую частоту развития инфильтративных форм воспаления, нарушающих микроциркуляцию в очаге воспаления и соответственно затрудняющих доступ лекарственных средств к тканям и клеткам-мишеням;
- быструю биотрансформацию бактериальной флоры; — высокую резистентность к антибактериальной терапии сформировавшихся биопленок микроорганизмов. При этом, согласно последним данным, доза антибактериальных препаратов, эффективная в отношении чистой культуры клеток, при выявлении «планктонных» клеток должна быть удвоена, а в случае наличия биопленок микроорганизмов — утроена;
- трудности при достижении необходимой бактерицидной и даже бактериостатической концентрации лекарственных препаратов, вводимых перорально и парентерально, в органах, имеющих выраженные биологические барьеры. Попытки преодолеть это повышением доз антибактериальных препаратов и удлинением курса приводят к развитию дисбиоза.
Для этиотропного лечения в комплексной терапии хронической рецидивирующей трихомонадной инфекции мы с успехом применяем комбинированный лекарственный препарат сафоцид с противопротозойным, противогрибковым и антибактериальным эффектом. Препарат назначается внутрь однократно за 1 ч до еды или через 2 ч после еды. С целью повышения эффективности лечения дополнительно использовали аппаратные методы терапии, основанные на форетических свойствах физических полей, в частности магнитного поля, что было обусловлено рядом причин. Во-первых, магнитное поле, воздействуя на биологические мембраны, облегчает перенос лекарственных средств трансмембранно в клетки тканей патологических, в том числе осумкованных, очагов [8]. Вовторых, все виды низкоамплитудных физических полей, к которым относится и магнитное, повышают бактерицидные свойства антисептиков, антибиотиков [9].
В качестве примера приводим следующие клинические наблюдения.
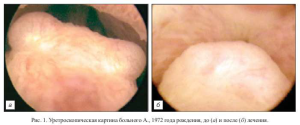
1. У больного А., 1972 г. р., наблюдалось периодическое обострение хронического уретропростатита, резистентного к антибактериальным препаратам широкого спектра действия. При оптиковолоконной цифровой видеоуретроскопии были обнаружены инфильтраты семенного бугорка в виде «головы лягушки». В смывах с задней уретры с последующим посевом на питательную среду СКДС выявлены трихомонады. Поставлен диагноз: урогенитальный трихомониаз. Хронический тотальный уретрит. Инфильтративный колликулит. Проведенное лечение препаратом сафоцид в сочетании с местными процедурами способствовало полной санации очагов воспаления и купированию симптомов трихомониаза. Рецидивов заболевания в течение последующих 2 лет диспансерного наблюдения не отмечалось (рис. 1).
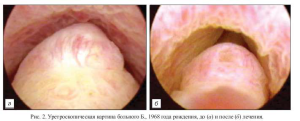
2. Больной Б., 1968 г. р., житель города Казани, в течение ряда лет безуспешно лечился в государственных и частных профильных медицинских центрах по поводу торпидно протекающего урогенитального трихомониаза с неоднократными рецидивами. Заболевание клинически проявлялось частыми обострениями уретропростатита. Больной жаловался на чувство дискомфорта в мочеиспускательном канале и периодически возникающий зуд в уретре, усиливающийся после приема алкоголя.
Проведена уретроскопия. В передней уретре определены множественные воспаленные уретральные железы, в простатическом отделе уретры — массивный инфильтрат семенного бугорка, с поверхности которого трансуретрально был взят биоматериал для микроскопического исследования и обнаружены трихомонады. Диагноз: урогенитальный трихомониаз. Хронический тотальный уретрит. Инфильтративный колликулит.
Больному, наряду с местным и аппаратным лечением, был назначен сафоцид. Через 1 мес после окончания комплексного лечения отсутствие возбудителя трихомонадной инфекции было подтверждено результатами лабораторных и инструментальных методов исследования. В течение последующих 2 лет рецидивов заболевания не зафиксировано (рис. 2).
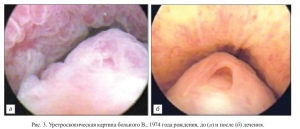
3. Больной В., 1974 г. р., периодически жаловался на зуд в уретре, расстройства акта мочеиспускания, снижение сексуальной функции. Неоднократно лечился по поводу хронического рецидивирующего трихомониаза в течение нескольких лет. При эндоскопическом исследовании в простатическом отделе уретры выявлены множественные псевдополипы, инфильтраты семенного бугорка; осуществлен забор материала, в котором обнаружены трихомонады. Диагноз: урогенитальный три- хомониаз. Хронический тотальный уретрит. Инфильтративный колликулит. Псевдополипоз задней уретры. После проведенного комплексного лечения с использованием сафоцида больной жалоб не предъявляет, анализ на трихомонады отрицательный. Данные повторной эндоскопии соответствуют нормальной уретроскопической картине (рис. 3).
Таким образом, применение комбинированного препарата сафоцид в комплексном лечении хронического рецидивирующего трихомониаза обеспечивает санацию очага трихомонадной инфекции у больных, что позволяет рекомендовать данное средство для использования в практическом здравоохранении.
ЛИТЕРАТУРА
- Ильин И. И. Негонококковые уретриты у мужчин. 4-е изд. М.: Мед. книга; 2005.
- Фриго Н. В. и др. Лабораторная диагностика ИППП в Российской Федерации. Результаты национального исследования. Вестн. дерматол. 2008; 5: 33—41.
- Буданова П. В., Асланов А. Г. Актуальные вопросы диагностики и лечения урогенитального трихомониаза. Вопр. гин., акуш. и перинатол. 2008; 3: 88—92.
- Захаркин Ю. Ф. Этиологическая структура воспалительных заболеваний урогенитального тракта среди социально адаптированных групп населения и роль Trichomonas vaginalis в их возникновении в связи с устойчивостью штаммов возбудителя к действию лекарственных препаратов: Автореф. дис. канд. мед. наук. СПб.; 2005.
- Costa a Silva T. The surface charge or Trichomonas foctur. J. Protoozool. 2007; 29 (4): 551—555.
- Клименко Б. В. Трихомонид мужчин, женщин и детей. СПб.; 2001. 7.
- Переверзев А. С., Коган М. И. Инфекции и воспаление в урологии. М.: АБВ — пресс; 2008.
- Боголюбов В. М., Пономаренко Г. Н. Общая физиотерапия. М. 9. Эльпинер И. Е. Ультразвук и его применение в науке и технике. М.; 2003; т. 1: 33—36.






Комментировать