Более восьмидесяти процентов людей, рано или поздно, сталкиваются с болью в спине. Многие доктора, до сих пор придерживаются мнение, что в группу риска, прежде всего входят люди преклонного возраста (за шестьдесят), то сейчас, патология диагностируется даже в двадцатилетнем возрасте (хотя, естественно наиболее уязвимый возраст: 50-65 лет). В 25% случаев это мужчины, около 33% — женщины.
В районе ста миллиардов долларов ежегодно выделяется в Америке для борьбы со столь распространенной проблемой, потому, она отражается не только на уровне трудоспособности, социальной активности, данных медицинской статистики, но и на экономическом звене государства (данные Ассоциации спинальной хирургии).
Так называемая специфическая боль в спине возникает в десяти процентах случаев, не более. К примеру, компрессионная радикулопатия пояснично-крестцовых корешков встречается всего в 2-4 % всех пациентов, с жалобами на боль в спине. Именно специфическую боль должен стремиться выявить специалист первично, начиная диагностический поиск. К сожалению, неспецифическая боль охватывает остальные 80-90% всех случаев.
Согласно данным множества источников, наиболее частой причиной возникновения боли в спине, является остеохондроз. Длительное давление на несостоятельные позвонки и высокая нагрузка на позвоночник, в итоге приводят к миофасциальному синдрому. Это и есть истинная неспецифическая боль, обусловленная нагрузкой на межпозвоночный диск, что в итоге стает первопричиной ее возникновения.
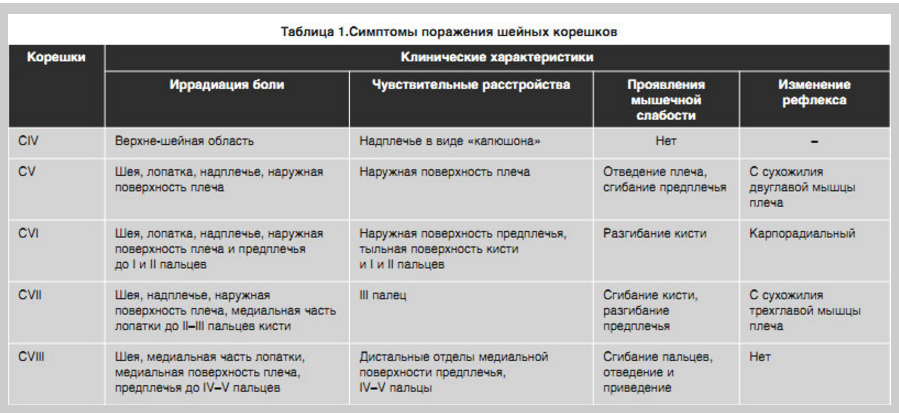 Возможности диагностической программы позволяют дифференцировать, какая именно боль у того или иного пациента (специфическая или неспецифическая). Большую роль играет грамотный сбор анамнеза жизни и заболевания. Первоначально, естественно, должны исключаться заболевания, которые могут нести угрозу для жизни. Симптомы таких заболеваний, были названы Европейской Ассоциацией «красными флажками». К ним относятся:
Возможности диагностической программы позволяют дифференцировать, какая именно боль у того или иного пациента (специфическая или неспецифическая). Большую роль играет грамотный сбор анамнеза жизни и заболевания. Первоначально, естественно, должны исключаться заболевания, которые могут нести угрозу для жизни. Симптомы таких заболеваний, были названы Европейской Ассоциацией «красными флажками». К ним относятся:
- Проявление стойкого болевого синдрома в области спины, в возрасте до пятнадцати и старше пятидесяти лет;
- Возникновение боли, независящей от нагрузки на позвоночник и, соответственно, не проходящей в щадящем положении (лежа, в покое);
- Наличие боли в спине при отсутствии травм;
- Нарастание, прогрессия болевого синдрома;
- Наличие отягощенной наследственности в плане онкогенных заболеваний;
- Наличие симптома гипертермии на фоне боли в спине;
- Стремительное снижение веса после возникновения боли в спине;
- Симптомы длительной «скованности» в утреннее время;
- Наличие признаков поражения головного мозга (нарушение чувствительности, парезы, параличи и другие);
- Изменения в клинических анализах крови и мочи.
Если таких симптомов не имеется при объективном осмотре, тогда относим клинику к проявлению неспецифической боли в спине. В этом случае, диагностический поиск прекращается, оказывается симптоматическое лечение в чистом виде, в основе которого лежит обезболивание. Но, при том, доктор не должен забывать, что на ряду с неспецифической, даже выраженной болью, у многих пациентов могут быть дегенеративно-дистрофические изменения в позвоночнике, без проявления какого-либо дискомфорта и боли! На снимке МРТ, выявляются грыжи межпозвоночных дисков у ста процентах случаев, в возрасте старше шестидесяти лет! Но, рентген-исследование не входит в перечень специфического, рутинного обследования у людей с вертеброгенной болью, во всех странах мира. Такие методы (Рентгенография, МРТ,КТ), назначаются только при подозрении на наличие органического поражения позвоночника, или специфической боли (весь перечень «красных флажков», как проявлений тяжелых заболеваний различного генеза). Особенно специфическим проявлением, является боль в спине на фоне гипертермии, после перенесенных инфекционных заболеваний, или у иммуннодефицитных лиц, а также при наличии воспалительных очагов в мягких тканях. Признаки воспаления в общеклинических анализах, служат дополнительным поводом для продолжения поиска очагов воспаления, в том числе эпидуральных абсцессов.
 Ночные боли, снижение массы тела, отсутствие облегчения в покое и щадящем положении, не редко говорит о наличии ракового образования. Также, одной из грозных причин специфической боли в спине, является аневризма брюшной аорты, и стоит обратить внимание на живот пациента, нет ли там «пульсирующей опухоли». Стоит искать компрессионные переломы при жалобах на травму, ревматическое поражение – при жалобах на длительную скованность в утреннее время, непроходящую боль в спине. Компрессия нервных окончаний может подтвердиться, в случае жалоб на сниженную чувствительность, слабость в ногах, проблемы (задержка) мочеиспускания.
Ночные боли, снижение массы тела, отсутствие облегчения в покое и щадящем положении, не редко говорит о наличии ракового образования. Также, одной из грозных причин специфической боли в спине, является аневризма брюшной аорты, и стоит обратить внимание на живот пациента, нет ли там «пульсирующей опухоли». Стоит искать компрессионные переломы при жалобах на травму, ревматическое поражение – при жалобах на длительную скованность в утреннее время, непроходящую боль в спине. Компрессия нервных окончаний может подтвердиться, в случае жалоб на сниженную чувствительность, слабость в ногах, проблемы (задержка) мочеиспускания.
Если врачом зафиксированы участки мышечной гиперестезии, мышечного напряжения, ограничения движений в определенном сегменте позвоночника – стоит задуматься о мышечно-тоническом синдроме, возникающем на фоне ноцицептивной импульсации, исходящей от пораженных избыточной динамической, статической нагрузкой, позвоночных дисков. В состоянии покое, лежа, с согнутыми ногами в коленных, тазобедренных суставах – боль менее интенсивна, усиливается при перемене положения тела (сгибания, разгибания).
При выраженной нагрузке на мышечный аппарат, может возникать миофасциальная боль. Пальпаторно, такие мышцы напряжены, спазмированны («тугой тяж»), определяются так называемые тригерные зоны. Раздражение таких зон вызывает выраженную местную боль.
Естественно, терапия больных с неспецифическим болевым синдромом, должна быть направлена на преодоление болевого синдрома, для возвращения его в обычный ритм жизни. Не менее важным аспектом служит и цель предупреждения хронизации процесса, а отсутствие даже такового, симптоматического лечения, будет неизбежно вести к постепенному прогрессу патологии. Все сводится к тому, что сам больной должен понимать, какова его роль в лечении, и на сколько от него зависит его же благополучие в будущем.
В терапии пациентов с болевым синдромом, помимо основной фармакотерапии, хорошо себя показали средства, направленные на улучшение микроциркуляции, стимуляцию клеточного дыхания. Это препараты гинкго билоба, а также фосфолипиды (лецитин), способствующие репарации поврежденных мембран. Разумно применение их в комплексе с средствами, содержащими витамины группы В. Наиболее удобными в применении и, соответственно, позитивно влияющими на комплаенсность, являются комплексные средства.
Продолжение следует
Константин Орханский,
к.м.н,
врач-невролог
Все статьи автора К. Орханский









Комментировать