Артериальная гипертония и менопауза. Оценка распространенности АГ у женщин в постменопаузе. Результаты проведенных исследований.
Т.Е.Морозова, ГОУ ВПО Московская медицинская академия им. И.М.Сеченова
Артериальная гипертония (АГ) остается одним из наиболее распространенных сердечно-сосудистых заболеваний, приводящих к поражению органов-мишеней и высокой сердечно-сосудистой смертности. Так, по данным Центра профилактической медицины, распространенность АГ в России со ставляет среди мужчин 39,2%, среди женщин –41,1%. Это обусловливает важность раннего, адекватного и комплексного лечения больных АГ.
При определении тактики лечения и при выборе антигипертензивных препаратов у больных АГ необходим индивидуализированный подход к особым группам пациентов и к каждому конкретн му больному. При этом важно учитывать множество факторов, таких как степень АГ, наличие модифицируемых и немодифицируемых факторов риска, субк- линические и клинические поражения органов-мишеней, особенности гемодинамики, характер сопутствующих заболеваний и др.
Большое внимание в настоящее время уделяется совершенствованию и оптимизации фармакотерапии АГ в отдельных группах пациентов, в частности у женщин в период перименопаузы.
Проблемы фармакотерапии АГ у женщин в постменопаузе, активно поднимаемые в последнее время, не случайны. Более серьезная эпидемиологическая ситуа- ция в плане сердечно-сосудистой заболеваемости и смертности у мужчин привела к недооценке значимости этой проблемы у женщин.
Перименопаузой называют период от появления первых климактерических симптомов (изменение менструального цикла, симптомы эстрогендефицитного состояния) до 2 лет после последней самостоятельной менструации. Период постменопаузы увеличивает риск возникновения сердечно-сосудистых заболеваний и ухудшает течение уже имею- щейся патологии. С каждым последующим десятилетием жизни частота смерти жен- щин от сердечно-сосудистых заболеваний возрастает в 3–5 раз. Во многом это связа- но с тем, что после 50 лет у них отмечается выраженная тенденция к увеличению частоты АГ, о чем свидетельствуют многочисленные исследования. В частности, по дан- ным исследования NHANES III, после 59 лет у женщин отмечается максимальная частота АГ. В эпидемиологическом исследовании по изучению АГ в женской популяции было обнаружено, что АГ у женщин с климактерическим синдромом наблюдается в 2 раза чаще, чем у женщин того же возраста с сохраненным циклом. Если до 50 лет распространенность АГ в среднем в популяции значительно выше среди мужчин, то после 50 лет отмечается увеличение частоты АГ среди женщин и в дальнейшем женщины значительно превосходят мужчин по этому показателю.
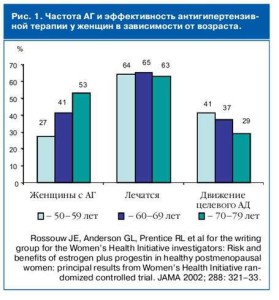
Для оценки распространенности АГ у женщин в постменопаузе специально было проведено исследование Women’s Health Initiative (WHI). В нем принимали участие 98 705 женщин в возрасте 50–79 лет. Частота встречаемости АГ у женщин в зависимости от возраста и эффективность антигипертензивной терапии представлена на рис. 1.
Патогенез АГ у женщин в период менопаузы
Патогенез АГ у женщин в период менопаузы имеет ряд особенностей. Так, в одной и той же возрастной группе у лиц мужского пола артериальное давление (АД) выше, чем у женщин до периода менопаузы. Это позволяет предполагать, что женские половые гор- моны оказывают защитное действие в отношении развития АГ. Однако в период, когда происходит существенное снижение уровня эстрогенов в крови, значение АД у женщин не претерпевает изменений. Уровень АД начинает увеличиваться спустя несколько лет. Бо- лее того, заместительная гормонотерапия эстрогенами не снижает АД. Это позволяет предположить, что снижение уровня женских половых гормонов является важным, но не единственным фактором патогенеза АГ у женщин.
Важную роль в патогенезе АГ у женщин может играть и увеличение уровня андроге- нов в крови. Повышение уровня тестостерона приводит к увеличению активности симпа- тоадреналовой (САС) и ренин-ангиотензин-альдостероновой (РААС) систем. Тестостерон может оказывать прямое действие на канальцы почек, способствуя задержке натрия в ор- ганизме. Кроме того, тестостерон увеличивает уровень в крови эндотелина и усиливает оксидативный стресс. Все это может оказывать комплексное влияние на уровень АД в постменопаузе.
Перименопаузальный период ассоциируется у значительного количества женщин с развитием не только АГ, но и отягощающих ее течение ожирения, инсулинорезистентнос- ти, дислипидемии. Дефицит эстрогенов приводит к изменению типа распределения жиро- вой ткани с периферического (глютеофеморального), характерного для женщин в преме- нопаузе, на центральный (абдоминально-висцеральный), более характерный для мужчин. Накопление абдоминальной жировой ткани в свою очередь приводит к инсулинорезистентности с компенсаторной гиперинсулинемией, повышению синтеза липопротеидов очень низкой плотности в печени, повышению уровня триглицеридов и снижению уровня холестерина липопротеидов высокой плотности, а так же к повышению АД. В конечном итоге формируется клиническая картина менопаузального метаболического синдрома. На фоне гиперинсулинемии прогрессирует эндотелиальная дисфункция: повышается проду- кция эндотелием вазоконстрикторов (эндотелина-1, тромбокса на А2), снижается образо- вание вазодилататоров (оксида азота, простациклина). Взаимное влияние АГ, ожирения, инсулинорезистентности, гиперинсулинемии, формирующие метаболический синдром, определяет более тяжелое течение сердечно-сосудистой патологии, высокую частоту цереброваску лярных осложнений.
Особенности течения АГ в постменопаузе
Течение АГ в период постменопаузы имеет ряд особенностей. Часто отмечаются повышенная чувствительность к хлориду натрия и прирост общего периферического сосудистого сопротивления, повышенная реактивность сосудов на норадреналин и как следствие – чрезмерный рост АД в ответ на психоэмоциональный стресс, нарушение ре- гуляции выброса катехоламинов и высокая вариабельность АД в течение суток.
Качество жизни женщин в постменопаузе определяется не только наличием хронических соматических заболеваний, но и специфическими климактерическими расстройствами. Нейровегетативные и психоэмоциональные расстройства относятся к наиболее ранним и самым частым клиническим проявлениям периода постменопау- зы. У многих женщин они возникают задолго до менопаузы, а к ее наступлению эти симптомы фиксируются у 70–80%. Классическими, по сути патогномоничными сим- птомами нейровегетативного плана являются приливы и нарушения гемодинамики.
Психоэмоциональные проявления постменопаузы наблюдаются даже чаще, чем нейровегетативные, однако они не столь патогномоничны.
Наличие климактерического синдрома в свою очередь усугубляет течение заболеваний сердечно-сосудистой системы, особенно АГ.
Одним из возможных подходов к ведению таких больных является назначение заместительной гормональной терапии. Применение такой терапии после хирургического и возрастного выключения функции яичников может оказывать кардиопротективный эффект наряду с положительными эффектами на другие органы и системы. Женские половые гормоны оказывают защитное влияние на сердечно-сосудистую систему. Их эффекты заключаются в прямом влиянии на сосудистую стенку и в опосредованном влиянии на липидный обмен, метаболизм глюкозы, инсулина, гомоцистеина, систему гемостаза, распределение жира и пр. Влияние на сосудистую стенку реализуется за счет повышения концентрации простагландинов, снижения секреции тромбоксанов, повышения уровня эндотелий расслабляющего фактора и антагонистического действия по отношению к рецепторам кальция. Эстрадиол стимулирует синтез и выделение оксида азота эндотелием.
Наряду с положительным влиянием эстрогенов на сердечно-сосудистую систему в последнее время много дискуссий вызывают данные о возможном противовоспалитель- ном влиянии эстрогенов, что, возможно, может играть роль при склонности к тромбозам, особенно в 1-й год лечения. Установлено повышение С-реактивного белка и Е-селектина на фоне оральных эстрогенов, что не отмечено при трансдермальных формах.
Опыт последних 2 десятилетий свидетельствует так же о том, что у женщин, принимающих пероральные контрацептивы, может наблюдаться небольшое, но достоверное повышение АД, как правило, в пределах нормальных значений. Величина подъема АД варьирует в зависимости от популяции, а также доз эстрогенов и прогестерона, входящих в препарат. В настоящее время пероральные контрацептивы содержат более низкие до- зы эстрадиола, чем используемые ранее препараты, и частота встречаемости АГ, инду- цированной приемом контрацептивных средств, должна снизиться.
В целом, практика показывает, что широкое применение заместительной гормональной терапии, с одной стороны, зачастую ограничено противопоказаниями, побочными реакциями, нередкими отказами женщин от приема «гормонов», с другой – далеко не всегда позволяет добиться контроля уровня АД. В связи с этим актуальным является по- иск оптимальных антигипертензивных лекарственных средств для этой категории больных.
Подходы к терапии
Высокий риск развития сердечно-сосудистых заболеваний у женщин в постменопаузе требует дифференцированного выбора рациональной фармакотерапии АГ в постменопаузальном периоде с учетом тех патологических процессов, которые являются следствием дефицита эстрогенов.
Особенности клиники АГ в перименопаузе выдвигают ряд требований к используемым лекарственным препаратам.
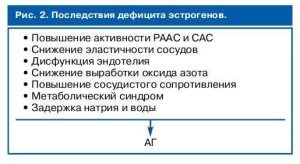
Патогенетически оправданным является выбор препаратов, снижающих активность РААС и САС, влияющих на дисфункцию эндотелия, проявления метаболического синд- рома, способствующих нормализации водноэлектролитного обмена (рис. 2).
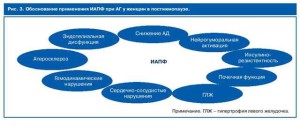
Препаратами выбора в лечении АГ у женщин в постменопаузе могут являться ингибиторы ангиотензинпревращающего фермента (ИАПФ), так как они обладают схожим с эстрогенами влиянием на РА АС, общее периферическое сопротивление сосудов, меха- низмы развития гипертрофии миокарда левого желудочка и стенки сосудов (рис. 3).
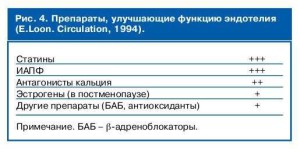
Во многом это определяется тем, что ИАПФ на ряду со статинами оказывают наибольшее влияние на функцию эндотелия (рис. 4).
ИАПФ лидируют среди антигипертензивных средств по числу назначений.
Монотерапия ИАПФ способствует уменьшению выраженности нейровегетативных и пси- хоэмоциональных нарушений у женщин в постменопаузе при наличии климактерического синдрома легкой или средней степени тяжести без дополнительной заместительной гор- мональной терапии. Хорошая антигипертензивная эффективность ИАПФ сочетается со снижением частоты наиболее типичных жалоб: «приливов», потливости, покраснения кожи, нарушений сна, головокружения. Длительная терапия ИАПФ способствует нормализации циркадианного ритма АД и его вариабельности.
Наиболее обоснованным представляется применение современного ИАПФ длительного действия с высокой аффинностью к тканевому АПФ. Именно тканевые компоненты РА АС вызывают хронические неблагоприятные и трудноустранимые последствия. Так, в миокарде локально синтезирующийся ангиотензин II активирует протоонкогены (факторы, регулирующие процессы клеточного роста и деления) и вызывает развитие гипертрофии мышечных волокон и изменение архитектоники миокарда. Аналогично развиваются изменения в гладкой мускулатуре периферических сосудов с ее последующей гипертрофией. В почках чрезмерная активация локальной РА АС способствует развитию клубочковой гипертензии (повышение внутриклубочкового давления) и последующей гибели клубочков. По данным V.Dzau, 90% всего объема РА АС приходится на органы и ткани, среди которых сосудистый эндотелий занимает 1-е место, поэтому гиперактивация РА АС является непременным атрибутом эндотелиальной дисфункции.
Одним из ИАПФ с высокой аффинностью к тканевым компонентам РА АС является хинаприл (Аккупро), в отношении эффективности и безопасности которого имеется доста- точно большая доказательная база, включающая и российские, и зарубежные исследова- ния: МЕРКУРИЙ, ЭКО, TREND и пр. Так, по данным российских многоцентровых иссле- дований, проведенных с участием более 2 тыс. пациентов, хинаприл показал хорошую антигипертензивную эффективность. В российском многоцентровом контролируемом ис- следовании ЭКО [Эффективность терапии А кк упро (Квинаприлом) и немедикаментозных мероприятий по изменению образа жизни у больных АГ и дополнительными факторами риска, в том числе с метаболическим синдромом], проводимом в 18 городах России, про- демонстрирована эффективность Аккупро в снижении АД и достижении его целевых значений в условиях реальной амбулаторной практики у пациентов, имеющих несколько фа- кторов риска развития сердечно-сосудистых осложнений (курение и пр).
Важным свойством хинаприла является способность восстанавливать функцию эндотелия, что было показано в рандомизированном двойном слепом плацебо- контролируемом исследовании TREND (Trial on Reversing EN-dothelial Dysfunction) у бо- льных АГ и ишемической болезнью сердца и с доказанной эндотелиальной дисфункцией. Хинаприл обеспечивал улучшенный вазодилататорный ответ, не изменяя уровня липи- дов и независимо от степени снижения АД. Также в одной из недавних публикаций сообщается об эффективном влиянии на эндотелиальную функцию хинаприла в дозах от 10 до 40 мг/сут у женщин в постменопаузе.
Не смотря на достаточно высокую эффективность хинаприла, определенный про- цент больных не достигает целевых значений АГ при монотерапии. Для этих пациентов рациональным представляется использование комбинированной терапии хинаприла и гидрохлортиазида ( А кк узи д ). С позиций рациональности и необходимости комбинированной терапии АГ большинству больных с высоким сердечно-сосудистым риском АГ может быть назначена комбинация хинаприла с гидрохлортиазидом. Такое сочетание представ- ляется оправданным и в силу того, что имеются очевидные доказательства высокой антигипертензивной эффективности диуретиков у женщин.
Таким образом, физиологические особенности перименопаузы во многом объясняют высокую частоту развития у женщин в этот период стойко повышенного АД. Существенную роль в этом играет и активация РА АС, и наличие нейровегета- тивных синдромов, и рост АД в ответ на стрессовые ситуации, и нарушения регуляции катехоламинов, и высокая вариабельность АД в течение суток, и частые на- рушения водно-солевого баланса.
Патогенетически обоснованным у таких больных является назначение препаратов, благоприятно влияющих на перечисленные нарушения, а так же позволяющих воздействовать на важнейшее звено патологических нарушений – на эндотелиальную дисфункцию.
Из современных антигипертензивных препаратов всем этим требованиям в значительной степени соответствуют ИАПФ, в частности высоко тканеспецифический ИАПФ хинаприл, который в монотерапии или в комбинации с диуретиком (Аккузид) может быть препаратом выбора у женщин в менопаузе, страдающих АГ.








Комментировать