Автор: Федоскова Т.Г.
Под понятием «инсектная аллергия» (ИА) подразумевают аллергические реакции, возникающие при укусах, ужалениях насекомыми, при соприкосновении с ними, вдыхании частиц тел насекомых или продуктов их жизнедеятельности. Свое название «инсектная» этот вид аллергии получил от названия класса Insecta (насекомые).
Под понятием «инсектная аллергия» (ИА) подразумевают аллергические реакции, возникающие при укусах, ужалениях насекомыми, при соприкосновении с ними, вдыхании частиц тел насекомых или продуктов их жизнедеятельности. Свое название «инсектная» этот вид аллергии получил от названия класса Insecta (насекомые).
Насекомые существуют свыше 300 млн. лет. В настоящее время насчитывают более 1 млн. видов насекомых. Инсектная фауна встречается практически повсеместно, включая жилище человека, распространяется на значительные расстояния не только путем активного перелета, но и за счет пассивного переноса с помощью ветра, а также посредством фиксации на кожных покровах животного или человека и последующего их переноса при перемещении млекопитающих. Скопление насекомых определяется влиянием факторов окружающей среды: температуры, влажности, величиной атмосферного давления, силой ветра и др. [1]. В энтомологически неблагоприятных зонах вероятность ужаления, укусов и контактов с насекомыми и продуктами их жизнедеятельности весьма высока, что обусловливает повышенную степень риска сенсибилизации к аллергенам насекомых и нередко служит причиной формирования инсектной аллергии. Источниками аллергенов могут являться не только взрослые особи и продукты их жизнедеятельности, но также личинки и куколки [2].
Пристальное внимание исследователей разных стран [12,13,15,20,25,26,28] уделяется жалящим насекомым, относящимся к отряду перепончатокрылых (Hymenoptera), в связи с развитием тяжелых аллергических реакций человека на их аллергены. Аллергия к яду перепончатокрылых отмечается в разных регионах нашей страны у 0,1–0,4% населения, а в отдельных странах частота проявления аллергических реакций на ужаления этими насекомыми достигает 4% случаев всех аллергических реакций [16]. Наибольшее число больных составляют лица молодого возраста (до 20 лет). Сенсибилизация организма происходит парентеральным путем, что способствует быстрому поступлению аллергенов в кровь и соответственно – стремительному развитию аллергической реакции, которая отличается тяжестью проявлений и может привести к летальному исходу.
Наиболее аллергоопасными являются представители семейств Apidae (медоносная пчела, шмель и др.), Vespidae (настоящие осы, длинные осы, шершни и др.), а также представители семейства муравьев.
Только женские особи отряда перепончатокрылых обладают модифицированным яйцекладом, служащим жалящим аппаратом. Пчелы и шмели жалят только при защите. Шмели жалят крайне редко. Из всех перепончатокрылых только пчелы имеют зазубренное жало, которое остается при ужалении в теле жертвы, что приводит к гибели насекомого.
Яд настоящих ос является самой частой причиной развития аллергических реакций. Особенно агрессивное поведение ос отмечено после спячки, ранней весной. Насекомые гнездятся в земле, их легко потревожить в процессе проведения садовых работ. Осы чаще всего концентрируются вокруг дворовых мусоросборников, рынков, в районах проведения пикников. Осиные гнезда чаще расположены под карнизами и балками, на чердаках и балконах. Шершни, близкие по происхождению к осам, гнездятся в кустарниках, поэтому следует соблюдать особую осторожность при проведении садовых работ.
Яд перепончатокрылых насекомых содержит большое количество биологически активных веществ, обладающих выраженным действием: низкомолекулярные соединения (биогенные амины, аминокислоты, фосфолипиды), основные пептиды (мелиттин, апамин, и др.) и высокомолекулярные белки–ферменты (гиалуронидаза и др.). Биогенные амины вызывают расширение и повышение проницаемости сосудов, боль. Пептиды и фосфолипиды вызывают токсические эффекты. Ферменты и высокомолекулярные пептиды могут быть причиной развития аллергических реакций [3].
Яд перепончатокрылых насекомых вызывает местные или системные реакции, которые могут быть токсическими, ложноаллергическими и аллергическими. У здоровых людей при ужалении возникает местная реакция в виде небольшого покраснения, отека и боли в месте поражения, исчезающая в течение нескольких часов. Обусловлена такая реакция токсическим действием яда насекомого. Системные токсические реакции наблюдаются при ужалении несколькими десятками или сотнями насекомых одновременно. Больные жалуются на головную боль, тошноту, рвоту. При ужалении сотней насекомых развиваются гемолиз эритроцитов, острый некроз скелетных мышц, что приводит к острой почечной недостаточности и летальному исходу. Поэтому больные, ужаленные большим количеством (более сотни) особей, нуждаются в стационарном наблюдении и тщательном контроле функционального состояния жизненно важных органов и систем организма, в частности, органов мочевыделительной системы [22,28].
Ложноаллергические реакции могут быть вызваны неспецифическим гистамин–высвобождающим действием некоторых компонентов яда. Часто встречается у больных пигментной крапивницей (мастоцитозом). Причина тому – скопления в коже и во внутренних органах тучных клеток (мастоцитов), содержащих большое количество биологически активных веществ [8,18].
При развитии местной аллергической реакции отек дермы и гиперемия в месте ужаления имеют диаметр до 10 см и более, сохраняются не менее суток и сопровождаются сильным зудом. Развившийся отек в полости рта и горла служит опасным прогностическим признаком, так как может привести к асфиксии.
Системные аллергические реакции выявляются у 0,8–5% населения [6]. Различают слабую, выраженную и тяжелую степень системных поражений, а также анафилактический шок. При слабой форме наблюдается генерализованная сыпь, зуд, недомогание, беспокойство. В случае присоединении к этим симптомам проявлений ангионевротического отека, головокружения или боли в области сердца, живота, диспепсических явлений, реакция расценивается как выраженная. Тяжелая генерализованная реакция может также проявляться в виде диспноэ, дисфагии, охриплости голоса, отека гортани, бронхоспазма, чувства беспокойства. Скорость появления и нарастания симптомов служит относительным индикатором тяжести состояния: реакции, развивающиеся спустя 1–2 мин. после ужаления, обычно оцениваются как тяжелые, отсроченные – как более легкие.
Анафилактический шок может развиться в течение нескольких секунд или минут после ужаления. Клинически проявляется удушьем, тошнотой, рвотой, падением артериального давления, непроизвольным недержанием мочи и кала, цианозом, коллапсом, потерей сознания. Смерть может быть вызвана коллапсом или обструкцией дыхательных путей.
Аллергические реакции на ужаление чаще опосредованы специфическими IgE–антителами к яду, что подтверждается немедленным характером развития клинических проявлений, наличием в сыворотке крови больных специфических IgE–антител к яду, специфической реакцией высвобождения гистамина из базофилов больных.
К редким реакциям на ужаление перепончатокрылых относятся изменения со стороны сердечно–сосудистой, мочевыделительной и нервной систем: васкулиты, нефропатии, энцефалиты, невротические расстройства. В сыворотке некоторых больных этой группы обнаружены антитела против яда перепончатокрылых насекомых, что позволяет предположить иммунологический характер заболевания.
Однако если с представителями отряда перепончатокрылых возможны лишь спорадические контакты, то с нежалящими насекомыми и продуктами их жизнедеятельности человек контактирует гораздо чаще. Аллергические реакции, вызванные нежалящими насекомыми, пока недостаточно изучены, но известно, что представители 12 отрядов обладают способностью вызывать инсектную аллергию.
Более 50 лет назад было отмечено проявление респираторных симптомов аллергии на частички тел насекомых (в том числе и частички тел нежалящих насекомых, входящих в состав домашней пыли), на продукты их метаболизма. Была продемонстрирована высокая распространенность ингаляционной формы инсектной аллергии, особенно среди больных респираторно–аллергическими заболеваниями, и разработаны способы профилактики и терапии этих состояний [1,19,24].
В современной номенклатуре аллергенов (IUIS 1999–2002 гг.) видовое соотношение «нежалящих» к «жалящим» отражено как 5 к 23. Наиболее изученными и охарактеризованными по аллергенному составу являются именно «жалящие» виды. Однако в последние годы официальная номенклатура аллергенов была существенно дополнена характеристикой аллергенов нежалящих насекомых. Это еще раз доказывает, что интерес исследователей к нежалящим насекомым возрастает и именно в связи с тем, что количество случаев проявления гиперчувствительности к различным представителям указанных видов с каждым годом увеличивается. В состав Международной номенклатуры аллергенов, т.е. аллергенов, являющихся наиболее изученными и охарактеризованными по аллергенному составу, входят аллергены нежалящих насекомых (комаров Aedes aegypti, тараканов Blattella germanica и Periplaneta Americana, хирономидий) в количестве 1–13 аллергенов, имеющих Мm 16–90 kD.
Нежалящие насекомые можно условно разделить на следующие группы: некусающие (мотыль и др.), куcающие (тараканы и др.), кровососущие (комары, москиты и др.) [9].
Учитывая широкую распространенность нежалящих насекомых в окружающей среде, невозможность прогнозирования контактов больных аллергическими заболеваниями с этими видами насекомых и тяжесть проявления аллергических реакций на аллергены нежалящих насекомых, становится очевидной актуальность изучения вопросов клиники, патогенеза и терапии аллергических состояний, обусловленных действием аллергенов нежалящих насекомых.
По способу сенсибилизации различают следующие пути попадания аллергенов нежалящих насекомых в организм: со слюной (секретом слюнных желез) при укусах насекомых отряда двукрылых (комары и др.); ингаляционным путем при попадании чешуек тел и метаболитов инсектного происхождения в состав домашней пыли, при непосредственном контакте с насекомыми, в частности, с представителями отрядов Вlattoptera – тараканами, Lepidoptera – бабочками, Trichoptera – ручейниками и представителями других отрядов.
Каждый вид насекомых имеет свою экологическую нишу, свою среду обитания. Возникают целые сообщества насекомых, заселяющих определенные территории. В частности, инсектная фауна жилища человека, условно получившая название «внутрижилищной», имеет определенный видовой состав. К так называемым «внутрижилищным» насекомым относятся мотыль, мухи, тараканы, клопы, вши, моль, жуки и др. Компоненты тел и метаболиты этих насекомых являются источниками аллергенов, в том числе и в составе домашней пыли.
В качестве одного из примеров сенсибилизации человека некусающими насекомыми можно назвать мотыля Сhironomidae. В Международную номенклатуру аллергенов (IUIS) включено 16 аллергенов этого насекомого. Хирономидии наиболее распространены в местах, где имеются открытые водоемы [2,21]. Нередко их объединяют одним названием – «мотыль», который в высушенном виде используют в качестве корма для аквариумных рыб. В природе этот вид насекомых служит в качестве корма как для речных, так и озерных рыб. Существует три способа возможных контактов человека с данным аллергеном – частички насекомых, переносимые по воздуху, попадают на слизистые дыхательного тракта при разделке свежей рыбы, при кормлении аквариумных рыб, вызывая респираторные проявления аллергии (приступы затрудненного дыхания, ринит, конъюнктивит и др.), а также при купании человека в реках и озерах. Последний способ проникновения в организм человека объясняет случаи возникновения кожных проявлений аллергии (сыпь, зуд и др.) у некоторых лиц после купания в открытых водоемах.
Отдельную группу насекомых, относящихся к отряду Orthoptera, представляют хорошо известные сверчки, кузнечики, саранча. На аллергены сверчков (crickets) отмечаются реакции немедленного типа в виде бронхоспазма, риноконъюнктивального синдрома. Гиперчувствительность к аллергенам сверчков подтверждалась наличием позитивных кожных тестов, а также определением специфических IgE–антител к данным инсектным аллергенам. [23].
Тараканов существует более 3500 видов [14], однако аллергенной активностью обладают только 435 из них. Тараканы относятся к «кусающим» видам. Кроме того, аллергены экскрементов тараканов отличаются наибольшей аллергенностью и термостабильностью (т.е. не подвергаются разрушению при температуре 100°С) [23]. Интересен тот факт, что у лиц, страдающих гиперчувствительностью к аллергенам тараканов, отмечена непереносимость пищевых ингредиентов, чаще других употребляемых тараканами в пищу. Вероятно, это может быть связано с повышенной чувствительностью больных именно к аллергенам, входящим в состав экскрементов.
Для России наиболее актуальными являются Blattella germanica, Periplaneta аmericana и Blatta orientalis. Главным аллергеном является Bla g Bd с молекулярной массой 90kD, обладающий перекрестной реактивностью с аллергенами клеща домашней пыли и креветок [19].
Распространенность аллергии к тараканам среди жителей Московского региона, страдающих атопической бронхиальной астмой, составляет 33%. Сенсибилизация к аллергенам тараканов была подтверждена наличием позитивных результатов кожного тестирования и специфических IgE–антител к данным инсектным аллергенам в сыворотках крови пациентов, а также клиническими проявлениями в виде приступов удушья при уборке в местах скопления насекомых [10,17].
Могут быть рассмотрены следующие пути поступления аллергенов тараканов в организм человека: ингаляционный, контактный, с пищей (через желудочно–кишечный тракт). Аллергены тараканов и саранчи имеют перекрестную реактивность, что может обусловливать возникновение перекрестно–аллергических реакций у больных на аллергены указанных насекомых [26]
Группа кровососущих насекомых включает представителей разных видов, даже разных семейств: Culicidae (комары), Liposcelidae (вши), Pulicidae (блохи) и другие [7].
Комары – типичные представители кровососущих насекомых. Наиболее актуальными для таежных, степных и центральных регионов России являются Aedes aegypti и Сulex pipiens. Установлено наличие в слюне комаров аллергенов, стимулирующих активный аллергический ответ. Удалось препарировать слюнные железы насекомых, выделить антигенные фракции. При введении их сенсибилизированным лицам были отмечены местные аллергические реакции. Выделено 12 полипептидов из слюны комара Aedes aegypti (Mosguitoes) и доказаны их аллергенные свойства [26]. Иммуноблоттинговые исследования позволили выявить специфические IgЕ–антитела к белкам слюны комаров рода Аedes с молекулярной массой 22, 37 и 66 кДа. Аллерген 37 кДа является главным аллергеном, способным обеспечить специфическое IgЕ–связывание более чем в 64–70% образцов сывороток больных с гиперчувствительностью к укусам комаров [5].
Клинические проявления инсектной аллергии характеризуются остротой, тяжестью, внезапностью развития реакций. Возникновение аллергической реакции может отмечаться как у взрослых (наиболее часто – в возрасте от 16 до 35 лет), так и у детей. Аллергические реакции на укусы кровососущих насекомых выявляются у 17–20% лиц, страдающих атопическими заболеваниями [3].
У больных выявляется развернутая аллергическая местная реакция в виде отека, резкого покраснения, образования элементов папулезной или волдырной сыпи на коже в месте укусов. Встречаются неадекватные реакции на укус одного насекомого: от гигантской инфильтрации на месте укуса, сохраняющейся в течение 3–4 недель (до 2 месяцев), до системных проявлений в виде генерализованной сыпи, приступов удушья. Нередко расчесы мест укусов инфицируются бактериальной флорой. На укусы кровососущих насекомых (блох, комаров и др.) редко возникает анафилактический шок, однако такие случаи отмечены в литературе. В случае множественных укусов могут отмечаться признаки интоксикации: подъем температуры тела, лихорадка, головная боль.
Аллергические реакции на укусы кровососущих насекомых представителей отряда клопов (отряд Hemiptera), обитающих в жилище человека, составляют важную проблему для некоторых регионов. Например, укус «целующего клопа» (Triatoma protracta) может спровоцировать развитие не только местной аллергической реакции, но и тяжелых системных анафилактических реакций. Клинические проявления аллергии на укусы данных кровососущих насекомых характеризуются образованием в месте поражения кожи папулы с темной точкой в центре, затем везикулы размером 2–3 см [2].
Постельные клопы также вызывают аллергические реакции. Чувствительность больных к укусу зависит от количества укусов и вида клопа (сенсибилизация к укусам постельных клопов развивается медленно). Клиническая картина аллергической реакции развивается стремительно после укуса одной особью. Интервал между укусом и развитием симптомов в большинстве случаев составляет от 0–10 минут до 40 минут. Через несколько часов возможно усиление выраженности местных симптомов: плотного обширного отека, зуда, гиперемии. Возможно также возникновение местных проявлений поздней фазы аллергической реакции немедленного типа – спустя 4–6 часов после укуса. Возможна и иная динамика проявления аллергической реакции на укус: возникновение через 6–12 часов, нарастание в течение 48 часов, характер течения рецидивирующий, иногда до 2–х месяцев, могут возникнуть проявления папулезной, а иногда везикулярной или буллезной сыпи. Отмечаются и системные реакции в виде возникновения генерализованной уртикарной сыпи (иногда носящей сливной характер), отека Квинке, бронхоспазма. В отдельных случаях наблюдается потеря сознания, отек век, языка, гортани, бронхоспазм, развитие анафилактического шока.
Аналогичные кожные проявления можно наблюдать после укусов комаров, москитов, мошек. Эти реакции представлены тремя видами кожной сыпи: острой эритематозной реакцией, напоминающей рожистое воспаление, но без повышения температуры и воспалительной реакции со стороны периферических лимфатических узлов; везикуло–буллезной; некротической сыпи с исходом в рубцевание. При сильно выраженных местных реакциях могут отмечаться и явления общей интоксикации в виде головной боли, тошноты, озноба, потливости, сухости во рту, бессонницы.
Представители отряда бабочек (Lepidoptera) могут вызывать проявления дерматита по типу крапивницы. Реакция обычно протекает по замедленному типу. Аппликационные тесты с экстрактами тела гусениц, бабочек, нитей непарного шелкопряда регистрируются спустя 24–48 часов, а кожные пробы с аллергенами из тел гусениц в 88% положительны через 0,5–12 часов [23].
Жуки (отряд Coleoptera) – сельскохозяйственные вредители, индуцируют аллергические реакции у докеров, разгружающих суда с зараженными продуктами, работников складов и зернохранилищ. Гиперчувствительность к аллергенам жуков клинически может проявляться в виде симптомов аллергического ринита, конъюнктивита, а также приступов удушья. В литературе имеются данные о случаях кожных проявлений по типу крапивницы при контакте с жуками и личинками Dermes maculatus Degeer [27].
Диагностика местных аллергических реакций обычно бывает затруднена в связи с возможностью наличия проявлений реакции токсического типа, особенно у лиц с аутоиммунными, онкологическими заболеваниями [3]. Также не исключена возможность наличия местной реакции, как проявления инфекционного процесса (возбудитель переносится со слюной насекомого). Иногда элементы сыпи при местных проявлениях данного вида аллергии имеют сходный характер с элементами сыпи при почесухе (пруриго). Решающими факторами являются клиническая картина заболевания и результаты специфических методов обследования .
Доказательствами наличия аллергии к насекомым являются:
- Связь клинических проявлений аллергии с укусом насекомого.
- Позитивные кожные тесты с экстрактами из тел насекомых и продуктов их жизнедеятельности.
- Наличие в сыворотке крови больных специфических IgE–антител к данным инсектным аллергенам.
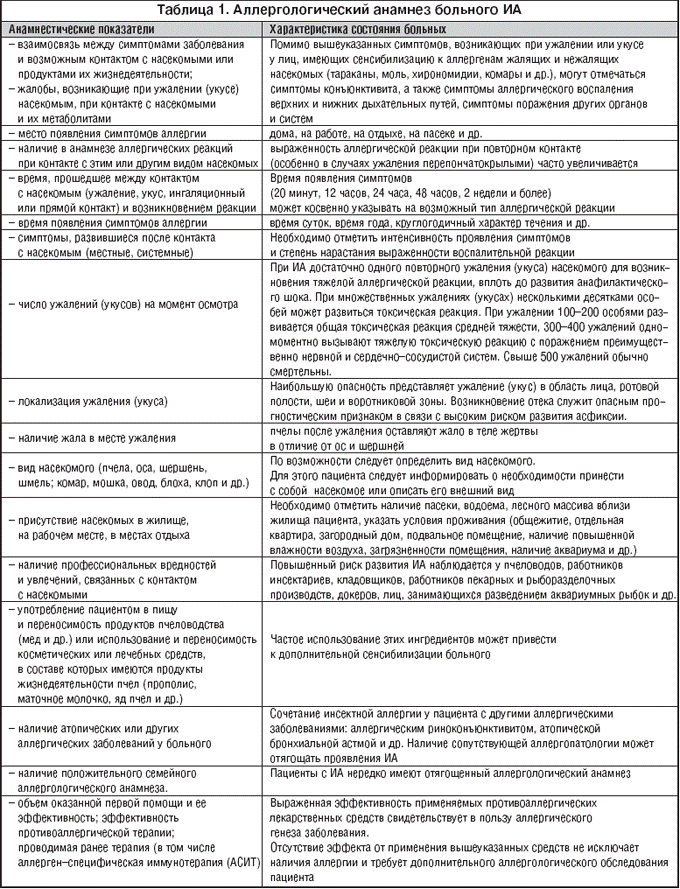
При сборе аллергологического анамнеза необходимо выяснить подвергался ли ранее больной укусам насекомых, важно отметить степень выраженности аллергических реакций, длительность клинических проявлений, по возможности определить вид насекомого, оценить эффективность применения противоаллергических медикаментозных средств. Тщательно оценивают данные анамнеза по интенсивности местной и системной реакции у больного на укус насекомого (табл. 1).
В соответствии с данными анамнеза выбирают стратегию проведения дальнейшей диагностики. Для постановки кожных проб при аллергии к нежалящим насекомым применяют аллерген из восковой моли, из зерновой моли, из коконов тутового шелкопряда, а также аллерген из комаров вида Aedes aegypti, созданный в ГНЦ Институт иммунологии ФМБА России. Постановку кожных тестов рекомендуется проводить с определенной осторожностью не менее чем через 2–3 недели после развития системной реакции. Оценивать кожную реакцию следует через 20 мин, 6, 24 и 48 часов.
При наличии выраженных клинических проявлений (реакций анафилактического типа) на укус или ужаление насекомого следует использовать методы лабораторной диагностики для выявления специфических IgE–антител в сыворотке крови больного. Определение проводят методом иммуноферментного или хемилюминесцентного анализа. Для проведения диагностики in vitro в России используются аллергены комаров, тараканов, мошки, шершня, тел ос, тел пчел.
Диагностика аллергии к слюне кровососущих насекомых, аллергенам тел насекомых и продуктов их жизнедеятельности основывается на анализе клинических проявлений заболевания и выявлении IgE–зависимого характера аллергии путем постановки кожных тестов и определения аллерген– специфических IgE к инсектным аллергенам в сыворотке пациента.
Наличие специфических IgE–антител к яду жалящих насекомых можно выявить радиоаллергосорбентным тестом (RAST) только по окончании анергического периода, продолжающегося 2–3 дня после ужаления.
Специфические IgG также обнаруживают у больных с аллергией к яду перепончатокрылых насекомых (чаще у пчеловодов), у больных с ИА к НН (чаще у работников инсектариев, зернохранилищ, лесничих, егерей и др.), однако они не защищают от развития аллергической реакции при последующих ужалениях или укусах [6].
Лечение аллергии к насекомым
Лечение складывается из симптоматической терапии острой реакции и профилактической предсезонной специфической аллерговакцинации экстрактами инсектных аллергенов (из тела и яда ос, пчел, тел комаров и др.).
Симптоматическая терапия проявлений инсектной аллергии чаще всего проводится врачами скорой помощи и больниц общего профиля. Специфическая аллерговакцинация проводится только специалистом – аллергологом.
Целью лечения является:
- г Купирование симптомов аллергии
- г Восстановление нарушенных в результате реакции функций органов и систем
- г Нормализация общего состояния больного.
Показанием для госпитализации являются:
- г Системные реакции любой степени тяжести.
- г Приступ удушья.
- г Отек Квинке угрожающей локализации, какой именно и угрожающей чему? Это тоже системная реакция?
- г Ужаление в слизистую полости рта – не всех больных, а только страдающих аллергией или всех?
- г Ужаление/укус больных, страдающих мастоцитозом, тяжелыми сердечно–сосудистыми, респираторными, почечными заболеваниями.
- г Угроза развития токсической реакции при множественных ужалениях/укусах.
- г Невозможность оказания адекватной медицинской помощи в амбулаторных условиях при реакциях любой степени тяжести.
Лечение острых аллергических реакций
При ужалении (укусе) насекомым возможно возникновение анафилактических реакций (вплоть до развития анафилактического шока (АШ). Основное условие проведения терапии АШ – это безотлагательное и, по возможности, одновременное выполнение следующих основных противошоковых мероприятий [29]:
- остановка проникновения аллергена (яда/слюны насекомого) в организм;
- терапия адреномиметиками;
- инфузионная терапия (введение коллоидных и кристаллоидных растворов);
- обеспечение проходимости дыхательных путей;
- терапия глюкокортикостероидами (ГКС);
- симптоматическая терапия.
При ужалении (укусе) в конечность следует наложить жгут выше места ужаления (укуса), холод на место ужаления (укуса), при ужалении – удалить жало пчелы, обеспечить покой и возвышенное положение конечности, в которую произошло ужаление (укус).
Неотложная помощь при ужалении:
- норэпинефрин, 0,1% р–р, п/к 0,1–0,3 мл, однократно или
- эпинефрин, 0,1% р–р, п/к 0,1–0,3 мл, однократно
- дополнительно ввести натрия хлорид, 0,9% р–р, 4–5 мл, однократно.
При выраженных гемодинамических изменениях следует продолжать введение адреномиметиков п/к с интервалами 5–10 мин. и перейти на в/в капельное введение препаратов (норэпинефрин в/в капельно со скоростью 4–8 мкг/мин. или эпинефрин в/в капельно со скоростью 2–4 мкг/мин.). Введение адреномиметиков осуществляется до полной стабилизации артериального давления (АД). При необходимости осуществляют закрытый массаж сердца.
При тяжелом течении АШ необходимо следует сразу начать в/в введение эпинефрина в разведении 1:10000, в/в 0,3–0,8 мг, однократно, затем индивидуальный подбор дозы до полной стабилизации АД.
Одновременно с адреномиметиками показано введение допамина. Особенно в случаях, когда необходима длительная прессорная терапия при низком ответе на введение адреномиметиков, а также при высоком риске появления осложнений, связанных с нарушением кровообращения в жизненно важных органах. Введение препарата осуществляется до полной стабилизации гемодинамических показателей с последующим постепенным снижением его дозы (допамин в/в капельно с начальной скоростью 2–5 мкг/кг/мин., а при необходимости 5–10 мкг/кг/мин., до стабилизации гемодинамических показателей).
Инфузионная терапия: одновременно с введением вазопрессорных препаратов целесообразно начать введение коллоидных и кристаллоидных растворов с целью восполнения объема циркулирующей крови, устранения гемоконцентрации и эффективного восстановления АД на перфузионном уровне. Используются следующие растворы:
- Декстран (средняя молекулярная масса 30000–40000);
- Натрия хлорид 0,9% р–р (и др.).
Коррекция скорости и объема вводимых растворов проводится под контролем гемодинамики до полной стабилизации показателей АД.
Терапия ГКС: одновременно с введением адреномиметиков необходимо применение ГКС в средней дозировке. Применение данной группы препаратов позволит быстрее купировать проявления анафилаксии, отеки различной локализации, бронхообструктивный синдром и предотвратить или уменьшить выраженность симптоматики в случае развития повторных волн анафилактической реакции:
Бетаметазон в/в капельно 8–32 мг 1 р/сут. (начальная доза) или
- Гидрокортизон в/в капельно 250 мг 1 р/сут. (начальная доза), или
- Дексаметазон в/в капельно 8–32 мг 1 р/сут. (начальная доза), или
- Преднизолон в/в струйно 90–120 мг 1 р/сут. (начальная доза).
Длительность и доза ГКС подбираются индивидуально. Отмена указанных лекарственных средств производится постепенно и сообразно объективным признакам стабилизации.
Помимо вышеуказанного лечения, при необходимости проводится дополнительная симптоматическая терапия (в том числе антигистаминными, бронхолитическими препаратами, диуретиками). Терапия антигистаминными препаратами и диуретиками проводится только при наличии строгих показаний и на фоне полной стабилизации АД и отмены вазопрессорной терапии.
Для лечения анафилактических реакций недопустимо использование парентерального введения Н1–антигистаминных препаратов 1–го поколения, обладающих a–адреноблокирующей активностью – прометазина и дифенилгидрамина, в связи с возможностью развития гипотонии.
При проведении противошоковой терапии в острый период, а также первые 7–10 дней необходим постоянный мониторинг функций дыхательной, сердечно–сосудистой и других систем организма в связи с высоким риском развития повторных анафилактических реакций и формирования осложнений АШ (инфаркт миокарда, отек легких, отек мозга и др.).
Лечение системных аллергических реакций на ужаление перепончатокрылыми (проводят в палате или отделении интенсивной терапии).
Для купирования приступа удушья применяют ингаляции b2–агонистов (сальбутамол 100 мкг – 1–2 дозы, или фенотерол 200 мкг – 1–2 дозы); при недостаточном эффекте к лечению добавляют в/в введение теофиллина 2,4% – 10 мл на физрастворе, при тяжелом приступе удушья в/в вводят кортикостероидный препарат (преднизолон, дексазон).
При тяжелой обструкции дыхательных путей проводят интубацию, или трахеотомию, или крикотиротомию с последующим переводом больного на ИВЛ. При тотальном бронхоспазме через трахеостому эндотрахеально инстиллируют 0,01% раствор эпинефрина и кортикостероиды.
При отеке легких в/в вводят строфантин 0,05% – 0,5 мл и теофиллин 2,4% – 10 мл на физрастворе, больному придают полусидячее положение.
Лечение при выраженных местных аллергических реакциях проводят в амбулаторных условиях с использованием антигистаминных препаратов, а также применением местно мазей, содержащих глюкокортикостероиды.
При появлении буллезных высыпаний в месте ужаления рекомендовано асептическое вскрытие пузырей и обработка ран раствором асептического раствора (марганцовокислого калия и др.).
Для того чтобы избежать или значительно снизить вероятность ужаления, больной должен соблюдать ряд мер предосторожности:
- находиться вдали от пасек и других мест скопления насекомых (рынки, мусоросборные контейнеры);
- не ходить босиком по траве (из–за опасности наступить на насекомое);
- в сезон вылета насекомых необходимо драпировать окна в доме мелкой сеткой, не пропускающей насекомых при открывании окна;
- не есть и не готовить пищу на улице;
- не пользоваться в сезон вылета перепончатокрылых насекомых пахнущими веществами с цветочным ароматом (духи, лаки для волос, шампуни и т.д.);
- не носить одежду ярких и светлых тонов;
- при работе в саду или огороде – оставлять минимум открытых частей тела, предпочтильна одежда с длинными рукавами из плотной ткани, на ноги следует надевать обувь на плотной подошве, обязательным является наличие головного убора;
- не делать резких движений, отгоняя осу или пчелу. Активная жестикуляция побуждает насекомое к нападению;
- не уничтожать пчел и ос вблизи их гнезда, т.к. это может вызвать распространение запаха, который послужит рою сигналом к вылету.
При ужалении пчелой нельзя удалять жало пальцами, так как при этом происходит сдавление мешочка с ядом и впрыскивание оставшегося яда в рану. Жало следует удалять скользящим движением ножа, пилки для ногтей или ногтя по поверхности кожи, передавливая, таким образом, канал в центре жала и предупреждая тем самым дальнейшее поступление яда в рану.
Лечение местных реакций на укусы кровососущими насекомыми идентично лечению таковых при гиперчувствительности к аллергенам жалящих перепончатокрылых. Учитывая, однако, превалирование реакций переходного и замедленного типов при этой форме аллергии, к лечебным мероприятиям добавляют препараты кальция и рутин для уменьшения сосудистой проницаемости, при необходимости назначают или усиливают глюкокортикостероидную терапию.
Лечение системных аллергических реакций на укусы кровососущих насекомых проводят с учетом типа реакции. Для купирования системной реакции немедленного типа применяют адреналин, системные глюкокортикостероиды, антигистаминные препараты, при явлениях бронхоспазма – бронхоспазмолитики; другие препараты назначаются по показаниям. Дозы вводимых препаратов определяются тяжестью клинических проявлений. Для купирования реакций переходного (замедленного) типа адреналин не применяют. Используют главным образом кортикостероидные, антигистаминные препараты, препараты кальция. Дозы и схемы их определяются тяжестью и упорством рецидивирования реакции [2].
В современной клинической практике широко используются антигистаминные препараты – блокаторы Н1–гистаминовых рецепторов 1 и 2–го поколения как отечественных, так и зарубежных фармацевтических компаний. Выбор антигистаминного препарата, способ введения и доза зависят от возраста, степени тяжести заболевания и стадии его развития, от наличия сопутствующих заболеваний и индивидуальной переносимости препаратов и др.
Большинство антигистаминных препаратов 2–го поколения отличает высокая специфичность и сродство к Н1–рецепторам, чем и объясняется их более продолжительное действие. Они легко проникают в кровь, и их воздействие на организм не зависит от приема пищи. Препараты 2–го поколения оказывают продолжительное действие, сохраняющееся даже после однократного приема в течение 18–24 ч, что позволяет использовать препарат 1 раз в сутки. Препараты данной группы не проникают через гематоэнцефалический барьер и лишены побочных нежелательных центрального, холинолитического и седативного эффектов, что позволяет успешно применять их в лечении инсектной аллергии пациентов, профессия которых требует повышенного внимания и активности.
Перечисленными свойствами в полной мере обладает цетиризин – селективный антагонист периферических гистаминовых Н1–рецепторов, являющийся метаболитом гидроксизина. Препарат влияет на «раннюю» фазу аллергической реакции, уменьшает миграцию эозинофилов, на «поздней» фазе ингибирует высвобождение медиаторов воспаления. Цетиризин начинает действовать через 20–30 минут после однократного приема, продолжительность действия составляет 24 часа; обладает хорошим профилем безопасности. Препарат можно принимать независимо от приема пищи; разрешен к применению как у взрослых, так и у детей от 1 года.
Для уменьшения отека, развившегося вследствие укуса насекомым, местно следует применять холодные примочки. Края отека в месте укуса смазывают кортикостероидной мазью, содержащей антибиотик (окситетрациклин + гидрокортизон, гентамицин + бетаметазон, тетрациклин + триамцинолон, флуметазон + клиохинол, неомицин + флуоцинолона ацетонид) – для предотвращения отека и инфицирования ранки. Буллы асептически вскрывают и обрабатывают перманганатом калия. При тяжелых местных реакциях назначают преднизолон по схеме: в первый день – 5 мг 3 раза в сутки, во второй день – 5 мг 2 раза в сутки, в третий день – 5 мг утром.
Лечение системных реакций на укусы насекомых аналогично лечению при аллергии в случае ужаления. Для лечения лихорадочного синдрома при многочисленных укусах насекомых применяют кортикостероиды коротким курсом.
Лечение ингаляционной и контактной инсектной аллергии проводят в соответствии с клиническими проявлениями (крапивница, аллергический ринит и конъюнктивит, атопическая бронхиальная астма и др.).
Профилактика аллергических реакций на укусы кровососущих насекомых:
- использовать химические средства защиты от насекомых (репелленты), фумигаторы;
- носить одежду, максимально закрывающую тело;
- в жилище использовать противомоскитные сетки;
- ограничить пребывание вблизи водоемов, болот, в лесу и поле в период массивного лета гнуса;
- избегать купания в водоемах со стоячей водой;
- осуществлять проведение санитарными службами обработки береговой зоны водоемов с целью уничтожения личинок комаров;
- проводить лечение домашних животных от блох;
- соблюдать гигиену тела и жилища, при необходимости проводить дезинсекцию жилища (борьба с клопами, блохами, вшами и др.);
- постоянно иметь при себе набор экстренной помощи (см. выше);
- иметь при себе «Паспорт больного аллергическим заболеванием».
В паспорте должен быть указан диагноз больного, его домашний адрес и телефон, действия в случае ужаления/укуса насекомым.
Врач–аллерголог выдает больному «Паспорт больного аллергическим заболеванием», где указаны аллергические реакции на инсектные аллергены, меры неотложной помощи в случае возникновения аллергической реакции на ужаление/укусы насекомых или контакт с насекомыми. Больного и его родственников обучают правильному применению средств неотложной помощи, технике инъекций.
Профилактика аллергических реакций на ингаляционные и контактные аллергены насекомых:
- соблюдение необходимых условий хранения товаров и продуктов на складах и в зернохранилищах, проведение дезинсекции;
- модернизация гренажного и шелкомотального производства с целью уменьшения контакта работников с гусеницами шелкопряда, папильонажной пылью и натуральным шелком;
- соблюдение гигиены жилища;
- использование индивидуальных средств защиты (респираторы, перчатки), промывание кожи и слизистых и смена одежды после работы сотрудниками лабораторий, работающих с различными видами насекомых, работниками зернохранилищ, работниками, занимающимися раскладкой и упаковкой личинок жука хрущака для кормления рыб, птиц, рептилий и др.;
- использование эффективных фильтров для очистки воздуха в рабочих и жилых помещениях;
- применение средств, используемых для уничтожения насекомых.
- Профилактика аллергических реакций к насекомым, обитающим в жилище человека:
- соблюдение гигиены жилища;
- использование населением средств для борьбы с тараканами, муравьями, молью и другими насекомыми, обитающими в жилище;
- разработка новых средств для борьбы с тараканами;
- больным с аллергией на мотыля, личинок жуков и мух, гусениц и других насекомых, используемых для корма рыб, птиц и рептилий, рекомендуют использовать другой корм для домашних питомцев, а при возможности отказаться от содержания в доме животных, птиц и рыбок.
Умение оказания первой помощи, а также своевременное проведение курса АСИТ не только предупреждает развитие аллергической реакции на ужаление и укус насекомого, но и избавляет больных от мучительного страха перед насекомыми, что значительно улучшает качество жизни пациентов.
Аллерген–специфическая иммунотерапия (АСИТ)АСИТ является методом выбора для лечения инсектной аллергии. Данный метод терапии осуществляется врачом–аллергологом в специализированном аллергологическом стационаре при наличии отделения интенсивной терапии, т.к. существует угроза системных и анафилактических реакций на введение инсектных аллергенов. АСИТ является методом патогенетической терапии, позволяющим снизить повышенную чувствительность организма к аллергенам насекомых. АСИТ проводится в осенне–зимний период, вне сезона вылета насекомых. Абсолютным показанием для проведения иммунотерапии является наличие в анамнезе тяжелых системных реакций (в т.ч. анафилактического шока), сопровождающихся респираторными и кардиоваскулярными симптомами, и подтвержденные положительными диагностическими тестами (кожные тесты и наличие специфических IgE–антител в сыворотке). Противопоказания для АСИТ те же, что и для АСИТ другими аллергенами. АСИТ проводится только тем пациентам, у которых системная реакция неоднократно повторяется и имеется высокий риск повторных ужалений/укусов. Сильный страх перед насекомыми, приводящий к невротизации больного и значительному ухудшению качества жизни, также является показанием к проведению СИТ [8].
Беременность не рассматривается как противопоказание к продолжению проводимой АСИТ в случае, если она хорошо переносится пациенткой. Однако беременность является противопоказанием для начала АСИТ.
В раннем детском возрасте тяжелые аллергические реакции на ужаления/укусы очень редки, (смертельные почти неизвестны). Только в случаях высокой вероятности повторных ужалений с тяжелыми последствиями АСИТ может проводиться до 5–летнего возраста. Такая терапия должна проводиться высококвалифицированным детским аллергологом в условиях специализированного стационара.
С целью проведения АСИТ аллергенами жалящих насекомых в клиниках Европы и Америки применяют коммерческие препараты, приготовленные на основе ядов ос и пчел. Перекрестная реактивность между пчелиным и осиным ядом встречается редко. Если получены положительные тесты с пчелиным и осиным ядом, а виновное насекомое не может быть определено по анамнезу, то иммунотерапию проводят двумя ядами, с которыми получены положительные кожные тесты.
Аллергические реакции на яд шмеля встречаются редко. Коммерческого яда шмеля не существует. В редких случаях системных аллергических реакций на яд шмеля иммунотерапию проводят аллергеном из яда пчелы медоносной, обладающим перекрестной активностью с ядом шмеля.
Яд пчел для производства коммерческих аллергенов получают методом электростимуляции медоносных пчел. Он содержит 40% сухого остатка, быстро затвердевает на воздухе, хорошо растворим в воде и кислоте, но нерастворим в спирте. Яд ос получают, вскрывая мешочки с ядом. Коммерческий аллерген яда пчел и ос приготовлен из яда, диализированного при низкой температуре. В качестве стабилизатора к яду добавляют альбумин сыворотки человека. Перед употреблением яд растворяют в 0,9% растворе хлорида натрия, содержащем 0,03% альбумина человека и 0,3% фенола.
Рекомендуемая доза, достигаемая в процессе АСИТ ядом насекомых, равна 100 мкг белка яда, что соответствует дозе яда, попадающей в организм при ужалении двумя пчелами или двумя–тремя осами одновременно. Достижение суммарной дозы 200 мкг рекомендуется только для пчеловодов, которых часто жалят несколько пчел одновременно. После окончания иммунотерапии обязательно проводится провокация ужалением пчелой в условиях палаты интенсивной терапии, и только в случае хорошей переносимости пациент может вернуться к работе с пчелами [28].
На сегодняшний день провокационное ужаление остается наиболее надежным тестом для оценки эффективности АСИТ. Однако он отличается высокой себестоимостью и неудобен для больных. Снижение кожной чувствительности и уровня аллерген–специфического IgE также может свидетельствовать об эффективности АСИТ. После возрастания на начальных этапах АСИТ кожная чувствительность к яду и уровень аллерген–специфического IgE неуклонно снижаются и к концу первого года лечения обычно бывают ниже начального уровня. При продолжении АСИТ в течение нескольких лет результаты кожных проб обычно становятся отрицательными и могут служить критерием эффективности проводимой АСИТ.
Наиболее частым побочным эффектом СИТ является немедленная аллергическая реакция. Выраженный отек в месте инъекций встречается почти у всех пациентов, системная реакция у 5–40%. Наиболее часто побочные реакции во время проведения СИТ встречаются при проведении СИТ rush– методом (до 38%). Поэтому такая иммунотерапия должна проводиться только опытным персоналом в специализированных центрах, где есть реанимационные отделения. Применение b–блокаторов и ингибиторов МАО увеличивают опасность проведения АСИТ.
Минимальная продолжительность патогенетического лечения составляет 3–5 лет. После проведенной АСИТ реакция на повторное ужаление отсутствует у 90% пациентов, получивших СИТ аллергеном из яда ос, и у 75–80% больных, леченных ядом пчел.
Для достижения суммарной дозы разработано множество схем специфической иммунотерапии. Целью их создания является достижение максимального терапевтического эффекта (максимальной защиты) при минимальных побочных эффектах, а также удобство для пациентов. Длительные схемы применяют в случаях, когда поддерживающая доза достигается в течение нескольких месяцев, быстрые – когда поддерживающая доза достигается за 3–4 дня, ультрабыстрые, когда в день вводится до 6 инъекций аллергена. Введение поддерживающих инъекций ( в дозе 100 мкг) осуществляется каждые 4 недели в течение первого года и каждые 6 недель в последующие годы проведения иммунотерапии ядом.
Другой путь усовершенствования СИТ и уменьшения побочных эффектов – создание разновидностей аллергенов из яда. В настоящее время широко используется яд, сорбированный на гидроксиде аллюминия, как в традиционных схемах, так и после достижения поддерживающей дозы в быстрых схемах. АСИТ депонированным аллергеном хорошо переносится пациентами и имеет высокую клиническую эффективность. Проводится изучение безопасности и эффективности созданных рекомбинантных форм аллергенов из яда перепончатокрылых насекомых. Проводятся работы по созданию аллергена для пероральной специфической иммунотерапии [8].
В настоящее время в России отсутствуют лечебные формы аллергенов нежалящих насекомых, разрешенные к широкому клиническому применению. Специалистами ГНЦ РФ–Института иммунологии ФМБА создана лечебная форма водно–солевого экстракта аллергена из комаров вида Aedes aegypti. Данный лечебный аллерген находится на стадии регистрации. В настоящее время создаются новые отечественные эффективные и более безопасные формы лечебных инсектных аллерготропинов на основе конъюгатов с иммуномодулятором полиоксидонием. Эти препараты находятся в стадии разработки. За рубежом для проведения патогенетического лечения инсектной аллергии к нежалящим насекомым используются : в Чехии – аллергены комаров (пероральная и инъекционная формы), в Швеции – аллергены комаров и тараканов. Эффект от проведенного специфического лечения в клинической практике отмечен в 80% случаев [2,3].
Таким образом, широкая распространенность насекомых в разных регионах, тяжесть клинических проявлений аллергических и других реакций на ужаления/укусы, а также отсутствие в практической аллергологии широкого спектра диагностических и лечебных форм инсектных аллергенов дают основание говорить об актуальности поставленной проблемы как медицинского, так и социального характера, о необходимости усиления мер по профилактике, своевременной диагностике и терапии указанных состояний.
Литература
- Адо А. Д., Барышева А. В. Аллергия к комарам // В сб.: Акт. вопросы клинич. и эксперим. аллергологии и иммунологии. – 1986. – С. 169–170
- Гущин И. С., Читаева В. Г. Повышенная чувствительность к насекомым // В сб.: Итоги науки и техники, серия Иммунология. – М., 1987. – т. 16. – С. 49–89
- Гущин И. С., Читаева В. Г. Аллергия к насекомым – М.: Фармарус Принт, 2003. – стр. 68–85, 120–210.
- Захваткин Ю. А. Курс общей энтомологии – Мю, 2001,.: Колос,. – 376 с.
- Иванов В. Д. Разработка аллерговакцины на основе аллергенов комаров и полиионного иммуномодулятора полиоксидония // Дисс.канд. мед. Наук – М., 1998 – с.75.
- Клиническая аллергология под ред. Акад. РАМН, проф. Р. М. Хаитова М., «МЕДпресс–информ» 2002, стр. 382–385
- Лолор Г.– мл., Фишер Т., Адельман Д гл. Аллергия к ядам насекомых.в кн. Клиническая иммунология и аллергология – М.: Практика, 2000. стр. 346 – 356
- Швец С. М. Аллергические реакции на яд жалящих насекомых. Российский аллергологический журнал, 2004, N3, с. 9–18
- Тарасов В. В. Медицинская энтомология – М.: МГУ, 1996. – 350 с.
- Федоскова Т. Г. Сенсибилизация к аллергенам тараканов у больных атопической бронхиальной астмой с гиперчувствительностью к домашней пыли // Автореф. диссЕканд. мед. наук – М., 1996 – 22 с.
- Чайнери М. гл. Отряд Щетинохвостики в кн. Насекомые – М., 2001, стр.8–10
- Antonicelli L., Bilo M., Napoli G. Prevalence and treatment of insect sting reactions in emergency departments.// J. Allergy – 2001 – Vol. 56 – suppl.no.68 – abstr. 104
- Benson R., Semenov H. Allergy in its relation to bee sting // J.Allergy – 1930 – N 1 – P. 105–116
- Bernton H., Brown H. Insects as potential sources of ingestant // J. Allergy – 1967 – V.25 – N4 – P.383–387
- Brown E. Insects and Allergy // J. Progress in allergy – 1944 – N 2 – P. 235–246
- Charpin D, Vervloet D, Haddy E, et al. Prevalence of allergy to Hymenoptera stings. Allergy Proc 1990, N 11, P. 29–32.
- Fedoseeva V., Louss L., Khaitov R., Fedoskova T., Kravchenko S. Cockroach allergens as significant factor in house allergy // Proc. X–VI Eur. Congress of Allergology and Clinical Immunology ECACI –1995 – Madrid – P. 79–82
- Fricker M, Helbling A, Schwartz L, Muller U. Hymenoptera sting anaphylaxis and urticaria pigmentosa: clinical finding and results of venom immunotherapy in ten patients. J Allergy Clin Immunol 1997 Jul; 100 ( 1 ), P. 11–15.
- Kang B. C. Cockroach allergy // Inhalant allergy to Arthropods ed Steven L. Kagen. The Human Press, Clinical Reviews in Allergy, – 1990 – Vol. 8 – N1 – P. 1–125
- Knulst A.C., de Maat–Bleeker F., Bruinzeel–Koomen C.A. Wasp and bee venom allergy// Ned Tijdschr Geneeskd – 1998– Vol.142 – N16 – P. 889–892
- Liebers V., Hoernstein M., Baur X Humoral immune response to the insect allergen Chi t 1 in aquarists and fish–food factory workers // J. Allergy, 1993 – Vol.48 –N2 – P.236–239
- Nittner–Marszalska M, Malolepszy J, Mlynarczewski A, Niedziolka A. Toxic reaction induced by Hymenoptera stings. Pol Arch Med Wewn 1998 Sep; 100(3):252–6.
- Perez – Santos С. Allergy to animals – 1995 – – 867p.
- Panzani R., Layton L. L’allergie aux emanations d’arthropodes // J. Folia Allergologica – 1966 – N13–P.249–268
- Reisman R. Insect sting anaphylaxis. // J. Immunology and Clinical Allergology North Am. – 1992 – N12– P.535
- Symanski W., Hanczaruk M., Rogalelenska A., Michalska J. The Cast– ELISA test in monitoring specific immunotherapy and in differentiation between allergic and pseudoallergic reactions to Hymenoptera venoms // J.Allergy and Clinical Immunology – 1999 – Vol. 5 – N 4 – P. 209–212
- Tee R. D., Gordon D. J., Newman–Taylor A.J. Allergy to locusts // J.Allergy and Clinical Immunology – 1999 – Vol. 75– N4–P.122
- Vetter RS, Visscher PK, Camazine S. Mass envenomations by honey bees and wasps. West J Med 1999 Apr; 170 ( 4 ), P. 223–227
- Аллергология. Клинические рекомендации под ред. Акад.РАМН Р.М.Хаитова, проф. Н.И.Ильиной, 2006, «ГЭОТАР–Медиа», стр. 21–23









Комментировать