Хроническая абдоминальная боль: оценка болевого синдрома. Функциональные гастроинтестинальные расстройства: классификация и лечение.
Белоусова Е. А.Хроническая абдоминальная боль(ХАБ) в гастроэнтерологии является одной из основных диагностических и лечебных проблем. С ней ежедневно сталкиваются врачи многих специальностей, в первую очередь участковые терапевты и врачи «скорой помощи«. В большинстве случаев ХАБ является основным симптомом гастроэнтерологического заболевания. Причины и механизмы ее возникновения чрезвычайно многообразны. Вместе с тем основные характеристики боли раз ной этиологии (интенсивность, локализация, время возникновения, длительность и др.) не специфичны и часто схожи между собой, что может приводить к диагностическим ошибкам и неправильному лечению.
Естественно, что при боли любого генеза традиционно используют анальгезирующие препараты разных групп, в том числе наркотические и ненаркотические (трамадол, нестероидные противовоспалительные средства, анальгин, баралгин, парацетамол и др.). Но если при болевом синдроме не абдоминального происхождения применение анальгетиков полностью оправдано, то при ХАБ из—за многочисленности ее причин и механизмов подобные назначения имеют целый ряд ограничений. С одной стороны, быстрое купирование боли, безусловно, является позитивным мо ментом и способствует улучшению самочувствия больного. С другой стороны, назначение анальгетиков часто неоправданно, так как врач исходит только из интенсивности боли и не учитывает механизмы ее возникновения, а часто и механизм действия препаратов. Нередко применение анальгетиков маскирует истинные причины ХАБ и подменяет собой лечение основного заболевания, вызывающего боль, что способствует его прогрессированию. К негативным сторонам следует отнести и то, что в ряде случаев необоснованное или неконтролируемое применение анальгетиков при водит к полипрагмазии, лекарственным взаимодействиям и осложняет течение болезни.
Для успешного воздействия на ХАБ необходимо оценивать болевой синдром с разных позиций. Должны учитываться не только топография, интенсивность боли, но и доминирующий механизм (или механизмы) ее формирования. В ряде случаев при эффективной патогенетической терапии основного заболевания боль купируется, и необходимость в назначении анальгетиков вообще не возникает. Это должны помнить прежде всего врачи—терапевты поликлинического звена.
Природа абдоминальной боли может быть органической и/или функциональной. Характер и локализация болевого абдоминального синдрома, обусловленного органическими гастроэнтерологическими заболеваниями (язвенная болезнь, хронический панкреатит, хронический холецистит), хорошо известны практикующему врачу, хотя и здесь могут быть трудности диагностики и интерпретации. Наибольшую сложность для врача— терапевта представляет трактовка ХАБ, вызванной не органическими, а функциональными расстройствами пищеварительной системы, когда при обследовании не обнаруживается органического или морфологического субстрата, вызывающего боль. Это определяет неправильную тактику ведения больных: в лучшем случае их направляют к психотерапевту, в худшем — они вообще остаются за пределами внимания врача. Именно этим больным чаще всего необоснованно назначают анальгетики, руководствуясь пониманием боли только как симптома, без учета ее механизмов.
Функциональными расстройствами (ФР) называют симптомокомплексы со стороны различных органов пищеварительной системы, возникновение которых нельзя объяснить органическими причинамивоспалением, деструкцией и др. (D. Drossman, 1999). ФР широко распространены — этой патологией страдает предположительно 20-30% населения земного шара. Среди больных, обращающихся в гастроэнтерологические кабинеты, от 30 до 50% имеют симптомы различных ФР.
Проблема ФР стала столь актуальной, что в 1988 г. в Риме в рамках рабочего совещания были приняты так называемые «Римские критерии I», содержащие определения, классификацию, диагностические критерии и методы лечения ФР, а в 1999 г. — «Римские критерии II», которые носят уточняющий характер. Этот документ является ключом к пониманию и трактовке ФР пищеварительного тракта. В нем указываются следующие возможные причины и механизмы ФР: психосоциальные факторы, нарушение центральной, пери— ферической и гуморальной регуляции основных функций желудочно—кишечного тракта (ЖКТ), нарушение моторики и висцеральная гиперчувствительность (гипералгезия) органов пищеварения(А. Златкина, 2000; D. Drossman, 1999). При— водим классификацию ФР.
Функциональные гастроинтестинальные расстройства
1. Пищеводные расстройства
Комок в горле
Регургитация, срыгивание
Функциональная боль за грудиной преимущественно пищеводного генеза
Функциональное жжение за грудиной
Функциональнаядисфагия
Неспецифические (неопределенные) пищеводные дисфункции
2. Гастродуоденальные расстройства
Функциональная диспепсия (язвенноподобная, дисмоторная, неспецифическая)
Аэрофагия
Функциональная рвота
3. Кишечные расстройства
Синдром раздраженного кишечника (СРК)
Функциональное вздутие живота (метеоризм)
Функциональный запор
Функциональная диарея
Неспецифические (неопределенные) функциональные расстройства кишечника
4. Функциональная абдоминальная боль
Синдром функциональной абдоминальной боли
Неспецифическая (неопределенная) абдоминальная боль
5. Билиарные расстройства
Дисфункция желчного пузыря (ЖП)
Дисфункция сфинктера Одди (СО)
Аноректальные расстройства
Функциональные расстройства у детей
В соответствии с римскими критериями можно выделить несколько общих признаков для ФР, независимо от уровня поражения:
Продолжительность основных симптомов неменее 3 мес на протяжении последнего года (хронические симптомы, включая боль).
Отсутствие органической патологии (ФР — это диагноз исключения) и видимого (или значительно выраженного) морфологического субстрата.
Множественный характер жалоб (не только на расстройства пищеварительной системы) при общем хорошем состоянии и благоприятное течение заболевания без заметного прогрессирования. Часть этих жалоб (головные боли, повышенная утомляемость, слабость, бессонница, раздражительность, парестезии) связана с неадекватными нервно—вегетативными реакциями, свойственными этим больным.
Участие психосоциальных факторов и нарушений нейрогуморальной регуляции в формировании основных симптомов. Как следствие указанных влияний при ФР отмечается высокая частота психоневротических отклонений (чувство тревоги и страха, депрессия, истерические реакции, навязчивые состояния), диктующих необходимость включения в лечение методов психокоррекции и психотропных препаратов.
Патогенез ФР независимо от уровня поражения обусловлен нарушением взаимодействий между больным органом—мишенью и регуляторными системами, так как любой висцеральный орган и весь ЖКТ находятся под контролем много численных регулирующих влияний (M. Costa и со— авт., 1994; D. Drossman, 1999; M. Kamm и соавт., 1994; J. Wood и соавт., 1999). Патология вызвана нарушением координации на любой из указанных на рис.1 осей и всей системы в целом. Взаимоза— висимость ЦНС и всех периферических влияний приводит не только к непосредственному наруше нию функций ЖКТ, но и к различным нейропсихическим отклонениям. В итоге в основе всех ФР лежат нарушения двигательной функции, обусловленные несостоятельностью регуляторных взаимоотношений на оси мозг — ЖКТ. В патологических взаимодействиях немаловажную роль играет нарушение баланса нейротрансмиттеров и регуляторных пептидов (холецистокинин, мотилин, серотонин, нейротензин, эндогенные опиаты—энкефалины и эндорфины, вазоактивный интестинальный пептид), контролирующих основные кишечные функции (рис. 1, 2; M. Kamm и соавт., 1994)
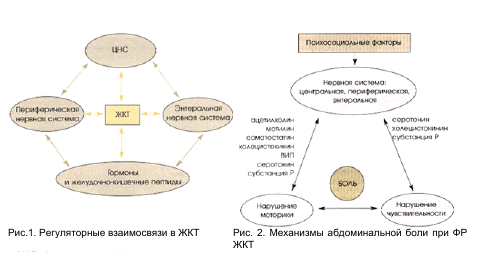
Для ХАБ функциональной природы характерны все перечисленные черты. Большая часть ФР сопровождается ХАБ соответствующей локализации. Самым распространенным и наиболее изученным среди ФР является СРК. В соответствии с римскими критериями, СРК определяется как комплекс функциональных (т.е. не связанных с органическим поражением кишечника) расстройств продолжительностью свыше 3 мес на протяжении последних 12 мес, основными клиническими симптомами которого являются боли в животе (обычно уменьшающиеся после дефекации), сопровождающиеся метеоризмом, урчанием, чувством неполного опорожнения кишечника или императивными позывами на дефекацию, а также нарушениями кишечных функций: запорами, поносами или их чередованием.
В зависимости от ведущего симптома выделяют три клинических варианта СРК:
преобладание болей и метеоризма;
преобладание запоров;
преобладание диареи.
Если функциональный метеоризм, запор или диарея не ассоциированы с абдоминальной болью, то их выделяют как самостоятельные нарушения. Синдром ХАБ, обусловленный СРК, среди функциональных заболеваний, встречается особенно часто, причем моторные нарушения в большинстве случаев носят гиперкинетический характер и приводят к спазму гладких мышц и нарушению пассажа содержимого по кишечнику, как, например, в случае СРК с запорами. В других ситуациях возникают усиление пропульсии и ускорение пассажа, что сопровождается не только болью, но и диареей. Двигательные нарушения могут иметь смешанный тип, т.е. при СРК отмечается дискоординация тонического и пропульсивного компонентов моторики с периодическим усилением или ослаблением каждого из них (табл. 1; D. Drossman, 1999).

Абдоминальная боль без нарушения кишечных функций также выделяется в отдельную категорию и встречается как самостоятельный синдром приблизительно у 2% больных (W. Thompson и соавт., 1999).
Существенную роль среди причин ХАБ играют также билиарные дисфункции (E. Corazziari и соавт., 1999; J. Malagelada, 2000). ФР ЖП проявляются нарушением сократительной функции, в результате происходят нарушение эвакуации желчи и растяжение пузыря, что вызывает болевые ощущения. Причины дисфункции ЖП те же, что и всех ФР. Следует, однако, иметь в виду и ряд других моментов: генетически обусловленную патологию гладких мышц ЖП, дискоординацию работы ЖП и пузырного или общего желчного протока, воспалительные изменения стенки ЖП при желчно— каменной болезни и системные заболевания — диабет, склеродермию, различные нейропатии и др.
Дисфункция СО может быть связана с функциональными моторными, обычно спастическими, нарушениями сфинктера общего желчного протока, сфинктера панкреатического протока или их общего ампулярного протока. В зависимости от этого в клинической картине преобладают симптомы поражения билиарного тракта или поджелудочной железы или совместные изменения. В любом случае дисфункция СО сопровождается ХАБ спастического характера. Чаще всего это бывает после холецистэктомии. Нарушения сфинктерного аппарата могут иметь не только функциональное, но и органическое происхождение — стеноз сфинктера или дистальной части холедоха после холецистэктомии, опухоль фатерова соска.
Нарушениям оторикиприразных ФР, как показано на примере ЖП, могут протекать по типу гипотонии и атонии или иметь смешанный характер. В этих случаях боль обусловлена не спастическим компонентом, а растяжением стенок полого органа с повышением внутрипросветного давления (см. табл.1).
Двигательные функциональные нарушения ЖКТ часто сопутствуют органическим заболеваниям и вносят дополнительный вклад в основные механизмы ХАБ. В таких случаях они не рассматриваются как самостоятельная патология и не выносятся в диагноз, но должны обязательно учитываться при назначении лечения.
Для ФР с синдромом ХАБ, прежде всего СРК, кроме моторных, типичны сенсорные отклонения, характеризующиеся висцеральной гиперчувствительностью (гипералгезией), т.е. изменением чувствительности рецепторного аппарата к различным раздражителям и снижению болевого порога. В развитии гиперчувствительности повинны те же механизмы, что и в нарушении моторики, причем в реализации болевых ощущений принимают участие как центральные, так и периферические болевые рецепторы. Полагают, что ведущую роль в развитии гипералгезии играют серотонин и серотониновые рецепторы разных типов, холецистокинин и лиганды опиатных рецепторов (M. Gershon, 1999; G. Sanger, 1998; J. Wood и соавт., 1999).
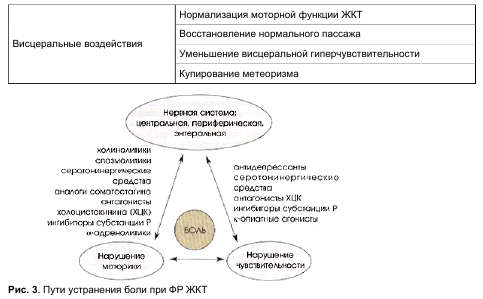
Важное значение в развитии как ФР, так и ХАБ имеют психосоциальные факторы и социальная дизадаптация (D. Droesman, 1999). Полагают, что они могут быть первичными в развитии ФР и в сочетании с генетической предрасположенностью определяют формирование типа моторных нарушений и висцеральную гипералгезию (рис. 2).
Значительную лепту в формирование боли при ФР вносит метеоризм, способствуя растяжению кишечной стенки. Недавние исследования (J. Malagelada, 2000) показали, что переполнение кишечника газом может быть реальным местным механизмом, усиливающим моторные нарушения и еще более повышающим чувствительность. У некоторых здоровых людей и у больных СРК кишечник не способен продвигать газ к выходному отделу, что вызывает растяжение различных сегментов и стимулирует хемо-, баро— и болевые рецепторы кишечной стенки. Выявлена прямая зависимость между способностью кишки эвакуировать газ и интенсивностью болевого синдрома.
ХАБ при ФР больные описывают по-разному: от неприятных ощущений и ноющих болей до нестерпимых, схваткообразных болей без четкой локализации, возникающих без видимых причин или связанных с приемом пищи, стрессом, физической нагрузкой, дефекацией. Особенностью болевого синдрома при ФР является его возникновение в утреннее или дневное время, когда больные активны, и стихание во время сна, отдыха, отпуска.
Диагноз любого ФР — это диагноз исключения. Он может быть поставлен только после тщательного обследования больного и полного исключения органических причин, вызвавших боль и другие симптомы заболевания. У больных должны полностью отсутствовать «симптомы тревоги«: похудение, плохой аппетит, лихорадка, изменения в периферической крови, явная или скрытая кровь в кале и др.
Лечение ФР, в частности коррекция абдоминального болевого синдрома, представляет значительные трудности из—за смешанных механизмов. Лечение должно быть комплексным, направленным на ликвидацию взаимозависимых центральных и висцеральных вредных воздействий, нормализацию моторной и сенсорной функций (табл. 2, рис.3).

Очень важным является психотерапевтическое воздействие, контакт врача с больным, объяснение причин заболевания и возможных путей его устранения. Только доверие к врачу определяет успех лечения. Фармакологическая коррекция психоневротических нарушений проводится прежде всего антидепрессантами (А. Златкина, 2000; J. Wood и соавт., 1999). Традиционно используются трициклические антидепрессанты-амитриптилин, но в последнее время он уступает место препаратам нового поколения с механизмом обратного захвата серотонина (феварин, фрамекс и др.). Реже, в зависимости от вида психопатологического синдрома, используются бензодиазепины, сульпирид (эглонил). Амитриптилин, кроме того, обладает холинолитическим эффектом, а эглонил — прокинетическим.
В настоящее время развивается несколько новых лечебных направлений, основанных на блокировании серотониновых, холецистокининовых и опиатопосредованных импульсов, вызывающих моторные нарушения и висцеральную гипералгезию. Разработан целый ряд препаратов — агонистов, или антагонистов серотониновых рецепторов разного типа (ондансетрон, алосетрон, тегасерод), антагонистов холецистокинина (локси— глумид), копиатных агонистов (федотизин), которые пока находятся на разных стадиях клинических испытаний. На эти препараты возлагают большие надежды, но их клиническая эффективность пока не доказана. Вообще нет лекарственных средств с доказанной эффективностью для лечения ФР. Тем не менее для купирования боли у этих больных традиционно применяют несколько групп препаратов.
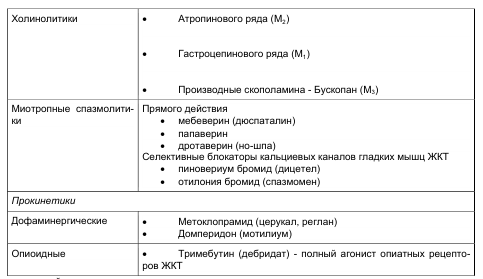
Поскольку гладкомышечный спазм является одной из основных составляющих боли, то для снижения сократительной активности гладких мышц, устранения спазма и восстановления нормального транзита применяют релаксанты гладкой мускулатуры ЖКТ (табл. 3; M. Camilleri, 1999; W. Thompson, 1999). Сократительная активность гладких мышц инициируется парасимпатической нервной системой и стимуляцией ацетилхолином М—холинорецепторов на клеточной мембране миоцита, поэтому применение антихолинергических средств абсолютно обосновано и достаточно эффективно. Из антихолинергических средств наибольшим спазмолитическим действием и менее выраженными, чем у атропина, побочными реакциями характеризуется бускопан (гиосцина бутилбромид), блокирующий Мзхолинорецепторы. Его назначают внутрь по 10-20 мг 3 раза в день или в инъекциях. Однако холинолитики, оказывая системное действие, при курсовом приеме дают большое количество побочных эффектов.,Это не позволяет применять их для систематического лечения, в котором нуждаются больные с ФР

.
На настоящий момент лучшими препаратами для снятия спазма и купирования боли при ФР остаются миотропные спазмолитики. Они воздействуют на конечный этап формирования гиперкинезии, независимо от ее причины и механизма. Существует несколько групп спазмолитиков, различающихся по механизму действия.
Спазмолитики прямого действия папаверин, дротаверин (ношпа) недостаточно эффективны для купирования спазмов и ХАБ. Кроме того, они влияют на все ткани, где присутствуют гладкие мышцы, в том числе на сосудистую стенку и вызывают вазодилатацию.
Значительно более выраженной антиспастической активностью обладает мебеверина гидрохлорид (дюспаталин), который также оказывает прямое миотропное действие, однако имеет ряд преимуществ перед другими спазмолитическими средствами. Он почти селективно расслабляет гладкие мышцы пищеварительного канала, преимущественно толстой кишки, не влияет на гладкомышечную стенку сосудов и не имеет системных эффектов, свойственных холинолитикам. Дюспаталин недавно появился в России и пока недостаточно известен широкому кругу врачей. В Европе препарат с успехом применяется уже более 30 лет. Показанием к его назначению служат функцио нальная боль и спазмы на любом уровне ЖКТ. Дюспаталин эффективно и быстро снимает боль, вызванную спастическими сокращениями кишечной стенки и восстанавливает кишечный транзит при СРК. По механизму действия мебеверин является блокатором натриевых каналов. Процесс мышечных сокращений на конечном этапе зависит от поступления в клетку ионов кальция и образования актинмиозинового комплекса. Открытие кальциевых каналов и поступление ионов кальция в миоцит возникает вследствие проникновения в клетку натрия, вызывающего деполяризацию клеточной мембраны. Мебеверин блокирует поступление в миоциты ионов натрия, что опосредованно приводит к закрытию кальциевых каналов и уменьшению мышечных сокращений. Кроме того, препарат оказывает не только антиспастическое, но и нормализующее действие на стенку кишки, не подавляя полностью кишечные сокращения после гипермо— торики, т.е. не вызывает рефлекторной гипотонии, что является его существенным преимуществом.
Этот механизм обусловлен тем, что мебеверин препятствует восполнению депо кальция на мембране после стимуляции адренорецепторов. Отсутствие рефлекторной гипотонии позволяет применять препарат у больных с СРК, сопровождающимся как запором, так и диареей и в случаях пропульсивной гипокинезии с усилением тонического компонента моторики, т.е. при дискоординации пропульсивной и тонической составляющих моторики. Дюспаталин может с успехом применяться при функциональной абдоминальной боли и ФР ЖП и СО. При органических изменениях этих органов речь может идти только об операции, однако дополнительное назначение спазмолитика, особенно после хирургического вмешательства, значительно облегчает боль.
Дюспаталин отличается пролонгированным действием, его назначают не чаще 2 раз в сутки в виде капсул по 200 мг. Многочисленные клинические исследования, в том числе в России, доказали его высокую эффективность и безопасность (Е. Полуэктова, 2001; J. Boisson и соавт., 1987; W. lnauen и соавт., 1994).
Еще одна группа эффективных миотропных спазмолитиков селективные блокаторы кальциевых каналов гладких мышц ЖКТ. Классическим представителем этих средств является пинавериум бромид (дицетел), назначаемый по 50-100 мг 3 раза в день. Аналогичными свойствами обладает спазмомен (отилония бромид). Показания для их применения те же, что и для других спазмолитиков. Преимущество препаратов этой группы — отсутствие системных холинолитических эффектов и системного вазодилатирующего и кардиотропного действия, свойственного блокаторам кальциевых каналов группы нифедипина.
Все спазмолитики при функциональной ХАБ применяются в течение 2-3 нед. Такая продолжительность приема не только купирует боль, но и обеспечивает восстановление нормального пассажа кишечного содержимого. При острых эпизодах функциональной боли препараты могут применяться разово или короткими курсами.
При снижении двигательной активности или дискоординации по смешанному типу используют прокинетики (см. табл. 3).
Нормализация моторики приводит к стиханию боли. При моторных нарушениях верхних отделов ЖКТ хорошо помогают блокаторы дофаминовых рецепторов. В течение многих лет в гастроэнтерологической практике успешно применяются метоклопрамид (церукал, реглан) и более активный домперидон (мотилиум). Обе группы имеют сродство к центральным и периферическим рецепторам, однако у метоклопрамида центральные эффекты в виде сонливости, нарушения внимания выражены сильнее, поэтому его не рекомендуется принимать в ситуациях, требующих особой сосредоточенности. На моторику дистальной части тонкой кишки и толстую кишку препараты не действуют. Универсальным средством, нормализующим двигательную функцию на всех уровнях ЖКТ, является полный агонист опиатных рецепторов дебридат (тримебутин).
Пока не существует достаточно эффективных средств для уменьшения висцеральной чувствительности. Гиперчувствительность опосредуется болевыми рецепторами в ЦНС и на периферии в энтеральной нервной системе (M. Gershon, 1999; G. Sanger, 1996). В медиации боли участвуют многочисленные регуляторные пептиды и нейротрансмиттеры (см. рис. 2; M. Kamm и соавт., 1994). Перспективны препараты, влияющие на эти структуры, в частности на разные типы серотониновых рецепторов (см. рис. 3). Сейчас проводятся клинические испытания этих препаратов. Пока же для уменьшения гиперчувствительности применяются только антидепрессанты (амитриптилин, феварин, фрамекс и др.), которые также дают обезболивающий эффект, связанный не с уменьшением причинных влияний, а с изменением восприятия боли. Можно считать, что они снижают болевую гиперчувствительность на центральном уровне.
Для уменьшения симптомов метеоризма наиболее эффективно применение эспумизана(симетикон) по 2 капсулы 3 раза в день. Метеоризм вызван избыточным газообразованием, при этом основная масса газа в кишечнике находится в виде мелкодисперсной пены. Эспумизан по механизму действия является пеногасителем, способствует образованию свободного газа, который легко выводится или всасывается слизистой оболочкой. Целесообразно также назначение метеоспазмила, в состав которого входит спазмолитик и пеногаситель. Энтеросорбенты значительно менее эффективны при метеоризме.
При комплексном лечении с учетом всех причин ФР значительно улучшается состояние больного, уменьшается или полностью купируется боль.
Итак, можно сделать следующие выводы:
Тактика купирования абдоминальной боли при гастроэнтерологических заболеваниях диктуется причиной, топографией, интенсивностью и доминирующими механизмами болевого синдрома.
Среди больных с абдоминальной болью неясного генеза значительную долю составляют больные с ФР.
Определить и устранить истинную причину ФР в большинстве случаев невозможно, но диагноз этих расстройств, как и топография и механизм боли при них, могут быть установлены при тщательном сборе анамнеза и детальном обследовании.
При правильной трактовке ХАБ при ФР возможен адекватный патогенетический, а не симптоматический подход к обезболиванию, что позволяет избежать полипрагмазии и повысить эффективность лечения.
Коррекция ФР и купирование висцеральной боли должны быть комплексными, направленными на ликвидацию основного механизма боли (нарушение моторики и чувствительности) и сочетаться с медикаментозными и не медикаментозными психотерапевтическими воздействиями.
Больные с функциональный абдоминальной болью не нуждаются в назначении анальгетиков независимо от интенсивности болевого синдрома.






Комментировать